Пологи шляхом кесаревого розтину є одним з найпоширеніших оперативних втручань у різних країнах [1–6]. Наприклад, у Австрії, Болгарії, Данії, Норвегії частота операції становить не більше 15% загальної кількості пологів, а у Бразилії, Мексиці, Таїланді, Чилі – понад 30% [5]. Частота виконання операцій кесарського розтину в Україні в 2014–2015 роках становила у закладах перинатальної допомоги І рівня 12,6% і 13% відповідно, ІІ рівня — 18,2–19,3%, ІІІ рівня — 27,1–27,6% [6].
Дослідження ВООЗ показали, що при вихідному рівні частоти кесарcького розтину нижче 10% показники материнської та неонатальної смертності знижуються, якщо частота цього оперативного втручання зростає. Якщо ж частота кесаревих розтинів становить 10–15%, то подальше її збільшення не демонструє зниження показників перинатальної захворюваності та смертності дітей, які народились шляхом кесаревого розтину, у порівнянні з малюками, котрі народились природним шляхом. Поточні дані не дозволяють оцінити асоціацію між материнською та неонатальною смертністю і частотою кесаревого розтину вище 30%. У країнах з більш частим використанням цього втручання у даний час спостерігаються вищі показники неонатальної захворюваності та смертності [3, 5, 7, 8].
Висловлюються занепокоєння щодо асоціації між кесаревим розтином та низкою негативних наслідків для здоров'я дітей [3, 5, 7, 8]. У якості патогенетичних механізмів таких наслідків називають «ятрогенну недоношеність» (народження «пізніх недоношених» або «ранніх доношених дітей»), відсутність активуючої ролі пологового стресу (низький рівень катехоламінів у крові плода і новонародженого при оперативному розродженні) та мікробного впливу нормальної материнської флори [9, 10].
Вважають, що новонароджені, які народились шляхом кесаревого розтину, мають гірші адаптаційні механізми. «Ятрогенна недоношеність» підвищує ризик неонатальних легеневих ускладнень (респіраторний дистрес-синдром, транзиторне тахіпное новонароджених), особливо у немовлят, що народились за допомогою кесаревого розтину до початку пологової діяльності [5, 8, 9, 11].
У дослідженні Hansen A. K. та співав. (2007), яке вивчало взаємозв’язок між пологами шляхом елективного кесаревого розтину та респіраторною захворюваністю новонароджених, було показано, що такі пологи збільшують ризик респіраторної захворюваності, і ступінь ризику залежить від гестаційного віку, навіть після 37 тижнів (у новонароджених оперативним шляхом на 37 тижні гестації реєструвалась респіраторні захворювання в 10% випадків в порівнянні з 2,8% дітей, народжених вагінально) [11].
Деякі автори повідомляли про зниження рівня ускладень з боку дихальної системи у новонароджених, якщо кесарів розтин виконувався після початку пологів (рекомендація відстрочення планового кесаревого розтину до початку спонтанних пологів) [5].
В огляді Signore C, Klebanoff M. (2008) вказано на недостатність інформації, на підставі якої можна було б зробити висновки стосовно захворюваності та смертності немовлят, народжених шляхом «planned elective cesarean» і «planned vaginal delivery», хоча існуючі дані й дозволяють припустити, що елективний кесаревий розтин пов'язаний з більшим ризиком респіраторної захворюваності у новонароджених, а іншого боку, з потенційним зниженням ризику травми плечового сплетення, сепсису новонароджених, внутрішньочерепної кровотечі, асфіксії та енцефалопатії новонароджених (автори рекомендували для мінімізації ризику не проводити елективний кесарів розтин до 39 тижнів вагітності) [11а].
Опубліковано дослідження, які стверджують, що обгрунтоване дострокове розродження знижує рівень перинатальних уражень (у жінок з групи високого ризику планове розродження шляхом кесаревого розтину в 37 тижнів покращує перинатальні наслідки). Але слід вказати, що покращення неонатальних наслідків відбувається не тільки за рахунок збільшення частоти кесаревих розтинів, а й завдяки використанню сучасних технологій ведення раннього неонатального періоду, в тому числі у глибоко недоношених дітей [5].
Згідно досліджень Geller E. J. та співавт. (2010), проведення первинно запланованого кесаревого розтину у порівнянні з планованими вагінальними пологами (planned vaginal versus planned primary cesarean delivery) асоціювалось з частішою необхідністю переведення новонародженого у відділення інтенсивної терапії, частішою потребою використання кисню при проведенні реанімації та більшою частотою фізіологічної жовтяниці. При цьому діти після кесаревого розтину рідше мали оцінку за Апгар £5 на першій хвилині життя і меншу тривалість часу проходження меконію у порівнянні з новонародженими після запланованих вагінальних пологів.
При цьому дослідники не виявили достовірної різниці між частотою неврологічних та респіраторних захворювань у групах новонароджених [12].
Кесарів розтин перешкоджає впливу вагінальної флори матері на новонародженого, що призводить до колонізації іншими мікробами з навколишнього середовища та змін мікробіому. Мікробіом дітей, народжених вагінально, найчастіше нагадує піхву матері і багатий корисними бактеріями, такими як Bifidobacterium. На противагу цьому, мікробіом немовлят, народжених шляхом кесаревого розтину, більш схожий на стаціонарне середовище та шкіру матері (наприклад, Staphylococcus, Corynebacterium, Propionibacterium spp.). Кесарів розтин може бути критичною подією при створенні стабільної основної кишкової мікробіоти та призвести до її змін. Використання антибіотиків посилює ці зміни [1, 9, 13].
Мікробний вплив і пологовий стрес викликають виражену активацію маркерів імунної системи пуповинної крові новонароджених, які народилися природнім шляхом або кесаревим розтином під час пологів, але не шляхом кесаревого розтину до початку пологової діяльності. Вважають, що оптимальна закладка початкового мікробіому і праймування імунної системи новонародженого мають довгострокові наслідки для здоров'я в дитячому віці, а порушення бактеріальної трансмісії від матері до новонародженого може збільшити ризик розвитку захворювань [1, 9, 13]. Наскільки цей факт є доведеним?
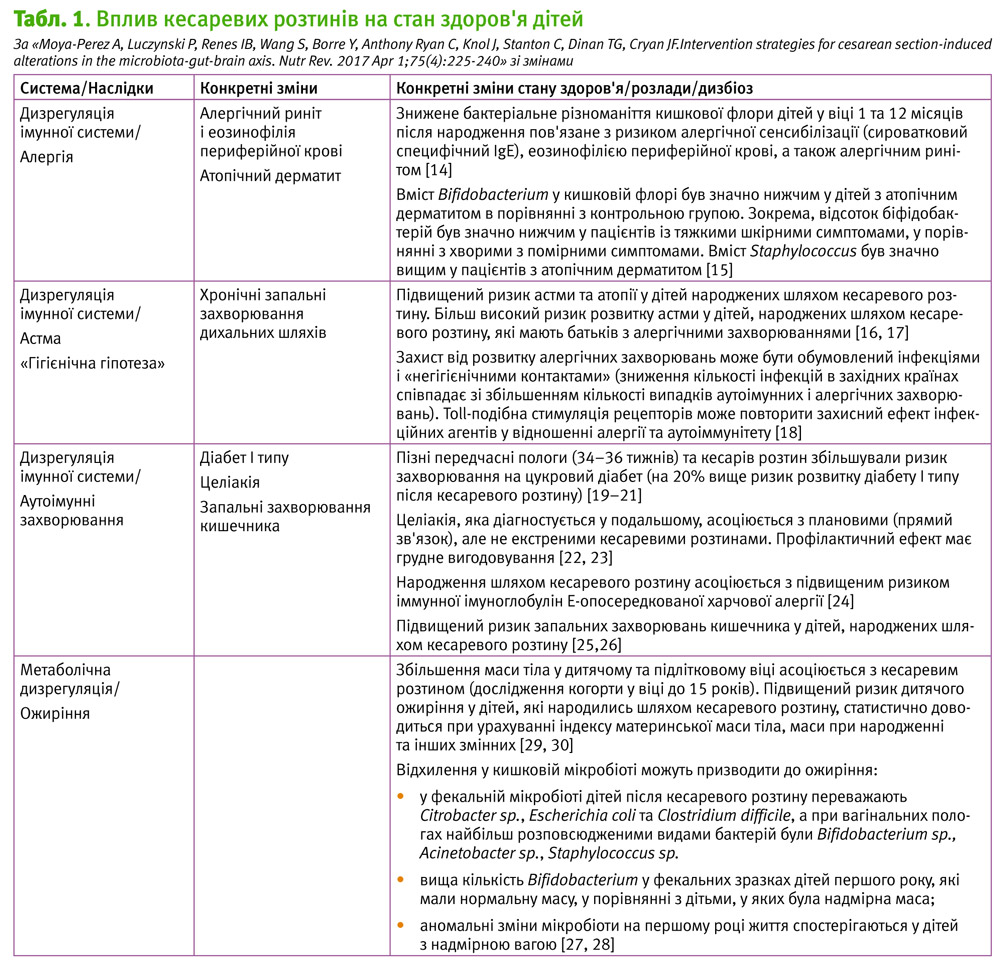
У публікації Moya-Perez A. та співавт. (2017) проведений аналіз сучасної інформації (даних клінічних та експериментальних досліджень) щодо можливих наслідків таких впливів на стан здоров'я новонароджених та дітей [1]. Дані представлені у табл. 1.
Нещодавні епідеміологічні дослідження дозволяють припустити, що народження шляхом кесаревого розтину пов'язане з незначним збільшенням деяких нейропсихіатричних розладів, таких як біполярний розлад, розлади спектру аутизму та гіперактивність з дефіцитом уваги [1, 8, 31–33]. Можуть бути надані різні пояснення цього факту. У даний час є докази того, що мікробіота кишечника також впливає на мозок і поведінку.
Доклінічні та клінічні висновки вказують, що між мозком і кишковою мікробіотою існує двоспрямований шлях спілкування. Точні механізми цього процесу ще не зрозумілі; однак, вони включають імунологічні, ендокринні, метаболічні та нервові шляхи.
Наслідки впливу кишкової мікрофлори на фізіологію мозку торкаються синаптогенезу, регулювання розвитку мікроглії і дозрівання, регулювання нейротрансмітерів і нейротрофічних факторів, і навіть функціонування гематоенцефалічного бар'єру [1, 8, 31–33].
У декількох доклінічних дослідженнях на тваринах доведена асоціація між ранніми порушеннями мікробіоти та довгостроковим впливом на нейророзвиток. Наприклад, гризуни, у яких відсутні всі бактерії кишечника з народження, мають дефіцит пам'яті і поведінкові аномалії (у порівнянні з тваринами з нормальною мікробіотою кишечника).
Ці когнітивні дефіцити можуть бути виправлені шляхом колонізації кишечника шляхом фекальної трансплантації з контрольної групи, але тільки на ранній стадії життя (існує критичне вікно для виправлення будь-якого порушення мікробіоти кишечника, після чого запобігти впливу на когнітивний розвиток буде неможливо) [8, 40]. Інший механізм впливу кесаревого розтину на подальший нервово-психічний розвиток дитини може бути обумовлений зміною взаємодії мати-дитина після народження, більш низькою частотою раннього грудного вигодовування.
Численні літературні дані продемонстрували зв'язок між раннім грудним вигодовуванням та зменшенням частоти порушень фізичного та психічного здоров'я дітей [34–36].
Слід відмітити, що не всі автори виявляють асоціацію між проведенням кесаревого розтину та порушеннями стану здоров'я у дітей в подальшому [37, 38]. Важливим обмеженням багатьох досліджень, опублікованих на сьогодні, є їх ретроспективний характер та брак спроможності одночасно аналізувати велику кількість потенційних конфліктних впливів: фактори перинатального ризику, показання до кесаревого розтину, стан плоду. Тож, необхідні подальші дослідження, щоб визначити, чи є такий причинно-наслідковий зв'язок.
У 2015 році були опубліковані результати дослідження Longitudinal Study of Australian Children, у якому вивчався зв'язок між народженням дітей шляхом кесаревого розтину та фізичними і соціально-емоційними наслідками (глобальне здоров'я, астма, індекс маси тіла, використання рекомендованих ліків, загальний розвиток, потреба в медичному обслуговуванні, особливі потреби та соціально-емоційний розвиток) з першого року життя до 9 років. Включено 4865 дітей: народжених шляхом кесаревого розтину (N=1374) і шляхом вагінальних пологів (N=3491).
Загалом це дослідження не підтвердило зв'язок між народженням шляхом кесаревого розтину та більш низьким рівнем здоров'я чи нейророзвитку у дитинстві, причому поєднання позитивних та негативних результатів було різним у різних вікових групах [10].
Діти, народжені шляхом кесаревого розтину, частіше були недоношеними, з малою масою при народженні і більш імовірно вимагали інтенсивної терапії або вентиляційної підтримки.
Результати багатовимірної статистичної обробки даних вказали на наступне [10]:
- Не було доведено впливу кесаревого розтину на наявність особливих потреб у наданні медичної допомоги у віці 4–5 років. Однак діти, народжені шляхом кесаревого розтину, демонстрували на 33% більше шансів мати порушення в стані здоров'я у віці від 2 до 3 років.
- Народження шляхом кесаревого розтину було пов'язане з вищим рівнем батьківської оцінки глобального здоров'я дітей у віці від 2 до 3 років. Тобто діти, народжені кесаревим розтином, сприймались батьками як такі, що мають краще здоров'я. Проте цей ефект був присутній лише у віці 2–3 років і не зберігався за межами цієї вікової групи.
- Діти, народжені шляхом кесаревого розтину, мали на 26% більше шансів на необхідність використання призначених ліків у віці від 6 до 7 років.
- Діти 6–7 років, народжені шляхом кесаревого розтину, мали більші показники індексу маси тіла. Але цей ефект втрачався, коли враховувалось значення індексу маси тіла матері. Подальша статистична обробка показала, що саме материнський індекс маси тіла мав опосередкований зв'язок з народженням шляхом кесаревого розтину та надмірною вагою і ожирінням дитини віком 8–9 років (можливо, що труднощі раннього грудного вигодовування після кесаревого розтину могли призвести до надмірної ваги дітей та ожиріння).
- Не була доведена асоціація між пологами шляхом кесаревого розтину та змінами темпераменту дитини. Однак діти, які народжувались таким чином, як правило, мали вищі показники просоціальної поведінки (наприклад, чутливі до чужих почуттів, легко діляться іграшками з іншими дітьми) у віці від 6 до 7 років (але не раніше або пізніше). Хоча ці відмінності можуть бути пояснені іншими факторами навколишнього середовища: практика батьківства, батьківське психічне здоров'я або навколишнє середовище. Можливо, що батьки дитини, яка народилися з високим перинатальним ризиком, можуть бути більш уважними до своєї дитини.
- Діти, народжені шляхом кесаревого розтину, мали нижчу оцінку якості життя у віці 8–9 років. Цей ефект був значимим у різних статистичних моделях, крім моделі, адаптованої для материнського індексу маси тіла та грудного вигодовування.
Автори дослідження наголошують, що враховуючи вплив перинатальних факторів ризику, соціальної вразливості, індексу маси тіла матері та проблем грудного вигодовування, вони виявили мало відмінностей у довгострокових наслідках для здоров'я та розвитку у дітей, які народжувались шляхом кесаревого розтину, порівняно з вагінальними пологами.
Висновок про те, що діти, народжені після кесаревого розтину, більш схильні до захворювань у віці 2–3 років і необхідності призначення ліків у віці 6–7 років, було важко інтерпретувати, оскільки ці асоціації не були стабільними протягом періоду спостереження. Народження шляхом кесарева розтину не призвело до збільшення ризику захворювання на астму в цьому дослідженні [10, 39].
Автори наголошують, що аналізи інших проспективних досліджень, у яких діти спостерігалися з народження, також не виявили доказів зв'язку між способом народження та астмою або атопією (а докази зв'язку приводились у великих дослідженнях, де використовувались ретроспективні дані) [10, 39]. Але слід зазначити, що висновки і цього дослідження були обмеженими внаслідок недостатньої інформації про фактори перинатального ризику, показання до оперативного розродження, плановий чи екстрений характер кесаревого розтину.
Результати останнього огляду (Keag O. E. та співавт.), опублікованого в 2018 році, сповістили про підвищений ризик розвитку астми до 12 років (13 досліджень, 887 960 учасників) та ожиріння до 5 років (6 досліджень, 64113 учасників), але не перинатальної смертності (2 дослідження, 91429 учасників) у дітей, які народились шляхом кесаревого розтину [48]. Але автори також не змогли проаналізувати результати з урахуванням показань до проведення кесаревого розтину, запланованої чи екстреної операції і вважали отримані дані відображенням поточної практики. Лише деякі дослідження з включених в огляд відображали потрібну інформацію. Наприклад, дослідження Magnus M. C. та співав. (2011) 37 171 дітей у віці до 36 місяців (13,5% народились шляхом кесаревого розтину, з них 57,1% – екстреним, 35,1% – плановим, 7,8% – інформація відсутня) показало, що діти, народжені шляхом кесаревого розтину, мали підвищений ризик розвитку астми до 36 місяців життя, і результати були подібними у дітей після екстреної та планової операції [49].
Тож, по-перше, ми маємо інформацію про асоціацію між народженням дитини шляхом кесаревого розтину та можливими несприятливими наслідками для здоров'я, а не докази причинно-наслідкового зв’язку. По-друге, деякі з зареєстрованих асоціацій можуть бути пояснені впливом численних факторів, відмінних від способу народження (фактори ризику з боку матері та плода, показання до кесаревого розтину, тощо).
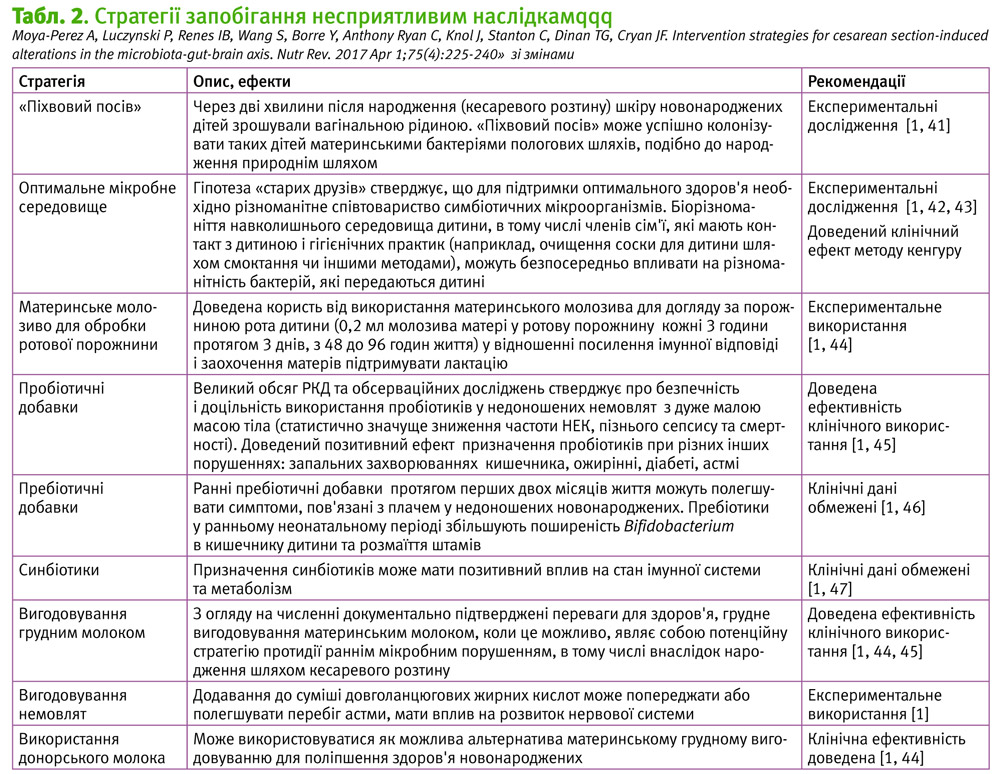
Але, у будь-якому випадку, існує ряд неонатальних стратегій, які запобігають ризику розвитку можливих несприятливих наслідків: заходи щодо відновлення мікробіоти кишечника та поліпшення взаємодії матері та дитини (табл. 2).
Повний перелік літератури знаходиться у редакції.


коментарів