6 жовтня 2017 року відбулася міжнародна медична конференція «Synevo Day: 10 років здоров’я в цифрах». Ця значна подія присвячена ювілею медичної лабораторії «Синево», яка є частиною європейської межі лабораторій компанії Synevo зі штаб-квартирою у м. Брюссель (Бельгія). Лабораторна мережа представлена в Білорусі, Німеччині, Грузії, Молдові, Польші, Росії, Румунії, Сербії, Турції, Україні, і нараховує більш ніж 80 лабораторій і 500 лабораторних центрів.
Synevo як напрямок лабораторної діагностики створено на базі медичного холдінгу Medicover у 2004 році. З 2007 року лабораторія «Сінево» працює в Україні

Захід було відкрито вітальним словом Джерона Дриссена, генерального директора медичної лабораторії «Сінево» в Україні, Білорусі, Росії, який зазначив, що лабораторна діагностика – незамінний інструмент у практиці професійного лікаря. Джерон Дриссен висловив впевненість у плідному поєднанні лабораторної та практичної медицини.
Наукова частина частина конференції була представлена доповідями, дискусіями, у яких брали участь провідні спеціалісти суміжних галузей медицини і лабораторної діагностики – представники різних країн, об’єднані загальним бажанням обмінятися досвідом розроблених і впроваджених міжнародних стандартів якості надання медичної допомоги.
Першу сесію відкрив Luk De Catte (проф., зав. відділенням пренатальної діагностики та медицини плода Університетського шпиталю м. Льовен, Бельгія) доповіддю, яка була присвячена TORCH-інфекціям, зокрема цитомегаловірусній і токсоплазменній.
Luk De Catte навів дані про те, що обізнаність жінок щодо цитомегаловірусної інфекції складає 14% порівняно з HIV/AIDS (98%), синдромом Дауна (97%), фетальним алкогольним синдромом (83%), спиномозковою килою (76%) за умов найбільшої частоти діагностики у новонароджених та немовлят 1 року життя. Професор зазначив, цитомегаловірус (СMV) вважається найбільш частою причиною вродженої інфекції в усьому світі. Вроджений СMV є провідною негенетичною причиною сенсоневральної втрати слуху і важлива причина неврологічних порушень у дітей. Приблизно чверть випадків порушень слуху пов’язані з СMV. Незважаючи на своє клінічне значення, вроджена CMV-інфекція часто не діагностується через безсимптомний перебіг у більшості інфікованих немовлят і відсутність використання програм скринінгу.
На теперішній час відсутні, крім поведінкових, ефективні заходи, що спрямовані на запобігання інфікування матері та передачу інфекції від матері до дитини. За рахунок конвергенції останніх досягнень діагностичних і терапевтичних стратегій у новонароджених з СMV, ситуація може швидко змінитись протягом найближчих років.
Профілактика CMV буває первинною (вакцинація та гігієнічні і поведінкові заходи) і вторинною (противірусна терапія). Первинна профілактика не вирішує проблеми реінфекції і реактивації. Гігієнічні та поведінкові заходи зменшують рівень трансмісії. Вторинна профілактика (гіперімуноглобулін), за даними проведених досліджень, не показала значного впливу на результати через некоректний дизайн досліджень. До того ж, має високу вартість.
Застосування валацикловіру 8 г/день не дало значного ефекту щодо попередження несприятливих наслідків (Jacquemard et al, BJOG, 2007).
Рандомізоване подвійно-сліпе плацебо-контрольоване дослідження визначило відсутність ефекту від валацикловіру на CMV-інфікування (Roxby et al, 2014).
За даними Marianne Leruez-Ville et al (AJOG, 2016), призначення валацикловіру 4 г 2 р./день протягом 24 тижнів або до пологів (якщо передчасні) привело до збільшення кількості асимптоматичних новонароджених (більше 80%).
Неонатальне лікування симптоматичного вродженого СMV захворювання валганцикловиром протягом 6 місяців в порівнянні з 6 тижнями не покращує слух в короткостроковій перспективі, але помірно поліпшує в довгостроковій.
Sven O. Skouby (проф. кафедри акушерства та гінекології факультету Медицини та наук Здоров’я Університету Копенгагена; проф. гінекологічної ендокринології Університету Південної Данії) представив сучасні підходи до діагностики та особливостей лікування синдрому полікістозних яєчників (СПКЯ).
Професор у своїй лекції звернув увагу на діагностику СПКЯ, яка сьогодні базується на використанні Роттердамських критеріїв: навність оліго-/аменореї, клінічна і/або біохімічна гіперандрогенія, полікістозні яєчники (за даними УЗД). Обов’язково вказувати клінічний варіант (фенотип 1, 2, 3, 4). При встановленні діагнозу обов’язково необхідно виключити захворювання з подібною симптоматикою (гіпоталамічна аменорея, передчасне виснаження яєчників, анроген-продукуючі пухлини, хвороба/синдром Іценко–Кушинга, аліментарне ожиріння, гіперпролактинемія та ін.)
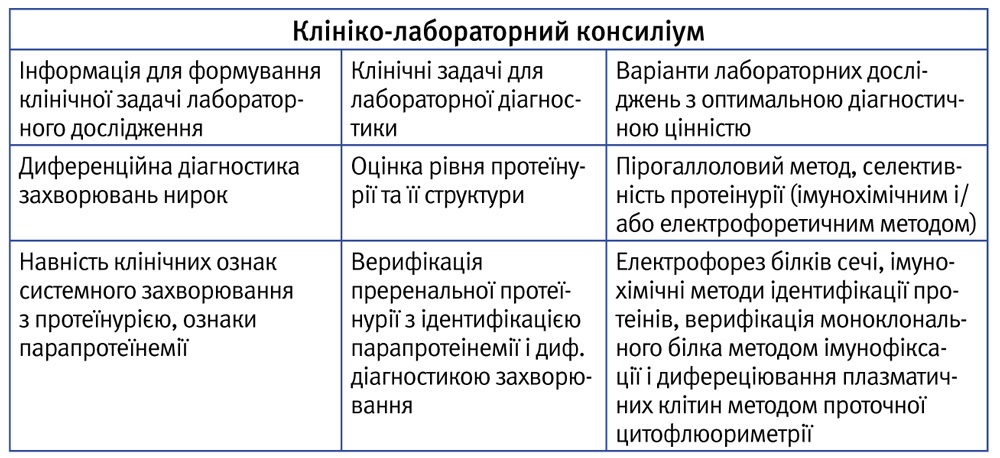
Полікістозні яєчники (ПКЯ) не завжди є ознакою СПКЯ. Існує правило 20%: 20% жінок з ПКЯ мають СПКЯ, ПКЯ не визначаються у 20% жінок з СПКЯ і визначаються у 20% без СПКЯ (гіпоталамічна аменорея, гіперпролактинемія, підлітковий період).
Для діагностики полікістозної морфології яєчників при ультразвуковому трансвагінальному дослідженні необхідна наявність в яєчнику 12 і більше фолікулів, діаметром 2–9 мм, і/або збільшення оваріального об’єму більше 10 мл. Розташування фолікулів у зрізі у вигляді «рядка з перлів». Збільшення оваріального об’єму є більш надійним критерієм, ніж кількість фолікулів.
Лікування полягає в усуненні негативного впливу гіперандрогенії, нормалізації ваги, корекції метаболічних порушень, відновленні овуляторного циклу і фертильності.
Andreas Barthel (проф., спеціаліст з внутрішніх хвороб, ендокринології, діабетології, фармакології та токсикології, Німеччина) розглянув різні варіанти патології щитоподібної залози у жінок репродуктивного віку та алгоритми спостереження.
В. Л. Емануель (д. мед. н., проф., зав.кафедрою клінічної лабораторної діагностики з курсом молекулярної медицини, директор науково-методичного центру Міністерства охорони здоров’я Росії з молекулярної медицини на базі СПбГМУ) об’єднав в своїй доповіді дві складові лікувального процесу – лабораторну діагностику і клінічну медицину.
Основна проблема – вибір тесту, що залежить від мети проведення дослідження. Це може бути «скринінг» (приклад – діагностика фенілкетонурії), «діагностика» (приклад – загальний аналіз сечі), диференційний діагноз (приклад – рівень тропоніну при гострому коронарному синдромі), «моніторинг» – аналіз ефективності лікування (приклад – ліпідограма у хворого, який отримує статини). На сьогоднішній день існує можливість оцінювати навіть геномні ризики розвитку внутрішньоутробних інфекцій, що дає унікальну можливість створювати індивідуальну стратегію спостереження і лікування.
Якість – правильно і своєчасно призначений тест для конкретного пацієнта, який зроблено на достатньому аналітичному рівні і супроводжується необхідною інформацією для його інтерпретації. Вимірювання повинно бути точним, але не більше, ніж потрібно.
Клінічна оцінка – це методологічна продумана безперервна процедура збору, оцінки та аналізу клінічних даних у відношенні медичного виробу і аналізу достатності клінічних даних для підтвердження відповідності релевантним вимогам щодо безпеки і характеристикам.
Лабораторна медицина є трансляційною і формує базу для доказової медицини. Медицина 21 віку дотримується принципу 5 «П»: попереджувальна (профілактична), предиктивна, прецизійна (високоточна), персоналізована, партисіпативна (participatory, пацієнт – учасник процесу).
Лабораторія повинна використовувати тільки валідизовані процедури, тобто з оцінкою основних характеристик: правильність, відтворюваність, лінійність.
Головним у будь-якому дослідженні на сьогоднішній день залишається грамотне трактування результатів.
У час всесвітнього пошуку оптимальної стратегії пренатальної діагностики вродженої патології у плода М. П. Веропотвелян (к. мед. н., головний лікар міжобласного Центру медичної генетики та пренатальної діагностики, м. Кривий Ріг) висвітлив переваги і недоліки, особливості кожного з методів діагностики в своїй доповіді «Сучасні стратегії пренатального скринінгу хромосомних анеуплоїдій».
У своїй доповіді «Розуміючи, що ми шукаємо: переваги використання NIPT у пренатальному скринінгу» Samantha Leonard (Dr., Natera Medical Director, MBBS, MA., PhD, MRCPCH) розповіла про унікальні особливості і нюанси застосування тесту Panorama.
Однонуклеотидний поліморфізм (SNP-Single Nucleotide Polymorphism) – відмінності послідовності ДНК, розміром в 1 нуклеотид в геномі передставників одного виду або між гомологічними ділянками гомологічних хромосом. Якщо дві послідовності ДНК відрізняються на один нуклеотид, у такому випадку мова йде про існування двох аллелей. Однонуклеотидні поліморфізми (SNPs) виникають в результаті точкових мутацій. Це нормальні генетичні зміни, які можуть траплятись у кожної людини.
Тест Panorama аналізує більше ніж 13000 SNPs при проведенні NIPT. Клінічними перевагами тесту є унікальна можливість розрізняти материнську і плодову ДНК, дає менше хибнопозитивних і хибнонегативних результатів, дозволяє виявити 2-й плід, що зникає, точно визначає стать плода. Це єдиний тест, що виявляє триплоїдію, виявляє ризики мікроделецій, дає результати при найменшому рівні плодової фракції (2,8%). Вимірювання плодової фракції – головна якісна вимога, яка гарантує достовірну інтерпретацію результатів тестування. Цей показник варіює залежно від гестаційного віку, материнської ваги, плацентарних факторів.
Мікроделеційні синдроми, які можуть бути виявлені при проведенні неінвазивного пренатального тестування: Синдром делеції 1p36; Синдром Прадера–Віллі; Синдром Ангельмана. Синдром Прадера-Віллі та синдром Ангельмана – різні фенотипичні прояви делеції в одній і тій самій 15 хромосомі та уніпарентальної дисомії. Фенотип синдрома Прадера–Віллі – відсутність генетичної інформації від батька, яку несе цей сегмент хромосоми. При синдромі Ангельмана хромосома, яка містить делецію, завжди успадковується від матері).
- Синдром делеції 22q11.2 (Ді Джорджі)
- Синдром Cri du chat (котячого крику)
Доповідь Вurkhard Manfras (д. мед. н., спеціаліста з внутрішніх хвороб, ендокринології, діабетології, андрології, інфекційних захворювань) була присвячена порушенням вуглеводного обміну у жінок репродуктивного віку.
Незважаючи на цілий день напруженої праці, емоційні дискусії учасників конференції не вщухали до пізнього вечора. Широкий спектр сучасних лабораторних досліджень, створення чітких алгоритмів обстеження, інформаційна підтримка і зручні on-line сервіси для лікарів розширюють межі можливостей клінічної діагностики і, відповідно, вибір єдино правильної тактики лікування.
З ювілеєм, «СІНЕВО»! Успіхів у подальшому розвитку!


коментарів