Удосконалення методики проведення операції
Вступ
Гістеректомія (ГЕ) – одне з найпоширеніших хірургічних втручань у жінок, що сягає своїм корінням давніх часів. У створенні історії цієї операції взяли участь визначні історичні постаті – творці медицини-сьогодення. Саме їхні іноді героїчні спроби, боротьба із скептицизмом медичної спільноти середньовіччя, прагнення удосконалити існуючі хірургічні методики дозволили відбутися найбільш ефективним методам допомоги гінекологічним пацієнткам. А впровадження основ асептики та антисептики, різноманітних анестезіологічних методик, сучасних антибіотиків, кровозамінників та шовних матеріалів зробили гістеректомію менш травматичною та відносно безпечною операцією.
Незважаючи на наявність альтернативних варіантів лікування гінекологічної патології, гістеректомія залишається найбільш розповсюдженим хірургічним втручанням у гінекологічній практиці. За світовими даними, більш 600000 гістеректомій виконують щороку у США [13].
Основними показаннями до проведення гістеректомії є симптомна лейоміома матки, ендометріоз, пролапс органів малого тазу та рецидивуючі аномальні маткові кровотечі [13]. На сьогодні існують три хірургічні доступи до органів малого тазу: вагінальний, абдомінальний та лапароскопічний.
Нещодавно Blikkendaal M.D. із співавторами порівняли клінічні результати абдомінальної, вагінальної та лапароскопічної ГЕ у 2232 пацієнток з надмірною масою тіла та вираженим ожирінням (ІМТ ³35 кг/м2). Дослідники виявили, що абдомінальна гістеректомія порівняно із іншими операціями асоціювалася з більшою кількістю післяопераційних ускладнень (раньова інфекція, розходження післяопераційних швів, більш тривале перебування пацієнток у лікарні) [4].
Більшість наукових джерел стверджують, що вагінальна гістеректомія – найбільш безпечна, ефективна та економічно обгрунтована хірургічна методика видалення матки [3, 6]. Однак, найбільш часто обирають абдомінальний доступ – 66% всіх гістеректомій виконують трансабдомінально, 22% – вагінально та 12% – лапароскопічно [11, 14].
Для визначення стадії пролапсу тазових органів ми користувалися сучасною міжнародною класифікацією POP-Q (1998) [15], яка була запропонована до застосування у практичній діяльності гінекологів Міжнародним товариством з питань нетримання сечі (International Continence Society, ICS). Дана класифікація дозволяє провести кількісну оцінку опущення стінок піхви за допомогою виміру 9 параметрів у сагітальній площині. Згідно з цією класифікацією, виділяють 4 стадії пролапсу тазових органів, і ми для проведення дослідження відбирали жінок з ІІІ–ІV стадією пролапсу (повне або майже повне випадіння матки).
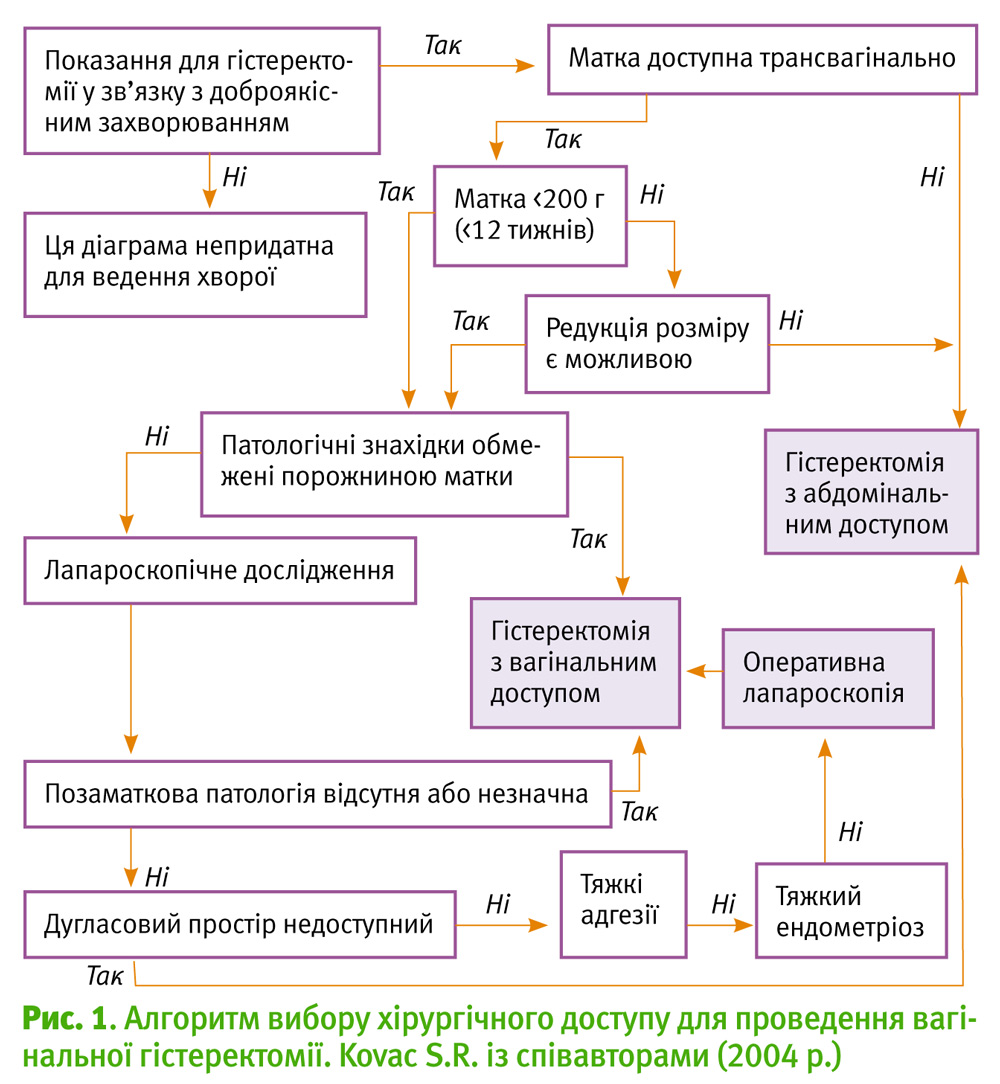
Kovac S.R. із співавторами (2004 р.) наводить дієвий, на нашу думку, алгоритм вибору хірургічного доступу під час проведення гістеректомії. [8]
Згідно результатів порівняльного огляду Кокранівської бібліотеки, вагінальний доступ під час гістеректомії, порівняно з іншими, приводить до кращих результатів та меншої кількості інтра- та післяопераційних ускладнень. [12] Так, вагінальна гістеректомія, порівняно з абдомінальною, асоціювалась з коротшим терміном перебування в лікарні, швидшим поверненням до звичного ритму життя, меншою кількостю епізодів гарячки чи неспецифічних інфекцій. До того ж, тривалість оперативного втручання під час вагінальної гістеректомії нижча, порівняно з лапароскопічним методом.
Частота інтраопераційних кровотеч під час ВГЕ варіює від 1,4% до 2,6%, в той же час частота травмування уретри та сечового міхура становить 0,88–1,76% [12]. Тому доцільним є призначення препаратів транексамової кислоти у групі жінок з високим ризиком геморагічних ускладнень. Частота виникнення гарячкових станів після ВГЕ сягає 15% та може бути знижена профілактичним призначенням антибіотиків. Інфекційно-запальні стани ускладнюють перебіг післяопераційного періоду ВГЕ у близько 4% пацієнток [5].
Ні на хвилину не зупиняється наукова думка, щомиті створюють та впроваджують ефективні удосконалення відомих методик. Останнє десятиріччя стало знаковим з погляду на нові хірургічні методи. Так, спочатку абдомінальні хірурги, а потім і їх колеги – акушери-гінекологи розпочали з успіхом використовувати радіохвильовий скальпель і аргоно-плазмову коагуляцію (АПК) тканин під час хірургічних втручань.
Метою роботи стало визначення клінічної ефективності профілактичних заходів, удосконаленої нами методики вагінальної гістеректомії у разі повного випадіння матки з використанням медикаментозних препаратів і технічного супроводу.
Матеріали та методи
Проспективне дослідження проводили в гінекологічному віділенні Центральної районної лікарні м. Вишгород (Київська область) та на інших клінічних базах кафедри акушерства та гінекології №1 НМАПО ім. П. Л. Шупика.
Основну групу склали 21 жінка з повним випадінням матки, яким було проведено вагінальну гістеректомію без придатків матки за удосконаленою нами методикою (хід операції наведено нижче), а контрольну групу – 17 жінок, яким було виконано вагінальну гістеректомію за стандартною методикою.
У двох групах після вагінальної гістеректомії проводили передньо-задню кольпоперинеорафію з леваторопластикою.
Удосконалена методика проведення вагінальної гістеректомії включала застосування гідропрепаровки тканин перед розрізом стінок піхви радіохвильовим скальпелем із введенням вазоконстрикторів з подальшим використанням аргоно-плазмової коагуляції тканин та біполярного коагулятора з метою мінімізації кровотечі та профілактики гнійно-запальних ускладнень. Модифікована методика проведення вагінальної гістеректомії, запропонована нами, включає наступні кроки її виконання:
- Гідропрепарування тканин на відстані 2–3 см від зовнішнього вічка шийки матки циркулярно і поздовжньо в напрямі до зовнішнього вічка уретри (терліпресин 0,4 мг + дексаметазон 4мг + 20,0 мл фізрозчину).
- Циркулярний розріз радіохвильовим скальпелем глибиною 2–3 мм на відстані 3 см від зовнішнього вічка шийки матки. Поздовжній розріз передньої стінки піхви від циркулярного розрізу до зовнішнього сфінктера уретри (на 2 см нижче).
- Відсепаровування сечового міхура до очеревини переднього склепіння – міхурово-маткова складка. Розріз очеревини, прошивання лігатурою.
- Відсепаровування заднього склепіння. Накладання затискачів та перетин кардинальних та крижово-маткових зв’язок (білатерально) після коагуляції їх біполярним пінцетом. Накладання вікрилових лігатур на ці зв’язки.
- Задня кольпотомія. Обробка тканин у ділянці судин аргоновою плазмою (АПК тканин).
- Матку виводять через переднє склепіння. Накладання вікрилових лігатур на маткові судини, власні зв’язки яєчника, круглі маткові зв’язки.
- Видалення матки. Коагуляція культей зв’язок та гемостаз АПК. Ушивання очеревини. Зв’язування культей зв’язок екстраперитонеально.
- Фіксація крижово-маткових зв’язок до розрізу задньої стінки піхви. Занурення сечового міхура окремими вікриловими лігатурами. Передня кольпорафія.
- Задня кольпоперинеорафія, леваторопластика з попередньою гідропрепаровкою (терліпресин 0,2 мг + дексаметазон 4 мг + 20,0 мл фізіологічного розчину). Ушивання промежини безперервним косметичним вікриловим швом (№3).
Аргоно-плазмова коагуляція (АПК) – метод монополярної високочастотної хірургії, основні переваги якого [2, 7]:
- безконтактна коагуляція тканин;
- об’єктивно контрольована глибина прогріву тканин (максимально до 3 мм);
- висока ефективність гемостазу;
- виражена бактерицидна дія;
- активація репаративних процесів;
- зниження частоти злукових ускладнень;
- зниження тривалості оперативного втручання;
- зниження вираженості післяопераційного больового синдрому.
З метою зниження обсягу крововтрати та підвищення ефективності гемостазу ми пропонуємо використовувати під час гідропрепарування розчин терліпресину, розведеного у фізіологічному розчині.
Терліпресин – синтетичний аналог вазопресину, природного гормона задньої частки гіпофіза. Фармакологічна дія терліпресину полягає у сумуванні специфічного ефекту речовин, утворених у результаті його ферментативного розщеплення.
Власне, терліпресин є неактивним щодо гладкої мускулатури, але він слугує хімічним депо для фармакологічно активних речовин, які утворюються у результаті ферментативного розщеплення. Цей ефект розвивається повільніше, ніж ефект лізин-вазопресину, але триває значно довше.
Помітними ефектами терліпресину є виражений вазоконстриктивний та антигеморагічний.
Активні метаболіти терліпресину викликають спазм артеріол та венул, що під час місцевого введення (під час ВГЕ) забезпечує швидкий (протягом 10 хв.) та тривалий судиннозвужувальний ефект [1].
У групі жінок з високим ризиком геморагічних ускладнень, підвищеням фібринолітичної активності крові доцільно перед хірургічним втручанням вводити препарати транексамової кислоти. Ми з цією метою використовували Гемотран із розрахунку 15 мг/кг в/венно струминно за 10–15 хв. до початку операції.
Особливостями ведення післяопераційного періоду в обох групах дослідження була рання активація – на ІІ добу, вилучення сечового катетеру на ІІІ добу після промивання сечового міхура розчином фурациліну (1:5000,0). Призначали дієтичне харчування, починаючи з ІІ доби післяопераційного періоду: в основному рідка їжа без клітковини.
Також в основній групі у перед- та післяопераційному періоді призначали свічки у піхву, що профілактують інфекційно-запальні ускладнення після хірургічного втручання та покращують репаративні процеси (Гінодек – вагінальний гель, що містить декаметоксин – 1,0 мг; гіалуронат натрію – 25 мг і лактатний буфер до 5,0 мл). Антибактеріальну терапію цефалоспоринами І–ІІ покоління проводили у профілактичному режимі (3,0 г) за відсутності інтраопераційних ускладнень та низького прогностичного ризику інфекційних ускладнень.
З метою протизапальної дії та зменшення ризику тромбоемболічних ускладнень в основній групі ректально призначали препарат мелоксикаму у дозі 15 мг (№7).
У разі середнього ризику тромбоемболічних ускладнень призначали препарати низькомолекулярних гепаринів в обох групах дослідження.
З метою покращення репаративних процесів після операції та зменшення набряку тканин призначали фізіотерапевтичні процедури – магнітотерапія на ділянку промежини – 15 хв. 1 раз на добу з ІІІ доби. Суха обробка швів промежини 1 раз на добу розчином йодонату протягом 5 діб.
Результати дослідження та їх обговорення
Пацієнтки обох груп дослідження були репрезентативними за віком, екстрагенітальною захворюваністю, соціальним статусом. Середній вік жінок у групах був 61,3+2,1 роки, пенсіонерки, з екстрагенітальних захворювань переважала хронічна артеріальна гіпертензія.
Проведення вагінальної гістеректомії у випадках повного випадіння матки за стандартною методикою без гідропрепаровки тканин передньої і задньої стінок піхви з розчинами, що містять препарати вазоконстриктивної дії, доволі часто супроводжується підвищеною крововтратою, ушкодженням суміжних органів, погіршенням репарації тканин.
Удосконалена методика проведення вагінальної гістеректомії з використанням медикаментозних препаратів (гідропрепаровка розчину з 0,4 мг терліпресину) і технічного супроводу (використання радіохвильового скальпеля та аргоно-плазмової коагуляції тканин), за даними нашого дослідження, суттєво зменшує вірогідність інтраопераційних ускладнень та покращує перебіг післяопераційного періоду з погляду на поліпшення репаративних процесів і зменшення частоти геморагічних та гнійно-запальних захворювань після хірургічного втручання. Основні дані проведеного дослідження представлені в табл. 1.
Як видно із табл. 1, достовірно меншою в основній групі дослідження були тривалість проведення вагінальної гістеректомії, тривалість перебування жінок після хірургічного втручання в гінекологічному стаціонарі та об'єм крововтрати за цієї операції (р <0,05). Крім того, в основній групі ми практично не спостерігали ускладнень післяопераційного періоду, за винятком 1 випадку дизуричних розладів у жінки з хронічним циститом та вираженим cystocele. За даними табл. 1, у контрольній групі кількість післяопераційних ускладнень була вища, ніж в основній групі.
Достовірно кращі показники в основній групі щодо тривалості вагінальної гістеректомії, тривалості перебування жінок в стаціонарі, об’єму крововтрати, а також меншу кількість післяопераційних ускладнень ми, в першу чергу, пов’язуємо з удосконаленою методикою проведення вагінальної гістеректомії з використанням радіохвильового скальпеля, аргоно-плазмової коагуляції тканин, гідропрепарування тканин розчином з терліпресином, а також особливостями ведення жінок основної групи в післяопераційному періоді: інтравагінально гель Гінодек; ректально – свічки з мелоксикамом – 15 мг; магнітотерапія на ділянку промежини.
Використання радіохвильового монополярного різання спільно з біполярною коагуляцією та подальшою аргоно-плазмовою обробкою розсічених тканин, дозволяє отримати розріз з мінімальною перифокальною деструкцією тканин та якісним гемостазом.
Оскільки за АПК відбувається поверхневе висушування тканини, то її електричний опір зростає, а факел аргонової плазми автоматично відхиляється на тканини з найменшим опором, в результаті чого відбувається рівномірна коагуляція всієї зони впливу з глибиною від 0,5 до 3,0 мм в залежності від тривалості впливу та обраного режиму. Перегріву та обвуглювання тканин (карбонізації) не відбувається, оскільки аргон, будучи інертним газом, перешкоджає горінню.
У результаті глибокого прогрівання тканин в ділянці шва відбувається активізація репаративних процесів за рахунок посилення неоангіогенезу. Крім того, факел аргонової плазми при впливі на тканину, викликає її поверхневий нагрів, що чинить прямий термічний вплив на мікробний агент, знищуючи його. Саме такі переваги клінічного використання АПК, насамперед, зважаючи на підсушування та зменшення набряку тканин, ми спостерігали в основній групі дослідження. Це значно зменшувало больові відчуття в післяопераційному періоді у жінок цієї групи, створювало умови до ранньої активації, зменшувало тривалість перебування в стаціонарі, а отже загалом, покращувало якість життя пацієнток у післяопераційному періоді.
Висновки
Проведене дослідження показало високу клінічну ефективність профілактичних заходів, удосконаленої нами методики вагінальної гістеректомії у разі повного випадіння матки з використанням медикаментозних препаратів і технічного супроводу.
Використання радіохвильового скальпеля, аргоно-плазмової коагуляції тканин, гідропрепарування розчином вазоконстріктора (терліпресин 0,4 мг) під час виконання вагінальної гістеректомії достовірно зменшує тривалість хірургічного втручання, об’єм інтраопераційної крововтрати, тривалість перебування у стаціонарі, кількість ускладнень і больові відчуття у жінок в післяопераційному періоді.
У групі жінок з високим ризиком геморагічних ускладнень, підвищеням фібринолітичної активності крові доцільно перед хірургічним втручанням вводити препарати транексамової кислоти (Гемотран із розрахунку 15 мг/кг в/венно струминно за 10–15 хв. до початку операції).
З метою профілактики гнійно-запальних ускладнень і покращення репаративних процесів у післяопераційному періоді показано інтравагінальне призначення комбінованого гелю Гінодек, ректальних нестероїдних протизапальних свічок мелоксикаму 15 мг та магнітотерапії на ділянку промежини.
Перелік літератури знаходиться у редакції


коментарів