XVI-й Світовий Конгрес з Медицини Плода, Любляна, Словенія, 25–29.06.2017
У Європі є така неймовірно чарівна і затишна країна Словенія, яку на машині можна об'їхати зі всіх сторін за один день. Загальна площа складає 20 273 км2, а це як наші рідні Волинська чи Хмельницька області. І це все, що я знала про Словенію, коли їхала туди. Але потрапивши на її дороги, я зрозуміла, яка вона гарна, скільки різноманітних ландшафтів в ній одній: тут тобі і могутні Альпи, і Панонська низовина, і Середземноморське узбережжя. Проїхавши країною, починаєш вірити в легенду про подарований Богом шматочок раю маленькій Словенії. Кожен знайде тут щось для себе. Я знайшла нагадування про рідну Україну в природі, у словенській мові, у будинках, а ще – столицю Любляна. Вона, як королева, увінчана середньовічним замком, під яким тихенько живуть маленькі затишні вулички з кав’ярнями та велодоріжками, чудернацькі статуї, мости, дракони та річка Любляниця.
Ось в такому казковому місці пройшов цьогорічний Конгрес з Медицини Плода – місце, де ти можеш наживо побачитись з людьми, які своїми думками, роботою, дослідженнями створили та розвивають сьогодення молодої, але такої багатопрофільної медичної галузі. Але ж їх можна не тільки побачити, а ще спитати, подискутувати, набратись натхнення та вкотре полюбити фетальну медицину. Лекторами були не лише акушери-гінекологи та лікарі пренатальної діагностики, але і дитячі хірурги, кардіологи, спеціалісти різних галузей. Все більше розмов йде про «long-term outcome», про те, наскільки важливо у всіх наших намаганнях вилікувати та врятувати плід, звертати уваги та слідкувати за його постнатальним розвитком, повсячкчас думати про те, які наслідки буде чи не буде мати наше втручання.
Найбільш палкими темами для обговорення, як на мене, стали Non-Invasive Prenatal Test (NIPT), перший триместр, ехокардіографія, анемія плода, затримка внутрішньоутробного розвитку (ЗВУР), передчасні пологи та прееклампсія. Тож, поступово про головне.
Почну саме з NIPT-у, який з кожним роком все впевненіше займає своє місце в діагностиці хромосомної патології плода. Які ж хромосомні аномалії можна виявити за допомогою NIPT? Доведена його чутливість до найбільш розповсюджених анеуплоїдій — трисомії 21, 18 та 13 хромосом. Що ж стосується діагностики хромосомних аномалії статевих хромосом, то в цих випадках не рекомендується використовувати NIPT. А от над діагностикою мікроделецій йдуть роботи.
У своєму вступному слові професор Kypros Nikolaides наголосив, що NIPT слід рекомендувати жінкам, які після комбінованого скринінгу в 11–13 тижнів вагітності (анамнестичні та антропометричні дані матері, комірцевий простір плода, б-ХГЛ та РАРР-А крові) потрапили у середню групу ризику з ризиком трисомій менше 1:10, але більше 1:1000. І вже за результатами неінвазивного тесту слід давати подальші рекомендації щодо проведення, або не проведення пренатальної інвазивної діагностики. Звичайно, у світі вже з’явились ідеї використовувати NIPT як скринінговий тест для виявлення анеуплоїдій 21, 13, 18, такий варіант вже офіційно працює у Нідерландах. Як стало відомо з доповіді Katia Bilardo, вони можуть собі дозволити таку програму за державні кошти, і тепер залишається чекати на результати.
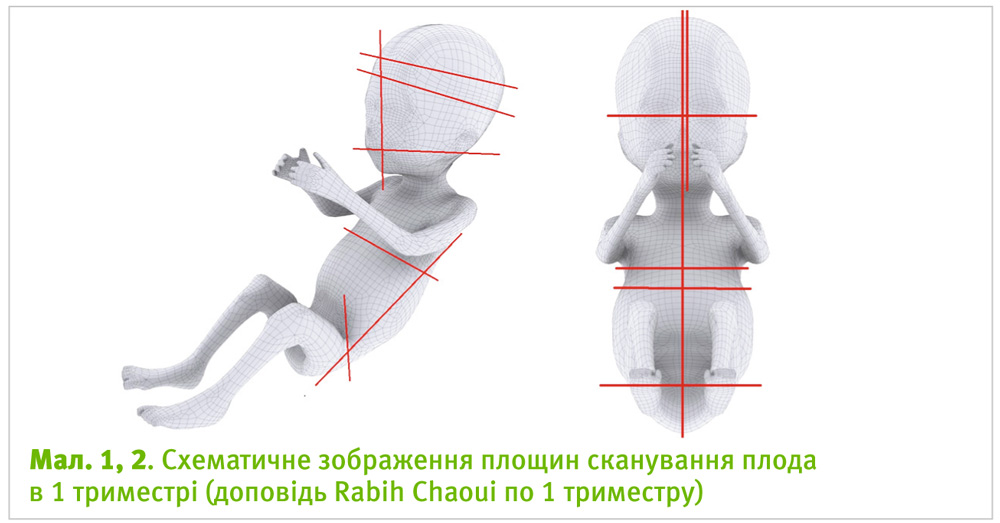
Але все ж залишається питання про ультразвуковий скринінг І триместру. Чи має він бути? Професори Rabih Chaoui та Oliver Kagan (Німеччина) відповіли на це питання – «безсумнівно, ТАК!».
Ультразвуковий скринінг першого триместру повинен бути і не лише для визначення товщини комірцевого простору, а й для виключення таких вроджених вад розвитку, як: аненцефалія, анасарка, мегацистис, омфалоцеле та гастрошизис, алобарна голопрозенцефаля, розщелина верхньої щелепи, мікрогнатія та інші. Ультразвукове обстеження в 11–13 тижнів повинно стати рутинним для виявлення порушень нормальної анатомії плода.
Oliver Kagan представив презентацію під назвою «11 в 1, або 11 патологій в 1 скані» і розповів, що у стандартному зрізі для вимірювання ТКП ми маємо можливість виявити УЗ-маркери одинадцяти різних вроджених вад розвитку плода. Ультразвукове обстеження в 11–13 тижнів повинно стати рутинним для виявлення порушень нормальної анатомії плода.
Ми знаємо, що у І триместрі можливо запідозрити аномалії серця у плода, але діагностика вад серця все ще залишається важкою. Вчитись, вчитись і ще раз вчитись – єдине гасло ехокардіографії (ехо-КГ) плода. Знання нормальної анатомії серця та систематичний огляд стандартних зрізів є ключем до діагностики ВВС, а також використання нових можливостей ультразвукових апаратів, як допоміжного інструменту в цій нелегкій справі.
Але найприємнішим відкриттям у секції ехо-КГ було почути слова вдячності від Roland Axt-Fliedner з Німеччини лікарю з України Андрію Куркевичу. Під час презентації про синдром відсутності клапана легеневої артерії, у якій було представлено 71 випадок пренатальної діагностики, доповідач висловив подяку нашому лікарю за великий вклад у роботу і надані фото та відеоматеріали для слайдів. І це все лунає зі сцени Світового Конгресу. Пишаємося.
Поговорили про серце, – можна і про кров написати. Золотим стандартом діагностики анемії плода все ще залишається визначення максимальної швидкості у середньомозковій артерії та її збільшення, тільки вже не на 1,5 МоМ, а на 2 стандартні відхилення. Новеньким стало використання МРТ в діагностиці анемії плода. Річ у тім, що еритроцити мають свій певний «сигнал», абдомінальний відділ вени пуповини – доволі широка судина, в якій і помітили, що при МРТ плода просвіт вени пуповини має різний колір у здорового та анемічного плода. Можливо колись цей метод діагностики отримає широке використання. Методом лікування анемії залишається замінна інфузія еротрицитарної маси в пуповину чи праве передсердя плода.
Щодо лікування ЗВУР за допомогою Силденафілу (віагри) всі чекали на оголошення результатів дослідження, затамувавши подих, надо вже багато надії було в учасників. Але поганий результат – теж результат. Як ви вже здогадались, Силденафіл у лікуванні ЗВУР не допомагає. Його прийом помітно поліпшує показники допплера, але не виявлено достовірного збільшення ваги плода.
Є ще дослідження, які тривають і не опубліковані, тож надіє не вмирає, але звісно, сподівань все менше. У висновках доповіді прозвучало: «Якщо ви бажаєте призначити Силденафіл вагітній для лікування ЗВУР плода, не робіть цього. Але якщо ви берете участь в одному з досліджень, що тривають, – не спиняйтесь».
Ще на Конгресі 2012 року професор Ніколаідес закликав всіх об’єднатися і довести ефективність пессарію, «бо ті передчасні пологи вже всім у печінках сидять». І таки всі об’єднались, але передчасні пологи досі сидять в печінці. Вічне протистояння «Вагінальний прогестерон проти шва на шийці матки проти акушерського пессарію». Прогестерон впевнено посідає лідерську позицію. Однак в групі жінок з дуже короткою шийкою (8 мм і менше) перемагає серкляж. Боже, дай терпіння, міцних нервів та наснаги лікарям, що дотягують до 8 мм і тоді накладають шов.
Ще однією цікавинкою виявилась оцінка наявності cervical gland area (CGA), це багатошарова гіпоехогенна зона навколо цервікального каналу, при цервікометрії. У жінок з відсутньою CGA краще працює вагінальний прогестерон, а з наявною – пессарій. Дослідження ще ведуться, але вже зараз можна взяти собі на озброєння.
У цих спогадах ще декілька слів варто приділити фетальній хірургії. Хочеться вкотре поаплодувати лікарям, які займаються цим нелегким розділом медицини плода, які шукають вихід там, де інші його не бачать. Це генії, люди з золотими руками, ювеліри.
Marzena Debska з сусідньої Польщі розповіла про серію вдалих фетальних втручань на серці плода, наприклад, при стенозі клапану, а також розповіла про методику уретропластики з використанням коронарного ангіопластичного балонного катетера. Denise Pedreira (Бразилія), Luc Joyeux (Бельгія) розповіли про методи корекції відкритої спинномозкової кили у плода, а також про постнатальні наслідки операцій. Маю велику віру в Україну та наших лікарів. Впевнена, що мине час і все це буде реальним у наших лікарнях, у нашому сьогоденні.
А тепер про профілактику прееклампсії (ПЕ). Отже, вимоги до техніки вимірювання пульсаційного індексу (ПІ) в маткових артеріях стали менш суворими, тобто якщо ПІ високий, то він буде високим при будь-якому куті сканування.
Результати проекту ASPRE (Комбінований мультимаркерний скринінг та рандомізоване лікування пацієнтів з ацетилсаліциловою кислотою для доказової профілактики прееклампсії) стали приголомшливими. Було проведено рандомізоване дослідження, у якому взяли участь 1776 жінок з групи високого ризику з виникнення прееклампсії. Доза становила 150 мг, напевне тому, що резистентність до дози 81 мг мають 31% жінок, до 160 мг – лише 5%. За рекомендацією FMF, алгоритм наступний: проведення скринінгу 11–13 тижнів з розрахунком ризику ПЕ (анамнез матері, допплер маткових артерій, плацентарний фактор росту); якщо ризик >1:100, то призначення вагітній ацетилсаліцилової кислоти проводиться в дозі 150 мг на добу з 12 до 36 тижнів гестації.
Таким був шістнадцятий конгрес FMF. З підбиттям підсумків вже зробленого, плануванням все більш нових і нових досліджень, обговоренням справ насущних. Водночас науковий та сімейний, ніби надзвичайно велика родина зібралася за одним столом. Це джерело натхнення та любові до фаху. Сподіваюсь, що українська делегація щороку буде ставати все більшою.
До зустрічі, шановні колеги, на сімнадцятому Конгресі Медицини Плода у Афінах у 2018 році!


коментарів