Вельмишановні колеги! Пропонуємо вашій увазі дані сучасних досліджень і рекомендації Американського коледжу акушерів-гінекологів щодо ведення пацієнток з рубцем на матці. Постулати і ставлення лікарів до цієї проблеми змінилися останнім часом. Основне, що розрив матки по рубцю неможливо прогнозувати заздалегідь. Тому, враховуючи незмінно високий інтерес пацієнток до вагінальних пологів після кесаревого розтину, слід рекомендувати пробні пологи у даної категорії пацієнток лише в установах, що можуть забезпечити цілодобово невідкладну допомогу матері та немовляті.
Не слід розхолоджуватися і сподіватися на інструментальні методи діагностики до пологів. Таких підходів у доказовій медицині не існує. Розрив завжди виникає раптово під час пологів і має прояв у змінах серцевого ритму плода. Однак, частина жінок може народжувати вагінально після кесаревого розтину. Як забезпечити їм це право – викладено нижче.
Актуальність теми та історична довідка
За період з 1970 до 2016 року частота кесаревого розину (КР) зросла у США з 5,0 до 31,9% (7, 8). Це значне збільшення було обумовлено розповсюдженням використання електронного моніторинга плода, зниженням рівня інструментальних втручань у пологах, а також вагінальних пологів при тазовому передлежанні плоду [8–11]. Висловлення «сьогодні КР – завжди КР» також частково сприяло збільшенню частоти абдомінальних пологів [12].
Однак, у 70-х роках деякі дослідники змінили цю парадигму, оскільки поява даних про доцільність пробних пологів після КР (ПППКР) дала змогу вважати ций підхід доцільним і обгрунтованим [5, 6, 13–15). Впровадження рекомендацій, що підтримували ПППКР, призвело до збільшення рівня вагінальних пологів після КР (ВППКР) з 5,0% у 1985 році до 28,3% у 1996 році. У той же самий час відмічалося зниження рівня КР з 22,8% у 1989 році до 20,0% у 1996 році [16]. Збільшення частоти ПППКР також супроводжувалося і зростанням рівня розривів матки та інших ускладнень [17–19]. Ці повідомлення та тиск професійної відповідальності, навпаки, знизили частоту ВППКР у 2006 році до 8,5%, а частота КР знову почала зростати і досягла 31,1% у тому ж році (16, 20, 21). Деякі лікарні навіть припинили практику ПППКР [22].
У 2010 році Національний Інститут Здоров’я скликав конференцію для досягення консенсусу щодо безпечності та наслідків ПППКР і ВППКР, а також факторів, що сприяли їх зниженню. Рішення експертів Національного Інститута Здоров’я підтвердило, що ПППКР є обгрунтованою опцією для багатьох жінок з рубцем на матці після КР і мало закликати медичні установи до сприяння доступності ПППКР [23].
Також на конфереції було визнано, що побоювання професійної відповідальності має значний вплив на бажання лікарів і організацій охорони здоров’я запропоновувати пацієнткам ПППКР [23].
В Україні ставлення до ВППКР змінюється протягом останніх десятиріч. Побоювання лікарів пов’язані з можливою неспроможністю рубця на матці. Існує думка, що на функціональні властивості рубця може впливати техніка шва на матці [24, 25]. Певний час домінувала думка, що неспроможності рубця сприяє надмірна ішемізація тканин нижнього сегменту. Тому перевагу віддавали однорядному шву без фіксуючого нахлесту за Реверденом.
Деякі дослідження дозволили встановити, що після дворядного шва товщина міометрію у зоні рубця на матці достовірно більша, ніж після однорядного [25, 26]. А чи є товщина рубця ознакою його спроможності? Чіткої відповіді на це питання немає.
Біля 20 років тому під час ПППКР проводили ультразвукову оцінку стану рубця. Однак, це не призвело до покращення діагностики неспроможності рубця на матці.
У подальшому певні надії були пов’язані з вивченням васкуляризації нижнього сегмента матки за допомогою ультразвукової доплерографії. Васкуляризація зони рубця є досить проблемним моментом у цій доктрині. Експерти у галузі ультразвукової діагностики вважають, що достовірною ознакою неспроможності рубця є наявність ніші.
П’ятнадцять міжнародних експертів було залучено до Европейської дослідницької групи з питань ніші у ділянці рубця на матці. Було досягнуто консенсус з 42 ультразвукових характеристик ніші. Усі експерти наполягали на необхідності оцінки стану рубця ще до настання вагітності [27].
Серед можливих додаткових методів вивчення стану рубця на матці відомий досвід застосування еластографії та магнітно-резонансної томографії [28, 29].
При цьому не існує певного протоколу їхнього використання. Ультразвукова еластографія може бути корисною у дослідженні біомеханічних властивостей міометрію у зоні рубця. Це, можливо, дозволить краще вивчити механізм розриву матки під час ПППКР. Тобто, коли товщина рубця на матці є достатньою, еластографія дозволить оцінити можливість проведення ПППКР [29]. На це слід сподіватися у майбутньому.
Чи можна порівнювати ризик КР и ПППКР?
У рекомендаціях Американського коледжу акушерів-гінекологів проведений ретельний аналіз даних досліджень, що стосуються безпечності та рівня ускладнень ПППКР і планового КР у жінок з рубцем на матці.
Відмічено, що не існує рандомізованих досліджень, у яких порівнюються рівень ускладнень з боку матері та плоду у випадку ПППКР і планового КР. Усі практичні рекомендації базуються на висновках обсерваційних досліджень, що вивчали можливість ВППКР у випадку ПППКР, материнську і перинатальну смертність, пов’язану з ПППКР порівняно з плановим КР [4–6, 13–15, 29–36].
Ці дані було узагальнено у Огляді Доказів/Оцінці технології, що були використані для Консенсусу Конференції Національного Інституту Здоров’я 2010 року [37].
У рекомендаціях зроблено наголос, що порівняння клінічних і статистичних даних проведено між групами пацієнток, що мали намір вдатися до ПППКР, і жінками, що обирали елективний КР. А порівняння наслідків ВППКР або КР після ПППКР є некоректним, оскільки неможливо гарантувати ВППКР, а ризики і переваги можуть бути непропорційними у випадку невдачі ПППКР. Тобто, акушер-гінеколог має своєчасно діагностувати розрив матки під час ПППКР. Подальший ургентний КР має певні додаткові ризики, що обумовлено більшою крововтратою, гіповолемією у матері і дистресом плоду [38].
Чому слід віддавати перевагу ПППКР?
Одне з основних питань – які переваги і ризики у ПППКР? У рекомендаціях відзначено, що додатково до опції народжувати самостійно через природні пологові шляхи ВППКР має певні переваги для здоров’я жінок. Наведені дані, що після ВППКР у пацієнток, що уникли абдомінального хірургічного втручання, знижена частота кровотечі, тромбоемболії та інфекційних ускладнень. Вони також мали коротший період одужання порівняно з жінками після планового КР [2, 3, 7, 9, 39].
Додатково, маючи на увазі жінок, що планують наступні вагітності, ВППКС знижують ризик для матері, пов’язаний з наслідками повторного КР (екстирпація матки, травми кишковика або сечового міхура, трансфузійні ускладнення, інфекція, порушення плацентації у вигляді передлежання плаценти або прирощення плаценти) [40–42].
Нещодавно було проаналізовано, які фактори сприяють прикріпленню плодового яйця у зоні рубця на матці. Встановлено, що багатоплодова вагітність, КР до початку пологової діяльності та клінічно вузький таз у майбутньому значно підвищують ризик плацентації у нижньму сегменті [43].
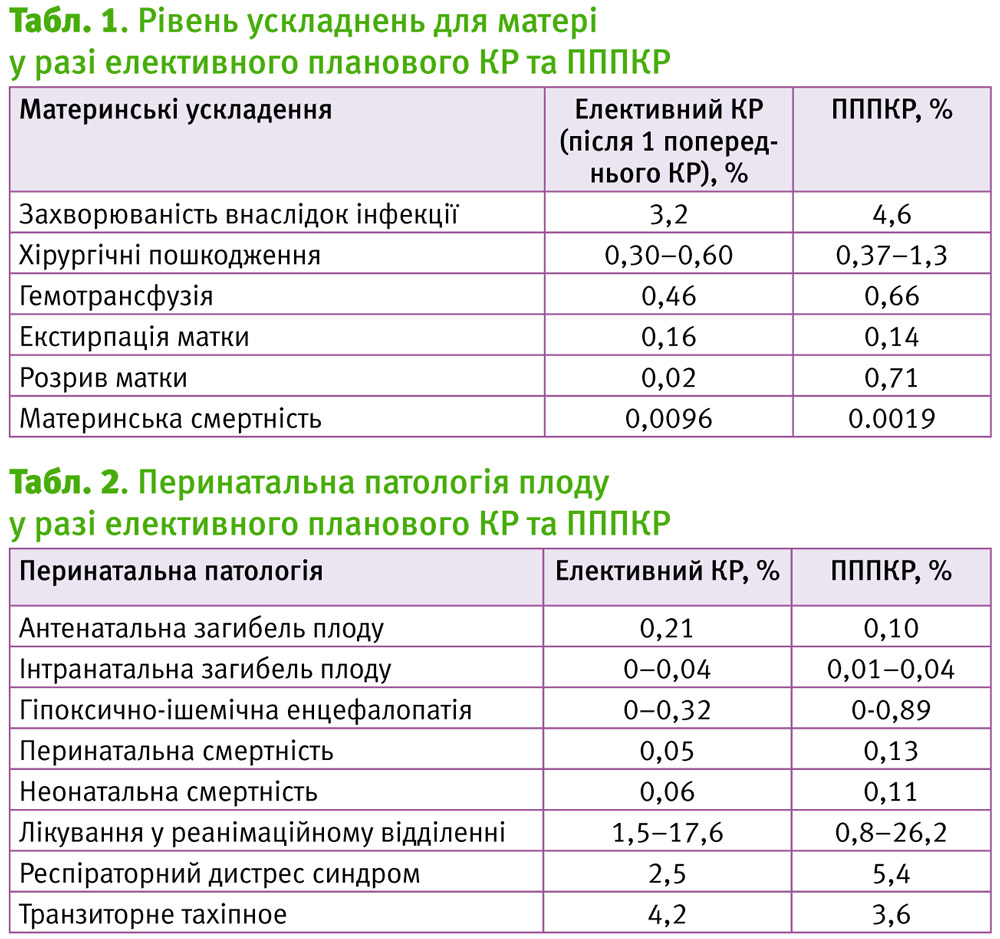
Однак, ПППКР і елективний плановий КР мають певні ризики, що наведені у таблицях 1 і 2. Ризик кожного з підходів включав наступні ускладненя: кровотечу, тромбоемболію, інфекцію, ятрогенні інтраопераційні травми, екстирпацію матки та смерть [5, 6, 14, 24, 37]. Найбільший рівень ускладнень встановлено після КР внаслідок невдалої ПППКР [4–6, 25]. Таким чином, ВППКР супроводжуються низьким ризиком порівняно до КС після невдалої ПППКР [4–6, 24]. Можна вважати, що материнський ризик пов’язаний з можливістю жінки досягти ВППКР [45].
Слід відмітити, що найбільший ризик материнської або перинатальної смертності обумовлений розривом матки або розходженням, зяянням рубця.
У вітчизняній літературі останнє може відповідати неповному розриву матки при збереженій цілісності серозного шару матки. У англомовній літературі цей термін не має чіткого визначення і може мати відтінок суб’єктивної візуальної оцінки стану рубця на матці. Тому неповний або повний розрив матки може бути найкращим терміном-еквівалентом. Частота розривів матки у різних дослідженнях – від катастрофічно високої до низької з відображенням лише безсимптомних неповних розривів. Найбільш ранні дослідження не виділяли відмінностей, що пов’язані з типом попереднього розрізу на матці (поздовжнього класичного корпорального або поперечного у нижньому матковому сегменті) [38].
Подальші широкомасштабні дослідження дозволили встановити, що основним фактором, що визначає можливість розриву матки, є локалізація попереднього розрізу на матці. Для поперечного розрізу в нижньому сегменті матки частота розривів матки у ПППКР становила 0,5–0,9% [5, 6, 13, 15]. У жінок з іншими варіантами розрізів на матці (за винятком поздовжнього у нижньому сегменті) частота розривів матки була значно більшою.
Яка частота успіху ПППКР? Відбір кандидатів
Більшість з проведених досліджень продемонстрували частоту ВППКР 60,0–80,0% [2, 6, 25]. Слід відзначити, що підрахування частоти ВППКР проводилося не серед усіх жінок з рубцем на матці, а лише серед тих, хто не мав протипоказань до ПППКР. У рекомендаціях відмічено, що здатність до ВППКР залежить від показань до попереднього КР. Наприклад, у жінок, що перенесли КР внаслідок слабкості пологової діяльності, що не піддається медикаментозній корекції, вірогідність ВППКР значно нижча, ніж при наявності випадкових показань (тазове передлежання) [46–51]. В Україні наявність впертої слабкості родової діяльності традиційно вважається протипоказанням до ПППКР.
Також було встановлено, що частота ВППКР значно нижча після індукції пологів або підсилення пологової діяльності, ніж у жінок у тих же термінах зі спонтанним початком пологів і відсутністю пологоактивації [51–53]. Іншими факторами, що негативно впливають на можливість ВППКР, є пізній репродуктивний вік матері, високий індекс маси тіла, висока вага при народженні і термін вагітності понад 40 тижнів [52, 56, 62]. Окрім цього, збільшений інтервал між пологами (понад 19 місяців) і наявність прееклампсії також знижує вірогідність ВППКР [56, 57]. Навпроти, частота ВППКР зростає у випадках, коли жінки мали попередні до КС вагінальні пологи [52, 65].
Чи можна прогнозувати ВППКР?
Можливість ВППКР у жінок, що брали участь у ПППКР, залежить від індивідуальної комбінації деяких факторів. У рекомендаціях відзначено, що було розроблено деякі шкали оцінки можливості ВППКР. Однак, ці шкали мали методологічні обмеження і не набули широкого впровадження [54, 66–68].
Слід зазначити, що одна з моделей була створена для прогнозування ВППКР жінкам, що мали ПППКР у терміні пологів, поперечний розріз у нижньому матковому сегменті при попередньому КР, одноплодову вагітність і потиличне передлежання плоду [69]. Необхідні дані для автоматизованої обробки слід збирати під час першого антенатального візиту. Процес обробки даних використовує мультиваріантну модель логістичної регресії, що включає наступні показники: вік матері, індекс маси тіла, расову належність, наявність вагінальних пологів до КР, ВППКР і показання до КР. Результати використання цієї шкали були обнадійливими у Сполучених Штатах Америки, Канаді, Європі та Азії [70–77]. Ця модель може бути використана для підготовки вагітних до ПППКР [71]. Калькулятори для проведення оцінки за цією шкалою доступні на сторінці Американського коледжу aкушерів-гінекологів (ACOG). Однак, не встановлено впливу використання прогностичної моделі на наслідки для матері та плоду.
Відбір жінок для ПППКР
Результати аналізу даних багатьох досліджень свідчать, що більшість жінок, що мали поперечний розріз у нижньому матковому сегменті, є кандидатами і мають бути консультовані щодо залучення до ПППКР. Жінки, що мали класичний корпоральний розріз, якірний розріз або додаткові втручання у ділянці дна матки, як і пацієнтки, у яких є загальні протипоказання до вагінальних пологів (передлежання плаценти), не можуть бути кандидатами для ПППКР.
Слід розлядати вказані оставини у кожному випадку індивідуально. Якщо пацієнтка не може бути кандидатом для ПППКР, але почалися передчасні пологи, то вона може бути залучена до ПППКР за її бажанням і згодою з акушером-гінекологом, що веде пологи. Гарним пацієнтом для ПППКР є вагітна з якомога низьким ризиком і, навпаки, якомога високими шансами на успіх.
Відома занепокоєність акушерів-гінекологів зростанням рівня КС, що призводить до підвищення кількості ускладнень внаслідок рубця на матці (прирощення плаценти) [41]. Можна вважати, що ВППКР є дієвим заходом запобігання негативного впливу повторного КР на здоров’я жінки.
Дані доказової медицини свідчать, що у жінок, які мають 60,0–70,0% схильності до сприятливих ВППКР, ризик ускладнень нижчий, ніж у пацієнток після планового елективного КР [75, 76]. У той же самий час, якщо вірогідність ВППКР нижча за 60,0%, рівень материнської смертності при ПППКР зростає порівняно з плановим елективним КР [76]. Оскільки перинатальна захворюваність зростає після невдалих ПППКР порівняно з ВППКР, жінки з високими шансами на сприятливі ПППКР мають низький ризик перинатальних втрат. Раніше було доведено, що жінки з 70,0% схильністю до ПППКР мають однаковий з пацієнтками, що перенесли плановий елективний КР, рівень перинатальної патології плоду [69]. Також відомо, що зниження передбачуваного успіху нижче 70,0% не є протипоказанням до ПППКР. Дані досліджень і рекомендації Американського Коледжу акушерів-гінекологів свідчать, що рішення про вибір ПППКР базується на висвітленні переваг перед КР під час консультування пацієнтки.
Декілька КР у анамнезі
Проведені дослідження демонструють частоту розриву матки 0,9–3,7% у жінок, що мали ПППКР і більше одного рубця на матці в анамнезі. При цьому, немає порівняльних даних з пацієнтками, що мали єдиний КР у анамнезі [6, 76–79].
Дані двох широкомасштабних досліджень свідчать, що ризик розриву матки під час ПППКР при наявності двох КР у анамнезі порівняно з єдиним КР становив, відповідно: 0,9% проти 0,7%, 0,9% проти 1,8% [79, 81]. Обидва дослідження продемонстрували зростання ризику материнської захворюваності у разі наявності двох КР у анамнезі. Але різниця у першому дослідженні була малою: 2,1% проти 3,2% [79]. Можна вважати жінок з двома КР у анамнезі з використанням поперечного розрізу в нижньому сегменті матки також кандидатами на ПППКР. Це вимагає підрахунку всіх необхідних факторів за допомогою веб-калькулятора на сторінці Американського Коледжу акушерів-гінекологів [82]. Дані про можливість ПППКР при наявності більше двох КР у анамнезі дуже обмежені [83].
Великий плід
У жінок, що мають великий плід, спостерігається зниження прогностичної оцінки успіху ПППКР порівняно з пацієнтками з нормальною масою плоду [57, 84–86]. Наявність більшої маси плоду, ніж у попередній вагітності, що закінчилася КР внаслідок клінічно вузького тазу, значно знижує прогноз на успіх під час ПППКР [87]. Однак дослідження, що вивчали ризик виникнення розриву матки при наявності великого плоду під час ПППКР, мають суперечливі результати. У трьох роботах не було знайдено жодного зв’язку, а у четвертому було встановлено зростання ризику розриву матки у 2,3 рази (відносний ризик 2,3; p<0,001) у жінок без наявності вагінальних пологів у анамнезі [86].
Зауваженням до цих результатів є той факт, що було використано фактичну масу тіла новонародженого для ретроспективного аналізу, а не передбачувану масу плоду до пологів. Це знижує їх значення на етапі прийняття рішення про вибір методу розродження [89].
У рекомендаціях зроблено висновок, що лікар і пацієнтка повинні врахувати масу новонародженого у попередніх пологах і передбачувану масу плоду на теперішній час при плануванні ПППКР. При цьому, наявність лише макросомії за попередніми даними, не може бути протипоказанням до ПППКР.
Термін гестації після 40 тижнів
У дослідженнях, що з’ясовували наявність зв’язку між гестаційним терміном і наслідками ВППКР, встановлено зниження частоти ВППКР, якщо пологи відбулися після 40 тижня вагітності [57, 89–92].
У одному дослідженні було встановлено зростання частоти розривів матки після 40 тижнів, але інші роботи не мали таких результатів ПППКР [91, 92]. Хоча зростання терміну вагітності більше, ніж до 40 тижнів, знижує прогностичний рівень успішності ПППКР, наявність лише вагітності понад 40 тижнів не є протипоказанням до ПППКР.
Поздовжній розріз у нижньому матковому сегменті
Дані небагатьох досліджень свідчать, що рівень вдалих ПППКР є однаковим при наявності поперечного або поздовжнього розрізу у нижньому сегменті матки [93–96]. Не було встановлено жодних доказів, що поздовжній розріз у нижньому матковому сегменті підвищує ризик розриву матки, або інших ускладнень ПППКР з боку матері та плоду. Вимогою до вибору ПППКР є наявність документального підтвердження цього типу розрізу під час попереднього КР.
Невідомий тип розрізу на матці
У деяких пацієнтів немає жодних документальних свідчень про тип розрізу на матці. У двох дослідженнях, що були проведені на базі закладів четвертого рівня надання допомоги, було встановлено однаковий рівень вдалих ПППКР і розривів матки у жінок з поперечним розрізом на матці та невідомим типом розрізу [97, 98]. У одному дослідженні також було встановлено, що наявність невідомого розрізу на матці збільшує ризик розриву матки під час ПППКР [88]. Це можна пояснити тим, що у абсолютній більшості КР за останні десятиріччя було використано поперечний розріз у нижньому матковому сегменті. Слід також вважати, що розріз мав бути корпоральним при КР на тлі екстремально низької ваги плоду. Отже, відомо, що формування нижнього сегменту відбувається лише у ІІІ триместрі.
ПППКР після лапароскопічних втручань на матці
Відомо, що лапароскопічна міомектомія, резекція кута матки внаслідок порушеної ектопічної вагітності підвищує ризик розриву матки навіть під час вагітності [89]. Період часу, коли гінекологи не проводили ушивання розрізу на матці з використанням новітнього шовного матеріалу, характеризувався наявністю розривів матки у термінах 24–26 тижнів, коли життєздатність плоду є дуже низькою. Якщо міоматозний вузол мав розташування у міометрії, пацієнтка мала низькі шанси на ПППКР.
Багатоплодова вагітність
Дослідження демонструють однакові наслідки ПППКР у жінок двійнею порівняно з пацієнтками з одноплодовою вагітністю [100–105].
У двох широкомасштабних дослідженнях було встановлено, що вагітні двійнею мали однаковий рівень передбачуваного успіху ПППКР порівняно з жінками з єдиним плодом у матці. У цих роботах також не встановлено зростання ризику розриву матки, материнських ускладнень або перинатальної патології плоду [96, 97]. Вагітні двійнею, що мають поперечний розріз у нижньому сегменті матки у анамнезі без протипоказань до вагінальних пологів, можуть бути обрані кандидатами на ПППКР.
Ожиріння
Відомо, що жінки з ожирінням мають високий рівень порушень скоротливої діяльності матки. Збільшений індекс маси тіла негативно впливає на передбачуваний успіх ПППКР [60, 70, 106, 107]. У одному великому когортному дослідженні 85,0% жінок з нормальним індексом маси тіла (18,5–24,9) досягли ВППКР, тоді як лише 61,0% пацієнток з морбідним ожирінням (індекс маси тіла понад 40,0) мали успішні ВППКР [98]. Однак, ізольоване збільшення індексу маси тіла не може бути протипоказанням до ПППКР. Жінки з індексом маси тіла понад 30,0 можуть бути кандидатами на ПППКР. Але підходи до їх розродження мають бути індивідуалізовані. Тобто можливі інші протипоказання до ПППКР, або, навпаки, показання.
Як вести пацієнток до та під час ПППКР?
Індукція пологів або підсилення пологової діяльності. Індукція пологів залишається опцією пацієнтки, що готується до ПППКР. Однак, слід розглянути доведену позицію, що будь-яка індукція пологів підвищує ризик розриву матки та знижує шанси на успіх ВППКР [5, 6, 97, 108–110]. У одному дослідженні, яке нараховувало 20095 пацієнток, що мали КР у анамнезі, встановлено наявність розриву матки у 0,52% випадків на тлі спонтанних ПППКР, 0,77% ПППКР супроводжувалися розривом матки при індукції пологів без використання простагландинів і 2,24% для ПППКР після індукції простагландинами [97].
Обмеження трактування результатів цього дослідження пов’язане з нечіткими показаннями до застосування простагландинів. Останнє не сприяло встановленню діагнозу розриву матки згідно до МКХ ІХ, що був обумовлений використанням простагландинів. Автори роботи не вказали, навіщо вони використовували препарати простагландинів: для прискорення дозрівання шийки матки або для використання множинних агентів для індукції пологів.
Велике мультицентрове дослідження, що нараховувало 33 699 обстежених, також підтвердило, що індукція або посилення пологової діяльності підвищує ризик розриву матки порівняно зі спонтанними пологами (1,4% для індукції простагландинами з або без окситоцину, 1,1% для лише окситоцину, 0,9% для підсилення пологової діяльності і 0,4% для спонтанних пологів) [5]. Вторинний аналіз 11778 випадків з цього дослідження, що мали поперечний розріз у нижньому матковому сегменті, дозволив встановити підвищений рівень розривів матки лише у жінок, що не мали жодних вагінальних пологів у анамнезі (1,5% проти 0,8%, p=0,2).
У цьому дослідженні також було встановлено, що ризик розриву матки нижчий при індукції пологів на тлі незрілої шийки матки, ніж при зрілій шийці матки [108]. Інший аналіз дозволив встановити дозозалежний ефект окситоцину щодо збільшення ризику розриву матки [111]. Однак, максимальна доза окситоцину для ВППКР не встановлена. Дані одного обсерваційного дослідження дозволили встановити підвищення ризику розриву матки при індукції пологів, а у іншому цього встановлено не було [112, 113].
Індуковані пологи мають менший рівень очікуваного успіху ВППКР [52, 55, 109, 114]. Хоча наявність незрілої шийки матки знижує шанси на успіх ПППКР [108, 115, 116]. При цьому, не було чітко визначено, у яких пацієнток була проведена індукція, а у яких дотримувалися очікувальної тактики. Також було встановлено, що індукція пологів у 39 тижнів вагітності сприяє зниженню рівня КР (відношення шансів 0,91; 95,0% довірчий інтервал 0,71–0,91) [117]. У іншому дослідженні було встановлено, що індукція пологів у 39 тижнів сприяє покращенню наслідків ВППКР порівняно до очікувальної тактики (73,8% проти 61,3%, p<0,001) [112].
Використання окситоцину лише для підсилення пологової діяльності у ПППКР було вивчено у декількох роботах. Деякі дослідники знайшли зв’язок між використанням окситоцину і рівнем розривів матки [5, 110], а інші не встановили жодної закономірності [6, 118, 119]. Таким чином, окситоцин може бути застосований для ПППКР. Традиційно для ПППКР окситоцин вводять лише за допомогою інфузомата.
Підготовка шийки матки
Обмаль досліджень, що присвячені вивченню деяких інтервенцій для прискорення дозрівання шийки матки у жінок з ПППКР, не надає змоги робити остаточні висновки. Рандомізовані клінічні випробування не встановили певного впливу на наслідки ПППКР [120]. Вивчення трансцервікального введення катетера Фолея продемонструвало змішані результати.
У двох ретроспективних когортних дослідженнях був встановлений підвищений ризик розриву матки [109, 121]. Натомість, у іншому дослідженні не було виявлено відмінностей порівняно з жінками із спонтанними пологами [114]. Поки що недостатньо даних для виключення механічних методів підготовки шийки матки у жінок, що готуються до ПППКР. Нещодавно з’явилися дані, що інтрацервікальне використання динопростону за допомогою системи, що забезпечує його контрольоване вивільнення, не призводить до підвищення рівня розривів матки [43].
Дослідження впливу простагландинів на рівень розривів матки у ПППКР продемонстрували непостійні результати. Серед трьох великих досліджень у одному встановлено підвищений рівень розривів матки при використанні простагландинів [97], у іншому – жодного підвищення ризику розривів матки [5], а у третьому – також ризик розривів матки був незмінним при відсутності подальшого застосування окситоцину [6]. Хоча дані про можливість використання у жінок з ПППКР окремих лікарських засобів, що містять простагландини, обмежені, існують результати, що демонструють відмінності використання окремих діючих речовин з групи простагландинів. Доведено, що використання мізопростолу призводить до збільшення частоти розривів матки у ПППКР [123–126].
Таким чином, мізопростол неможливо використовувати для підготовки шийки матки або індукції пологів у жінок з рубцем на матці внаслідок КР або іншого хірургічного втручання. Простагландини можна розглядати у ІІ триместрі вагітності та за антенатальної загибелі плоду.
Зовнішній поворот плоду на голівку
Обмежені дані досліджень не дозволяють вважати, що у жінок з поперечним розрізом на матці поворот плоду на голівку при тазовому передлежанні та ПППКР не є протипоказаними [127–129]. Успішність повороту на голівку є однаковою при наявності або відсутності рубця на матці.
Вибір методу знеболення пологів
Не існує доказів, що епідуральна анестезія є фактором ризику невдалих ПППКР [14, 51, 131]. Епідуральна анестезія може бути часткою ПППКР, якщо пацієнтка розуміє необхідність зменшення болю, а знеболення буде сприяти залученню до ПППКР [14, 131]. Але вона не може вважатися необхідністю. Епідуральна анестезія не може маскувати розрив матки по рубцю, оскільки відомо, що ознаками розриву матки є страждання плоду за даними кардіотокографії [45, 124].
Партографічна крива
Показники пологової діяльності та швидкість відкриття шийки матки однакові в жінок з рубцем на матці після єдиного КР або без нього [133, 134]. Аномалії пологової діяльності під час ПППКР мають бути діагностовані у відповідності до існуючих загальноприйнятих стандартів.
Діагностика розриву матки
Для своєчасної діагностики розриву матки під час ПППКР слід використовувати кардіотокографічний моніторинг плоду. Не існує доказів, що внутрішньоматковий катетер або електроди на голівці плоду підвищують чутливість діагностики розриву матки по рубцю [135, 136]. Розрив матки відбувається раптово. Не існує жодних антенатальних предикторів розриву матки [137, 138]. Симптоматика розриву матки, що відбувся, досить різноманітна і може включати: брадикардію плоду, підвищену скоротливу активність матки (у вітчизняному акушерстві, навпаки, – припинення пологової діяльності), кров’яні виділення з піхви, зміни положення плоду, різкий біль [27, 89, 132]. Однак, погіршення кардіотокографічних показників серцевого ритму плоду є найбільш вірогідною ознакою розриву матки під час ПППКР, що відмічається більше, ніж у 70,0% випадків цього ускладнення [27, 31, 88].
Пологи
Нічого незвичайного у народженні плоду та плаценти при ВППКР немає. Ручне обстеження матки та оперативне відновлення її цілісності при неповному розриві не сприяють покращенню наслідків ВППКР. Надмірні кров’яні виділення або симптоми гіповолемії можуть вказувати на повний розрив матки та потребувати негайного обстеження пологових шляхів.
Як вести майбутні вагітності після розриву матки?
Якщо локалізація розриву матки обмежена нижнім матковим сегментом, то частота розриву матки при наступних пологах – 6,0% [139]. Якщо розрив розташований у тілі або дні матки (верхньому сегменті), то частота повторного розриву досягає 32,0% [139, 140]. Найбільш розповсюджена частота, за даними досліджень повторного розриву у верхньому сегменті, складає 15,0% [141]. Тому даному контингенту жінок у майбутньому показано розродження шляхом планового КР. Маючи на увазі можливість спонтанного початку пологової діяльності до 39 тижнів у жінок з корпоральним рубцем на матці або після консервативної міомектомії, слід вважати доцільним плановий КР при досягненні, щонайменше, 36 тижнів 1 дня до 38 тижнів і 6 днів. Однак, слід використовувати індивідуальні підходи згідно з клінічною ситуацією.
Як проводити консультування жінок для проведення ПППКР?
Враховуючи великий інтерес серед пацієнток до ПППКР, слід робити наголос на перевагах і можливих ускладненнях [1, 142–144]. Мають бути розглянені усі індивідуальні особливості пацієнтки і застосований веб-калькулятор очікуваного успіху ПППКР. Консультування слід провести якомога раніше, щоби пацієнтка мала достатньо часу для обрання методу розродження [61, 62, 130]. Також слід розповісти про ризик повторних КР, що впливає на здоров’я пацієнток. З цих позицій потрібно зробити наголос на оптимальній кількості дітей у сім’ї.
Важливе питання стосується вибору місця народження у разі ПППКР.
Слід розповісти про необхідні ресурси під час пологів у жінок з рубцем на матці. Слід довіряти як муніципальним, так і університетським клінікам, що цілодобово надають невідкладну допомогу матерям та немовлятам. Згоду пацієнтки на проведення ПППКР слід засвідчити документально. Увесь перелік документів, що є необхідними для ознайомлення пацієнтки, що обирає ПППКР, представлений на веб-сторінці Американської Асоціації акушерів-гінекологів.
Як вести пологи у жінок з рубцем на матці у ІІ триместрі вагітності та у випадку антенатальної загибелі плоду?
Результати досліджень свідчать, що наслідки індукції пологів простагландинами у ІІ триместрі вагітності в жінок з рубцем на матці не відрізняються від пацієнток з інтактною маткою [146–151]. Частота розривів матки при індукції пологів не перевищує 1,0% [152–154]. Використання простагландинів є обгрунтованим у цих термінах [151, 152, 154–156].
Після 28 тижнів вагітності у пацієнток з антенатальною загибеллю плода використання катетера Фолея не підвищує ризик розривів матки порівняно зі спонтанними пологами у жінок з рубцем на матці [114, 122, 157, 158]. ПППКР може бути рекомендовано у даної категорії пацієнток.
Що необхідно і які ресурси мають бути залучені до ПППКР?
Проведення ПППКР потребує наявності клініки, що має цілодобово забезпечувати невідкладну допомогу матері та немовляті. Тобто у випадку розриву матки кесарів розтин має бути проведений у терміни, що забезпечують збереження життя матері та плоду [159]. Відсутність таких великих акушерсько-гінекологічних центрів у сільській місцевості може стримувати попит пацієнток на ПППКР [31, 89, 160].
Оскільки розрив матки при проведенні ПППКР неможливо прогнозувати, то можливість негайного КР рятує життя матері та плоду. Необхідним є наявність акушерської, анестезіологічної, неонатологічної служби, а також операційного блоку з висококваліфікованим персоналом [161]. Якщо клініка, до якої звернулася пацієнтка, не має необхідних можливостей, то не слід примушувати пацієнтку до планового елективного КР. Насильство є неприпустим [162]. Оскільки переводи пацієнток з рубцем на матці під час пологів є дуже ризикованими, то слід заздалегідь госпіталізувати жінку до клініки відповідного рівня.
Висновки
Рівень доказовості А
Більшість жінок з рубцем на матці після КР поперечним розрізом у нижньому матковому сегменті є кандидатами для ПППКР і їм потрібно провести консультування.
Мізопростол не можна застосовувати у терміні пологів для стимуляції дозрівання шийки матки або індукції пологів у жінок з КР у анамнезі або іншими хірургічними втручаннями на матці.
Епідуральна анестезія може бути застосована як частина ПППКР.
Рівень доказовості В
Пацієнткам з ризиком розриву матки у пологах внаслідок корпорального КР, якірного розрізу на матці під час КР, розриву матки у попередніх пологах, операціях на дні матки, ПППКР протипоказані.
Пацієнтки з двома поперечними розрізами у нижньому сегменті матки під час попередніх КР можуть бути розглянені як кандидати на ПППКР при наявності індивідуальної оцінки можливих факторів ризику.
Вагітні двійнею, що мають поперечний розріз у нижньому сегменті під час КР, можуть бути кандидатами на ПППКР.
Індукція пологів є питанням вибору для жінок, що готуються на ПППКР.
Зовнішній акушерський поворот на голівку плода при сідничному передлежанні не протипоказаний жінкам з рубцем на матці від поперечного розрізу в нижньому сегменті матки.
Безперервний електронний моніторинг рекомендований під час ПППКР.
Рівень доказовості С
Остаточне рішення про проведення ПППКР або елективний КР має бути прийнято жінкою після консультації з акушером-гінекологом. Потенційні переваги та ризики кожного з методів розродження мають бути обговорені. Форма консультування і план ведення пацієнтки мають бути додані до медичної документації.
ПППКР потребують наявності обладнання і персоналу, що дозволяють надавати цілодобову невідкладну допомогу матері та немовляті.
Оскільки розрив матки під час ПППКР неможливо прогнозувати, то необхідно забезпечити негайне проведення КР для збереження життя матері та немовляти. Якщо це неможливо, необхідним є обговорення з жінкою наявності для ПППКР акушерської, анестезіологічної, неонатологічної служби та операційного блоку з висококваліфікованим персоналом.
Враховуючи можливість непередбачуваних ускладнень під час ПППКР, які можуть потребувати невідкладної допомоги, домашні пологи у жінок, що підлягають ПППКР, протипоказані.
Повний перелік літератури знаходиться у редакції


коментарів