 Визначення, класифікація
Визначення, класифікація
Тиреотоксикоз – синдром, при якому спостерігаються прояви постійного надмірного вмісту тиреоїдних гормонів у крові незалежно від причини підвищення рівня. Гіпертиреоз – одна з форм тиреотоксикозу внаслідок підвищеного синтезу і секреції гормонів щитоподібної залози (ЩЗ) [1]. Гіпертиреоз характеризується нормальним або підвищеним поглинанням радіоактивного йоду ЩЗ (тиреотоксикоз з гіпертиреозом або істинний гіпертиреоз). Тиреотоксикоз без гіпертиреозу спричинений позатиреоїдними джерелами гормонів ЩЗ (табл. 1) [2].

Епідеміологія
Поширеність тиреотоксикозу становить 0,8% в Європі і 1,3% у США [3, 4] з перевагою серед жінок. Частота явних форм гіпертиреозу перебуває в межах від 0,5 до 0,8% у Європі і 0,5% – у США [3, 4], в Україні (за даними МОЗ) – 0,12%. Захворюваність на тиреотоксикоз вища у йододефіцитних регіонах і зменшується за умов усунення йодної недостатності [5].
Класифікація (за патогенезом) [1]:
Гіперпродукція тиреоїдних гормонів (гіпертиреоз):
а) хвороба Грейвса (дифузний токсичний зоб – ДТЗ);
б) багатовузловий токсичний зоб;
Деструктивний (тиреолітичний) тиреотоксикоз;
Медикаментозний (екзогенний) тиреотоксикоз.
Тиреотоксикоз з дифузним зобом (хвороба Грейвса, дифузний токсичний зоб – ДТЗ) (МКХ Е 05.0) – аутоіммунне захворювання, що розвивається внаслідок вироблення антитіл до рецептора тиреотропного гормону (АТ-рТТГ), клінічно проявляється ураженням ЩЗ з розвитком синдрому тиреотоксикозу у поєднанні з екстратиреоїдною патологією (ендокринна офтальмопатія, претібіальна мікседема, акропатія). Одночасне поєднання усіх компонентів системного аутоіммунного процесу трапляється нечасто і не є обов’язковим для виставлення діагнозу. У більшості випадків найбільше клінічне значення при тиреотоксикозі з дифузним зобом має ураження ЩЗ.
Використання ширшого терміну «хвороба», а не просто токсичний зоб, виправдане, оскільки більшою мірою підкреслює системність аутоімунного процесу.
Тиреотоксикоз у пацієнтів з вузловим/багатовузловим зобом (МКХ Е 05.1, Е 05.2) виникає внаслідок розвитку функціональної автономії вузла ЩЗ. Автономію можна визначити як функціонування фолікулярних клітин ЩЗ за відсутності головного фізіологічного стимулятора – ТТГ гіпофіза. При функціональній автономії клітини ЩЗ виходять з-під контролю гіпофіза і синтезують гормони у надмірній кількості. Процес розвитку функціональної автономії триває роками і призводить до клінічних проявів здебільшого після 45 років.
Стадії тиреотоксикозу:
Субклінічний тиреотоксикоз (нормальні рівні вільного тироксину і трийодтироніну при зниженому рівні ТТГ гіпофіза)
Маніфестний (явний) тиреотоксикоз (підвищені рівні вільного тироксину і трийодтироніну при зниженому рівні ТТГ гіпофіза).
Діагностика
Діагноз тиреотоксикозу ґрунтується на характерній клінічній картині, лабораторних показниках: низький вміст ТТГ і високий рівень вільного тироксину (вТ4) і вільного трийодтироніну (вТ3) в крові. Cпецифічним маркером ДТЗ є АТ-рТТГ.
Клінічна діагностика тиреотоксикозу
Скарги: підвищена збудливість, емоційна лабільність, плаксивість, занепокоєння, порушення сну, метушливість, порушення концентрації уваги, слабкість, пітливість, серцебиття, тремтіння в тілі, втрата маси тіла, збільшення ЩЗ, порушення менструального циклу, зниження потенції, м’язова слабкість.
Серцеві ефекти тиреотоксикозу: фібриляція передсердь пароксизмального характеру, при тривалому тиреотоксикозі переходить у постійну форму. Підвищений ризик тромбоемболічних ускладнень. При тривало існуючому тиреотоксикозі може розвинутися дилятаційна кардіоміопатія, яка призводить до зниження функціонального резерву серця і появи симптомів серцевої недостатності.
Розвиток функціональної автономії визначає клінічні особливості захворювання. У клінічній картині домінують серцево-судинні і психічні розлади: апатія, депресія, відсутність апетиту, слабкість, серцебиття, порушення серцевого ритму, симптоми недостатності кровообігу. Супутні серцево-судинні захворювання, патологія шлунково-кишкового тракту, неврологічні розлади маскують основну причину хвороби.
Майже у 40–50% пацієнтів з ДТЗ розвивається ендокринна офтальмопатія, яка характеризується ураженням м’яких тканин орбіти: ретробульбарної клітковини, окорухових м’язів із залученням зорового нерва і допоміжного апарату ока (повік, рогівки, кон’юнктиви, слізної залози). У хворих розвивається спонтанний ретробульбарний біль, біль при рухах очима, еритема повік, набряк або припухлість повік, гіперемія кон’юнктиви, хемоз, проптоз, обмеження рухливості окорухових м’язів.
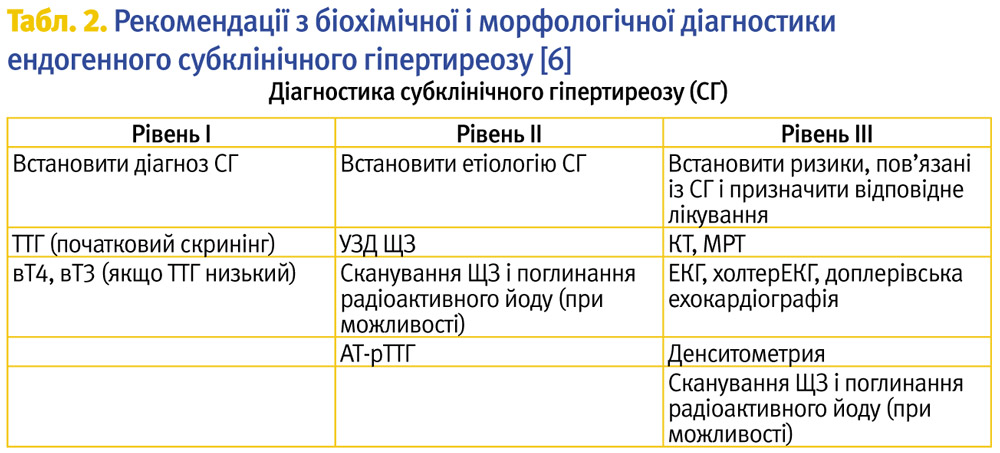
Діагностика ендогенного субклінічного гіпертиреозу грунтується виключно на результатах лабораторних досліджень, а не на клінічних критеріях (табл. 2). Субклінічний гіпертиреоз визначається за наявності субнормального рівня ТТГ на тлі нормальних рівнів вТ4, вТ3. Виділяють дві категорії ендогенного субклінічного гіпертиреозу: першу – при рівні ТТГ 0,1–0,39 мМО/л, і другу – при рівні ТТГ <0,1 мМО/л [6]. При цьому слід виключити причини транзиторного зниження ТТГ, не пов’язані із ендогенним субклінічним гіпертиреозом (прийом пригнічуючих ТТГ препаратів, недостатність гіпофіза або гіпоталамуса, психічні хвороби і синдром еутиреоїдної патології). Хворі з первинно субнормальним рівнем ТТГ при концентрації гормонів ЩЗ в межах або на верхній межі нормального діапазону мають бути обстежені через 2–3 місяці.
Діагностика тиреотоксикозу на первинному рівні (поліклінічна ланка)
Сімейний лікар (терапевт) повинен:
- запідозрити тиреотоксикоз при скаргах пацієнта на серцебиття, пітливість, тремтіння в тілі, схуднення, слабкість, дратівливість, підвищену збудливість;
- при огляді звернути увагу на тремор рук, тахікардію, порушення ритму серця, дифузну пітливість, збільшення ЩЗ, зміну очей. Слід пропальпувати ЩЗ для визначення її розмірів і консистенції;
- скерувати пацієнта на визначення рівня ТТГ і УЗД ЩЗ;
- скерувати пацієнта на консультацію до лікаря-ендокринолога.
Діагностика тиреотоксикозу на вторинному рівні (поліклінічна ланка)
Лікар-ендокринолог:
- підтверджує наявність симптомів тиреотоксикозу;
- при зниженому рівні ТТГ скеровує пацієнта на визначення рівнів вТ4 і вТ3, а також АТ-рТТГ і вітаміну D;
- призначає проведення ЕКГ, загального і біохімічного аналізів крові (креатинін, сечовина, іонізований кальцій, калій, білірубін, ACT, АЛТ, глюкоза);
- за показаннями скеровує на консультацію кардіолога і офтальмолога.
На рівні спеціалізованого обласного (міського) стаціонару
- за наявності вузлів в тканині ЩЗ – проведення тонкоголколової пункційної біопсії і цитологічного дослідження;
- за наявності тяжких ускладнень тиреотоксикозу (фібриляції передсердь, серцевої недостатності, великих розмірів зоба зі зміщенням органів, при ендокринній офтальмопатії тяжкого перебігу, загрозі тиреотоксичного кризу) – КТ або МРТ органів шиї і середостіння; холтерівський моніторинг ЧСС, ехоКГ, УЗД орбіт, КТ орбіт за наявності ендокринної офтальмопатії;
- скерування до установ вищого рівня для дообстеження і лікування із застосуванням високотехнологічних видів медичної допомоги (оперативне лікування, лікування радіоактивним йодом; для виключення функціональної автономії проводиться сцинтиграфія ЩЖ з Тс99т).
Дослідження функціональної активності ЩЗ проводиться на підставі визначення вмісту ТТГ і тиреоїдних гормонів в крові: вТ4 і вТ3. Нормальний або підвищений рівень ТТГ на тлі високих показників вТ4 може вказувати на ТТГ-продукуючу аденому гіпофіза або вибіркову резистентність гіпофіза до тиреоїдних гормонів.
Дослідження імунологічних маркерів. Антитіла до рТТГ виявляють у 99–100% хворих на аутоімунний тиреотоксикоз. У процесі лікування або спонтанної ремісії захворювання антитіла можуть знижуватися, зникати або змінювати свою функціональну активність, набуваючи блокуючих властивостей. Антитіла до тиреоглобуліну (АТ-ТГ) і тиреоїдної пероксидази (АТ-ТПО) виявляють у 40–60% хворих на аутоімунний токсичний зоб. При запальних і деструктивних процесах в ЩЗ не аутоімунної природи антитіла можуть бути присутніми, але в невисоких значеннях. Рутинне визначення рівня АТ-ТПО і АТ-ТГ для діагностики ДТЗ не рекомендується. Визначення АТ-ТПО і АТ-ТГ проводиться тільки для диференціального діагнозу аутоімунного і неаутоімунного тиреотоксикозу.
Методи візуалізації: УЗД, кольорове доплерівське картирування, сцинтиграфія ЩЗ, рентгенологічне дослідження, комп’ютерна (КТ) і магнітно-резонансна томографія (МРТ).
За допомогою УЗД визначають об’єм і ехоструктуру ЩЗ. У нормі об’єм ЩЗ у жінок не повинен перевищувати 18 см3, у чоловіків – 25 см3. Ехогенність залози при аутоімунному тиреотоксикозі рівномірно знижена, ехоструктура зазвичай однорідна, кровопостачання посилене.
Сцинтиграфія ЩЗ використовується для діагностики різних форм токсичного зоба. Найчастіше для сканування ЩЖ використовується ізотоп технецію – 99mTc, 123I, рідше 131I. 99mTc має короткий період напіврозпаду (6 годин), що значно зменшує дозу опромінення. При ДТЗ відзначається рівномірний розподіл ізотопу. При функціональній автономії ізотоп накопичує активно функціонуючий вузол, при цьому навколишня тиреоїдна тканина перебуває у стані супресії. У деяких випадках автономія може носити дифузний характер за рахунок дисемінації автономно функціонуючих ділянок по усій ЩЗ.
За накопиченням і розподілом ізотопу можна оцінити функціональну активність ЩЗ, характер її ураження (дифузний або вузловий), об’єм тканини після резекції або струмектомії, наявність ектопованої тканини. Сцинтиграфія ЩЗ показана при вузловому або багатовузловому зобі, якщо рівень ТТГ нижче норми або з метою топічної діагностики ектопованої тканини ЩЗ або загрудинного зоба.
Диференціальна діагностика проводиться з тиреотоксикозом, обумовленим деструкцією тиреоїдної тканини (тиреотоксичною фазою аутоімунного тиреоїдиту), підгострим тиреоїдитом, післяпологовим тиреоїдитом, променевим тиреоїдитом, аміодарон-індукованим тиреотоксикозом; тиреотоксикозом, спричиненим надмірною продукцією ТТГ, внаслідок ТТГ-продукуючої аденоми гіпофіза або гіпофізарної резистентності до тиреоїдних гормонів.
Найважливішим питанням залишається з’ясування етіології тиреотоксикозу. Якщо діагноз підтверджений даними клінічної картини і первинного гормонального дослідження, з метою етіологічної діагностики залежно від ситуації слід виконати наступні дослідження: визначення АТ-рТТГ, швидкість кровотоку за допомогою УЗД, при можливості – сцинтиграфію ЩЗ.
Продовження у наступному номері.
Повний перелік літератури знаходиться у редакції.



коментарів