Диагностические и тактические подходы
Боль и воспаление в горле – одна из самых частых причин обращения за медицинской помощью во всем мире. И в то же время, у нас эта ситуация – одна из лидирующих по количеству некорректных диагнозов и некорректных назначений антибиотиков. Это связано с отсутствием должного стандартизированного диагностического алгоритма, нечеткостью терминологии, ограниченным и неэффективным использованием лабораторных методов диагностики, а также с бесконтрольным применением всевозможных местных противомикробных средств
В этой статье мы еще раз обратимся к основным вопросам диагностики и лечения фарингитов в детском возрасте.
Но вначале о терминологии: почему фарингит, а не ангина? Исторически сложилось так, что у нас более распространен термин «ангина». Определения этого заболевания несколько отличаются, но суть сводится к тому, что ангина – это острое инфекционное заболевание органов лимфоэпителиального глоточного кольца, чаще всего небных миндалин. При этом в понимании большинства врачей ангина – это бактериальная инфекция, обязательно требующая назначения антибиотиков. Конечно, в учебниках написано, что ангины бывают разные, приводятся сложные классификации (первичные, вторичные, специфические, лакунарные, фолликулярные, катаральные и т. д.), но на практике классифицирование ангины не влечет за собой каких-то дифференциально-диагностических действий. Поэтому ребенку любого возраста с диагнозом «ангина» (любая), скорее всего, назначат антибиотик (возможно, еще возьмут мазок с миндалин для анализа на дифтерию).
В западной медицине употребляется термин «фарингит». Под фарингитом подразумевают заболевание с воспалением слизистой оболочки и подлежащих тканей глотки [1]. Как клиническое понятие фарингит включает в себя тонзиллит (собственно «ангину»), тонзиллофарингит, назофарингит, а также случаи, когда воспаление распространяется на мягкое небо и язычок. Диагноз фарингита устанавливается на основании объективных признаков воспаления в глотке (гиперемия, экссудат и/или изъязвления). Субъективные признаки, а именно боль или дискомфорт в горле, першение, ощущение сухости отмечаются не всегда, выражены вариабельно и в качестве единственного диагностического критерия не рассматриваются. Принципиальным диагностическим и тактическим моментом является вычленение группы пациентов, у которых фарингит может быть вызван b-гемолитическим стрептококком группы А (БГСА-фарингит) и лабораторном подтверждении этого этиологического агента, так как в основном только эти дети нуждаются в антибактериальной терапии. Далее, если это возможно или принципиально, идентифицируются другие опознаваемые причины, такие как инфекционный мононуклеоз, энтеровирусная инфекция и др. И только в случае нетипичной симптоматики, нетипичного течения или отсутствия эффекта от лечения рассматриваются редкие причины фарингитов.
Таким образом, «фарингит» – это более широкое клиническое понятие, чем «ангина». Это логично, потому что сложно представить себе изолированное воспаление только небных миндалин без вовлечения соседних тканей. Оперируя этим понятием, клиницист нацелен на дифференциальную диагностику всего спектра инфекционных и неинфекционных причин воспаления в горле.
Ключевым вопросом в ведении детей с фарингитом является вопрос о необходимости антибактериальной терапии. Отсюда первоочередная задача – на основании клинических и минимума лабораторных данных определить, насколько вероятна у данного пациента бактериальная этиология заболевания. Несмотря на то, что список причин фарингита довольно внушительный (табл. 1), четкий диагностический алгоритм позволяет минимизировать риск ошибки.
Для начала, стоит обратить внимание, сочетаются ли симптомы фарингита с признаками ринита. Назофарингит в подавляющем большинстве случаев – вирусная инфекция. Повышение температуры при назофарингитах в детском возрасте бывает почти всегда. При аденовирусной инфекции и гриппе симптомы фарингита могут выходить на первый план, тогда как при других вирусных инфекциях фарингеальные проявления будут меньше беспокоить пациентов. Аденовирусная инфекция, как правило, вызывает фолликулярный фарингит, довольно часто также отмечаются налеты на миндалинах (экссудат).
При назофарингитах другой этиологии, наоборот, изменения в горле ограничиваются гиперемией слизистой оболочки. В зависимости от этиологического агента при назофарингитах могут отмечаться и другие симптомы: например, ларинготрахеобронхит при парагриппе, бронхиолит при РСВ, рвота и диарея при ротавирусной инфекции и т. д. Симптомы назофарингита разрешаются самостоятельно в течение 4–10 дней, лишь при аденовирусной инфекции этот период может быть более длительным.
Таким образом, если у ребенка с лихорадкой, болью в горле и наличием объективных признаков воспаления слизистой оболочки ротоглотки, т. е. фарингитом, также отмечается насморк, кашель и/или осиплость голоса, бронхообструктивный синдром, конъюнктивит, водянистая диарея, то вероятность бактериальной инфекции практически отсутствует. В антибактериальной терапии такой пациент не нуждается (даже если у него обильный экссудат на миндалинах и лихорадка 5-е сутки).
Лишь в очень редких случаях бактерии могут быть причиной назофарингита, как видно из табл. 1. В частности, у детей с системными инфекциями, вызванными Haemophilus influenzaе и Neisseria meningitidis (септицемия, менингит), могут отмечаться симптомы насморка и воспаления в ротоглотке за несколько дней до появления системных признаков. Признаки ринита могут встречаться и у пациентов с дифтерией, в этих случаях наблюдаются серозно-геморрагические или слизисто-гнойные выделения из носа, белые налеты на носовой перегородке при умеренно выраженных общих симптомах.
В тех ситуациях, когда воспаление в ротоглотке протекает без симптомов ринита, т. е. при собственно фарингите, тонзиллофарингите и тонзиллите, предположение о возможном этиологическом факторе определяется возрастом ребенка, временем года, эпидемиологическим окружением, иммунным статусом пациента, а также типом поражения. Несмотря на большое разнообразие причинно значимых патогенов, у ранее здоровых детей около 90% всех случаев фарингита обусловлены всего несколькими из них: БГСА, аденовирусами, вирусами гриппа А и В, вирусами парагриппа 1, 2, 3, вирусом Эпштейна–Барр, энтеровирусами и Mycoplasma рneumoniae.
Бактериальные патогены определяются примерно в 30% случаев фарингита у детей. При этом 95% из них составляют фарингиты, вызванные бета-гемолитическим стрептококком группы А (БГСА-фарингиты). В детском возрасте антибактериальная терапия показана практически только при БГСА-фарингите, и проводится она не столько с целью купирования симптомов заболевания, сколько для профилактики осложнений. Осложнения БГСА-фарингита могут быть местными (перитонзиллярные абсцессы, средний отит, мастоидит, синусит, пневмония) или системными (ревматическая лихорадка, острый постстрептококковый гломерулонефрит, сепсис, септицемия или синдром токсического шока). По М-протеину различают более 80 типов БГСА. Серотипы 1, 3, 5, 6, 18, 19 и 24 связаны с ревматической лихорадкой (их называют ревматогенными), а серотипы 49, 55 и 57 могут вызывать пиодермию и острый постстрептококковый гломерулонефрит [2].
БГСА распространяется воздушно-капельным путем от человека к человеку при тесном контакте. БГСА-фарингитом болеют преимущественно дети и молодые люди, пик заболеваемости приходится на возраст 5–10 лет. У детей младше 2 лет стрептококковый фарингит встречаетсякрайне редко.
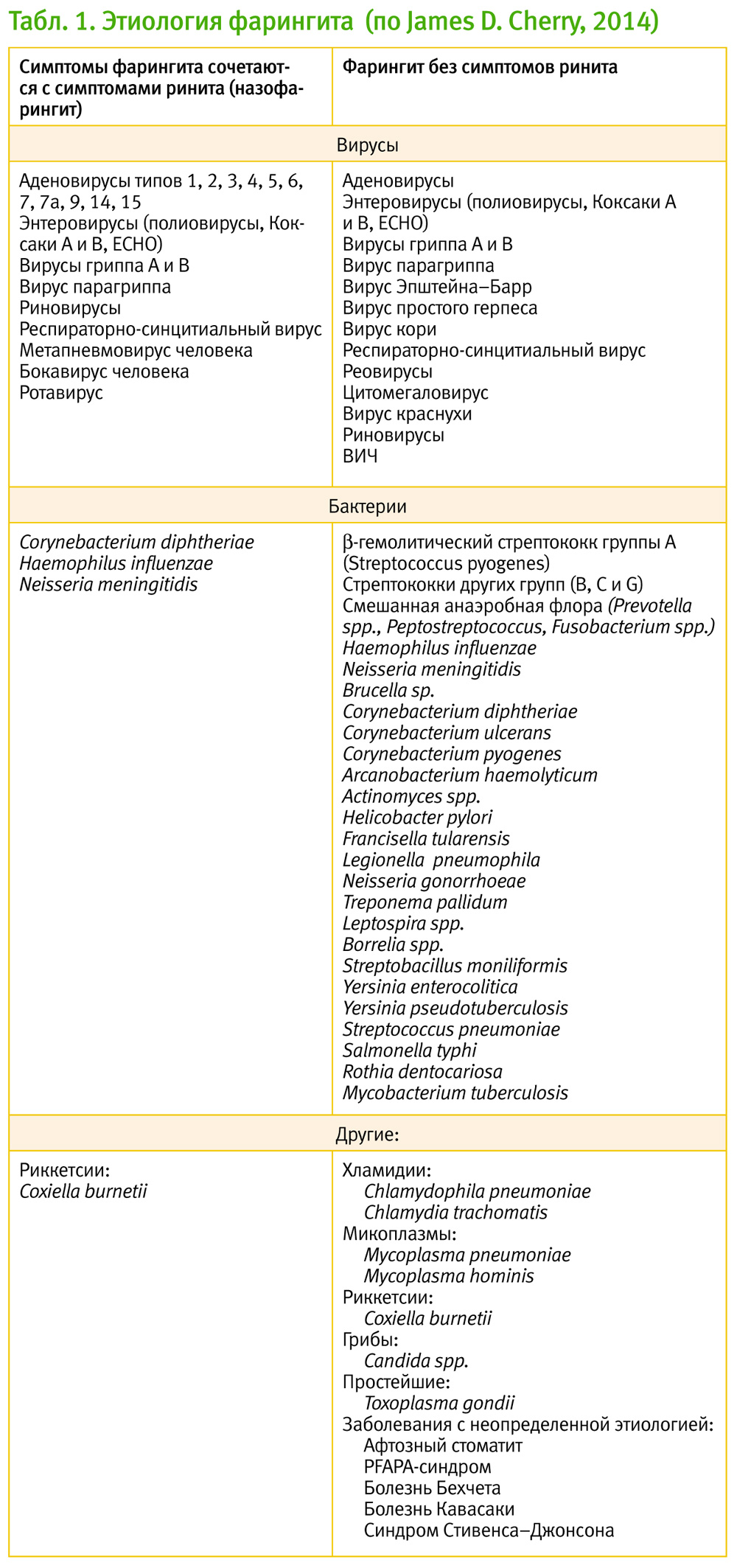
Инкубационный период при БГСА-фарингите короткий – от 12 часов до 4 дней. Заболевание характеризуется внезапным началом с болью в горле, недомоганием, лихорадкой и головной болью. У детей могут отмечаться тошнота, рвота и боль в животе. Тяжесть заболевания может значительно варьировать. При осмотре выявляют яркую отграниченную гиперемию слизистой ротоглотки, отечность и зернистость задней стенки глотки, увеличение и гиперемию миндалин, экссудат на глоточной и тонзиллярных поверхностях, петехии на мягком небе, а также увеличение и/или болезненность шейных лимфоузлов (рис. 1).
Без лечения и в отсутствие гнойных осложнений симптомы фарингита спонтанно купируются через 3–5 дней. Ранняя антибактериальная терапия сокращает период лихорадки, токсикоза и заразности. После острой стрептококковой инфекции верхних дыхательных путей средний латентный период для развития гломерулонефрита составляет 10 дней, а латентный период для острой ревматической лихорадки – 18 дней [3].
Поскольку в детском возрасте антибиотикотерапия при фарингите оправдана, в основном, лишь в случае БГСА-инфекции, весьма желательно быть твердо уверенным в диагнозе. В то же время, БГСА-фарингит не имеет каких-либо характерных или патогномоничных клинических особенностей. Безусловно, сочетание симптомов фарингита со скарлатиноподобной сыпью, «клубничным» языком, наличием экскориаций ноздрей (особенно у детей младшего возраста), а также указанием на недавний тесный контакт с больным БГСА-инфекцией, повышает вероятность стрептококковой этиологии заболевания, но такие сочетания встречаются далеко не всегда. Поэтому при подозрении на БГСА-тонзиллит обязательным является лабораторное подтверждение этиологической роли стрептококка. Такой подход позволяет избежать необоснованной антибиотикотерапии.
«Золотым стандартом» диагностики является получение культуры БГСА из глоточных мазков. В идеале мазки должны быть взяты с поверхностей обеих миндалин и задней стенки глотки, при этом тампон не должен касаться слизистой оболочки полости рта. Метод отличается высокой чувствительностью и специфичностью, но требует времени (минимум 48 часов). С появлением быстрых тестов на антиген стрептококка стала возможной немедленная верификация возбудителя непосредственно во время осмотра. Тем не менее, при достаточно высокой специфичности (95–100%), быстрые тесты обладают умеренной чувствительностью (около 70%). То есть, если тест положительный, то с вероятностью 95–100% можно утверждать, что у пациента стрептококковая инфекция, а если тест отрицательный, то лишь в 70% случаев можно быть уверенным, что БГСА-инфекция отсутствует. Поэтому оптимальным вариантом диагностики на сегодняшний день является использование быстрых тестов на стрептококк в сочетании с бактериологическим исследованием мазков. Если быстрый тест положительный, антибактериальная терапия назначается немедленно. Раннее назначение антибиотика способствует быстрому купированию симптомов, уменьшению распространения стрептококков (уже через 24 часа ребенок практически не заразен), но снижает иммунный ответ организма на инфекцию. Если тест отрицательный, можно подождать с лечением до получения результатов посева. При таком подходе можно быть уверенным, что ребенок получит антибиотик не зря (как это бывает при вирусных инфекциях), к тому же для профилактики ревматической лихорадки антибиотик может быть назначен и на 9-й день от начала заболевания.
Определение титра антистрептококковых антител для диагностики текущей БГСА-инфекции не проводится, так как они начинают нарастать после первой недели заболевания.
В настоящее время у нас быстрые тесты на антиген стрептококка становятся все более доступными, но все же использование их пока ограничено.
Поэтому для определения тактики ведения пациентов с фарингитами в клинической практике рекомендуется использовать шкалу МакАйзека (табл. 2), позволяющую условно оценить степень вероятности БГСА-инфекции по клиническим данным [4].
Если же лечебные учреждения имеют возможность проводить быстрый скрининг на БГСА, то более удобным может быть руководство Общества инфекционных болезней Америки (IDSA) [5]. Согласно классификации IDSA (2012), пациенты с фарингитом могут быть разделены на 2 категории:
категория 1 (вероятный вирусный фарингит) – пациенты с конъюнктивитом, насморком, кашлем, диареей, осиплостью голоса, вирусоподобными экантемами;
категория 2 (предположительно бактериальный фарингит) – пациенты с лихорадкой более 38,5°C, болезненными шейными лимфоузлами, головной болью, петехиями на мягком небе, болью в животе или внезапным началом (<12 ч.).
Пациентов категории 2 обследуют на БГСА с использованием быстрого теста. Если он положителен, посев мазков из глотки не требуется. Если же быстрый тест отрицательный, то проводится бактериологическое исследование мазков из зева, и на основании его результатов решается вопрос о необходимости антибактериальной терапии.
Согласно тем же рекомендациям IDSA 2012 года, в обследовании на БГСА не нуждаются: дети младше 3 лет, так как вероятность развития у них ревматической лихорадки крайне низка, дети с симптомами, указывающими на явно вирусную этиологию фарингита (категория 1), а также бессимптомные дети, тесно контактировавшие с больным БГСА-инфекцией. Ограничения в показаниях к выявлению БГСА продиктованы не только экономическими соображениями, но также и тем, что среди детей с очень низкой вероятностью БГСА-инфекции можно обнаружить лиц, являющихся бессимптомными носителями стрептококка.
Около 20% детей являются хроническими носителями БГСА. Носительство отличается от активной инфекции отсутствием системного иммунного ответа (например, не образуются антистрептококковые антитела). Носительство не является показанием к назначению антибиотиков, так как у носителей низкий риск развития инфекции и ее осложнений, и для окружающих они не опасны.
БГСА-фарингит чаще всего приходится дифференцировать с вирусными инфекциями и иногда – с фарингитами, вызванными другими микроорганизмами. Так, среди бактериальных патогенов, изредка причиной фарингита становятся b-гемолитические стрептококки других групп (В, С и G). Клинически такие фарингиты протекают так же, как и БГСА-фарингит, но не сопровождаются системными осложнениями.
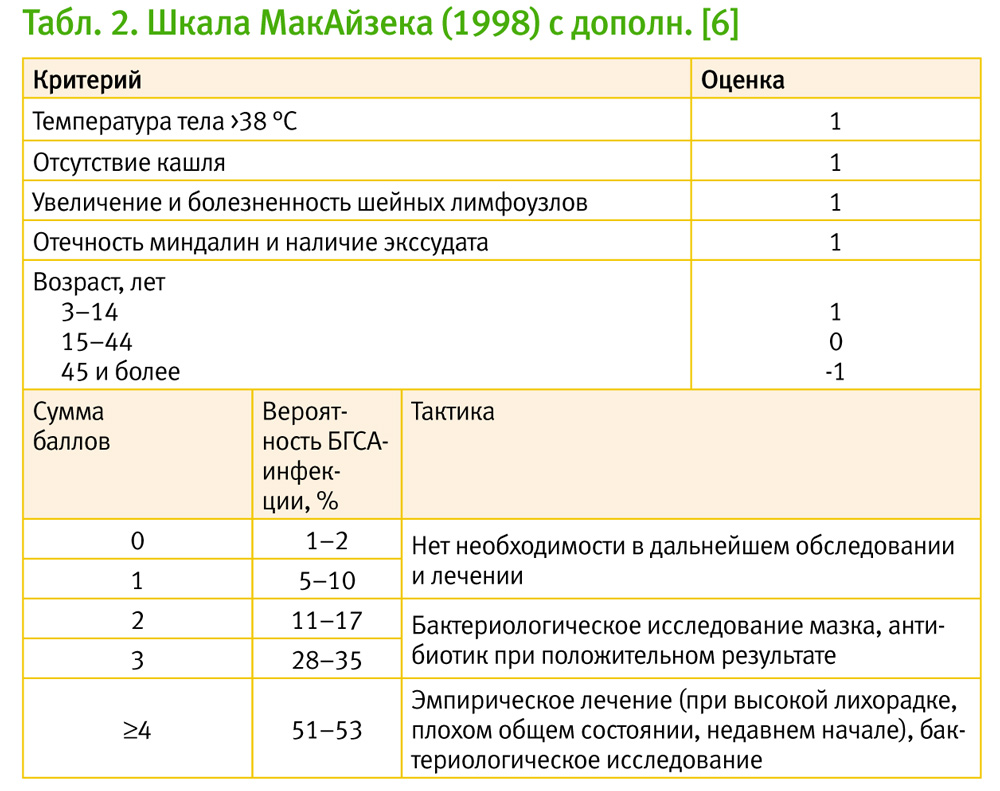
При осмотре ребенка с фарингитом, особенно тонзиллофарингитом, обязательно следует помнить о возможной дифтерии. Эта проблема вновь приобретает актуальность и значимость в связи с очень низким уровнем охвата вакцинацией против дифтерии в нашей стране. Классическими симптомами дифтерии ротоглотки являются наличие плотных белых или серых налетов на миндалинах, нередко распространяющихся за их пределы, трудно снимающихся, оставляющих кровоточащую поверхность, а также синюшность слизистой оболочки ротоглотки и возможно – отек шеи.
Arcanobacterium haemolyticum и Corynebacterium ulcerans иногда могут вызвать заболевание, клинически похожее на дифтерию. Кроме того, A. haemolyticum, на долю которой приходится до 7% фарингитов у подростков и взрослых, может также иметь проявления, сходные со скарлатиной.
Четко определить роль анаэробных микроорганизмов, являющихся компонентами нормальной микрофлоры ротоглотки, в развитии фарингитов сложно, но считается, что стоматит и ангина Венсана вызываются смешанными анаэробными инфекциями, например, Bacteroides fragilis, Bacteroides oralis, Bacteroides melaninogenicus.
У подростков и молодых людей фарингит, вызванный Fusobacterium necrophorum, встречается чаще, чем БГСА-фарингит, по европейским данным – не менее 10% случаев фарингита у пациентов в возрасте от 15 до 30 лет [7]. Fusobacterium necrophorum является основной причиной синдрома Лемьера в этой возрастной группе.
Также следует помнить, что у сексуально активных или подвергавшихся сексуальному насилию подростков и детей возможны фарингиты, вызванные гонококками или трепонемой.
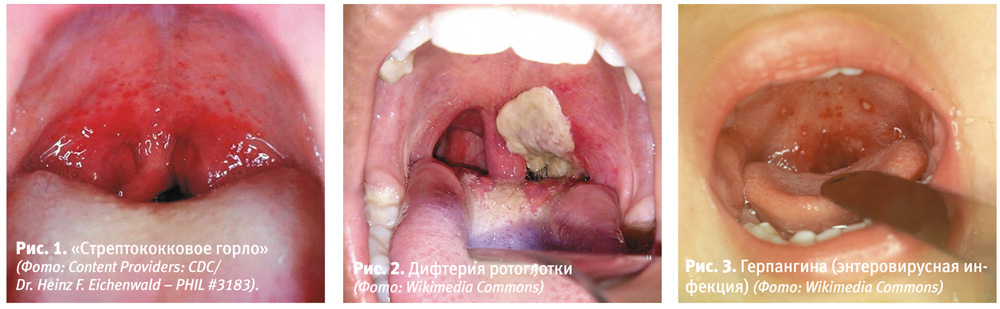
Среди вирусных инфекций поражение ротоглотки без симптомов ринита чаще всего обусловлены энтеровирусами и вирусом Эпштейна-Барр. Энтеровирусный фарингит (рис. 3) можно идентифицировать по наличию везикул на мягком небе, а также язычке и задней стенке глотки, вскрывающихся с образованием мелких эрозий (герпангина), сочетанию поражения полости рта с везикулезной сыпью на конечностях (болезнь «рука-нога-рот») или менингитом.
Вирус Эпштейна-Барр (ВЭБ) вызывает инфекционный мононуклеоз с фарингитом, внешне похожим на стрептококковый. Фарингит при ВЭБ-инфекции характеризуется значительным увеличением миндалин, выраженной болью в горле, наличием рыхлых пленчатых налетов, петехий на мягком небе и сочетается с лихорадкой, лимфаденопатией и гепатоспленомегалией. В случае назначения амоксициллина пациентам с ВЭБ-инфекцией (например, при ошибочном диагнозе БГСА-тонзиллита) в 80% случаев к концу первой недели лечения появляется распространенная макулопапулезная (кореподобная) сыпь. Клинические проявления при инфекционном мононуклеозе зависят от возраста. У грудных детей проявления фарингита выражены слабо.
Приобретенная цитомегаловирусная инфекция вызывает синдром инфекционного мононуклеоза, но фарингит встречается реже, чем при ВЭБ-инфекции. Первичное инфицирование вирусом простого герпеса и рецидивы этой инфекции иногда протекают с поражением глотки, но при этом всегда имеется поражение слизистой оболочки десен и преддверия ротовой полости, губ, т.е. гингивостоматит. Первичная ВИЧ-инфекция может вызывать острый ретровирусный синдром с лихорадкой, неэкссудативным фарингитом, лимфаденопатией, экзантемой, артралгией, миалгией и летаргией.
Явления фарингита также были описаны у детей с инфекциями, вызванными Mycoplasma pneumoniae и Chlamydophila pneumoniae. Описан длительно протекающий, рецидивирующий тонзиллит, связанный с передающейся половым путем Chlamydia trachomatis. Для кандидозной инфекции ротоглотки характерно наличие экссудата. Кандидозная инфекция чаще всего встречается у детей с нарушениями нормальной микрофлоры полости рта или у иммунокомпрометированных.
В редких случаях фарингит может иметь неинфекционную природу. Например, при синдроме PFAPA (periodic fever, aphthous stomatitis, pharyngitis, adenitis), описанном в 1987 году Маршаллом, у детей отмечаются периодические эпизоды высокой лихорадки с ознобами, сопровождающейся симптомами фарингита, афтозным стоматитом и увеличением шейных лимфоузлов. Болеют дети от раннего до младшего школьного возраста. Синдром PFAPA относят к аутовоспалительным заболеваниям, его обострения длятся несколько дней (от 2 до 7), а интервалы между эпизодами составляют в среднем 1 месяц (от 14 до 50 дней). Диагностика синдрома PFAPA строится главным образом на тщательном сборе анамнеза: повторяющиеся стереотипные эпизоды лихорадки с описанными сопутствующими симптомами, несмотря на высокую лихорадку нет симптомов токсикоза, посевы на БГСА отрицательны, нет эффекта от лечения антибиотиками. В интервалах между эпизодами дети чувствуют себя удовлетворительно, нет никакой симптоматики, титры антистрептококковых антител не повышаются.
При рецидивирующем афтозном стоматите чаще страдают передние отделы полости рта, но иногда, при обширных поражениях могут вовлекаться мягкое небо и глотка. При болезни Бехчета язвы в полости рта характеризуются подострым или хроническим течением и, как правило, не сопровождаются воспалением в глотке. Выраженная эритема глотки характерна для болезни Кавасаки. У пациентов с приобретенным или врожденным иммунодефицитом нередко отмечаются язвенно-некротические изменения слизистой ротоглотки, вторичное бактериальное или грибковое инфицирование которой приводит к появлению гиперемии, отека и экссудации.
Лечение фарингитов любой этиологии в первую очередь предусматривает восстановление и/или обеспечение адекватного баланса жидкости. Из-за боли в горле дети могут отказываться от еды и питья, что в условиях гипертермии может быстро приводить к обезвоживанию. Оральная регидратация предпочтительна, но если это невозможно, назначается внутривенная инфузия. Поить ребенка можно любыми приемлемыми для данного возраста жидкостями, но часто дети предпочитают те напитки и продукты, которые не раздражают слизистую оболочку – молочные коктейли, мороженое, жидкие однородные каши, суфле. Нет никаких противопоказаний для употребления холодных напитков при фарингите, если ребенку этого хочется.
Антибиотикотерапия назначается при доказанной стрептококковой этиологии фарингита. Препаратами выбора являются феноксиметилпенициллин и амоксициллин (50 мг/кг в сутки в 1 или 2 приема). Для детей с аллергическими реакциями на пенициллин препаратами выбора могут быть цефалоспорины (цефалексин 20 мг/кг 2 раза в сутки, цефадроксил 30 мг/кг 1 раз в сутки), азитромицин (12 мг/кг 1 раз в сутки), кларитромицин (7,5 мг/кг 2 раза в сутки) и клиндамицин (7 мг/кг 3 раза в сутки). Эти же антибиотики назначаются при отсутствии эффекта от препаратов первой линии или при рецидивах БГСА-фарингита (когда есть вероятность наличия ко-патогенов, вырабатывающих бета-лактамазы). Длительность приема любого из антибиотиков (кроме азитромицина) – 10 дней, азитромицина – 5 дней.
С целью уменьшения болевых ощущений в горле и снижения температуры тела применяются НПВС: парацетамол (15 мг/кг на прием) или ибупрофен (10 мг/кг на прием).
Что касается местных антисептических и противовоспалительных средств (спреи, таблетки для рассасывания, полоскания), то польза от их применения весьма сомнительна (питье комфортных для ребенка жидкостей оказывает такой же «успокаивающий» эффект), а нежелательных эффектов много. Антисептики никак не действуют на вирусы, но нарушают нормальную микрофлору полости рта и способствуют селекции антибиотикорезистентных штаммов. При БГСА-инфекции применение местных антисептиков приведет к ложноотрицательным результатам тестов, и ребенок может не получить должной терапии. Йод-содержащие растворы могут спровоцировать развитие аутоиммунного тиреоидита, вызывать аллергические реакции и ожоги. Сама процедура полосканий, впрыскиваний и тому подобного нередко неприятна для детей. После использования местных средств нельзя есть и пить какое-то время, ребенок может недополучать жидкости и пищу, если средства применяют часто. Поэтому во всем мире использование местной терапии при фарингитах не рекомендуется.
Перечень литературы находится в редакции.


коментариев