
Синдром мальабсорбции – трудная диагностическая проблема не только для педиатра, но и для гастроэнтеролога. Это связано как с многообразием причин нарушений кишечного всасывания, полиморфизмом их клинических проявлений, так и со сложностями в диагностике, требующей нередко применения трудоемких, дорогостоящих, инвазивных и достаточно специфичных методов
Существенное ограничение диагностических возможностей в сочетании с дефицитом современной достоверной информации о заболеваниях, сопровождающихся синдромом мальабсорбции, в нашей стране стали причинами всевозможных «перекосов» в диагностике и терапии данной патологии. Так, у нас неоправданно широко диагностируется первичная лактазная недостаточность у детей первого года жизни – т. е. в том возрасте, когда ее не может быть по определению. А поздние формы целиакии у детей старшего возраста, наоборот, выявляются недостаточно. Большинство же заболеваний, ассоциированных с синдромом мальабсорбции, мы не диагностируем вообще, т. к. не имеем для этого ни возможностей, ни соответствующих знаний.
Мы запланировали цикл статей, в которых попытаемся осветить проблему синдрома мальабсорбции в детском возрасте, насколько это возможно, широко, но в то же время преимущественно в прикладном аспекте. Первая часть будет посвящена общим вопросам диагностики, а последующие – конкретным заболеваниям и патологическим состояниям.
Определение и классификация
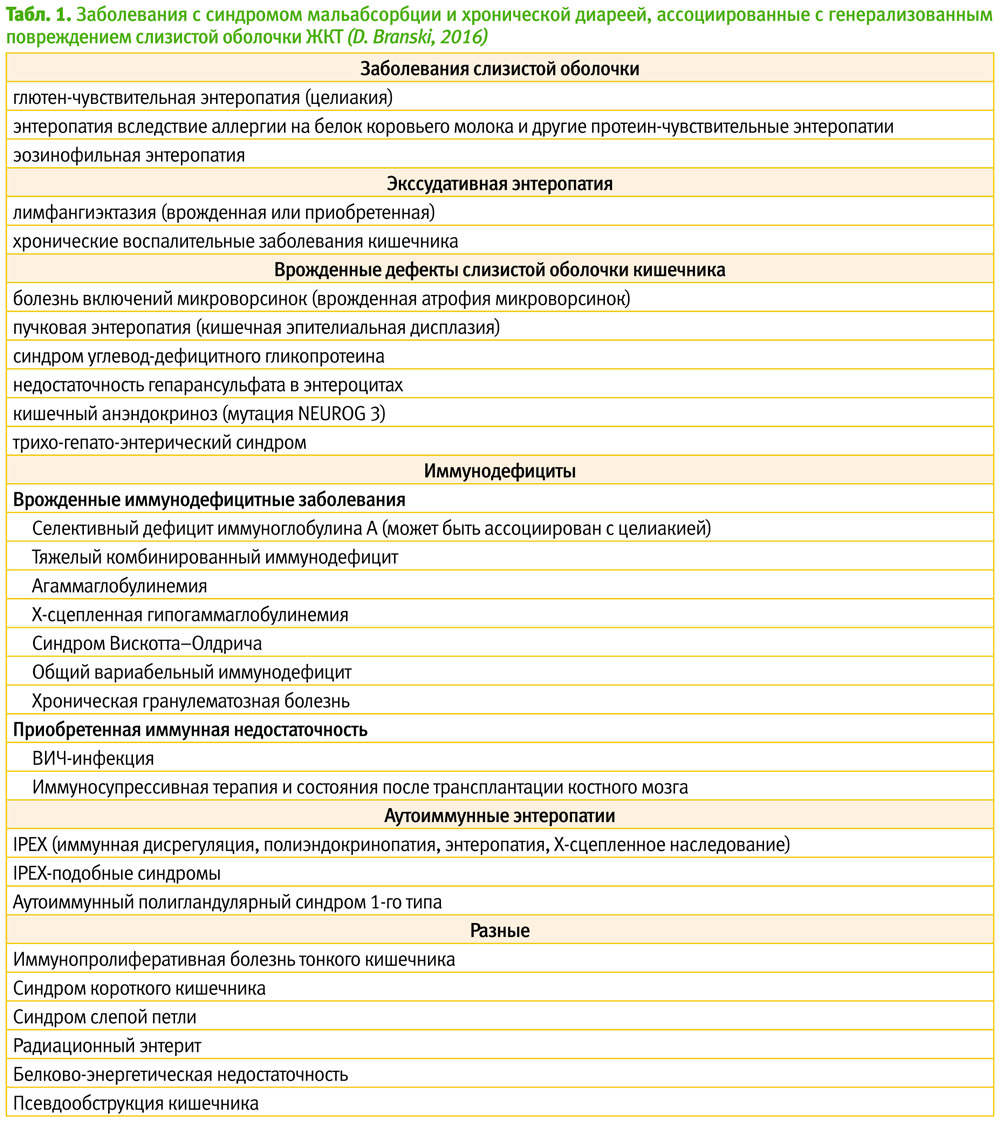
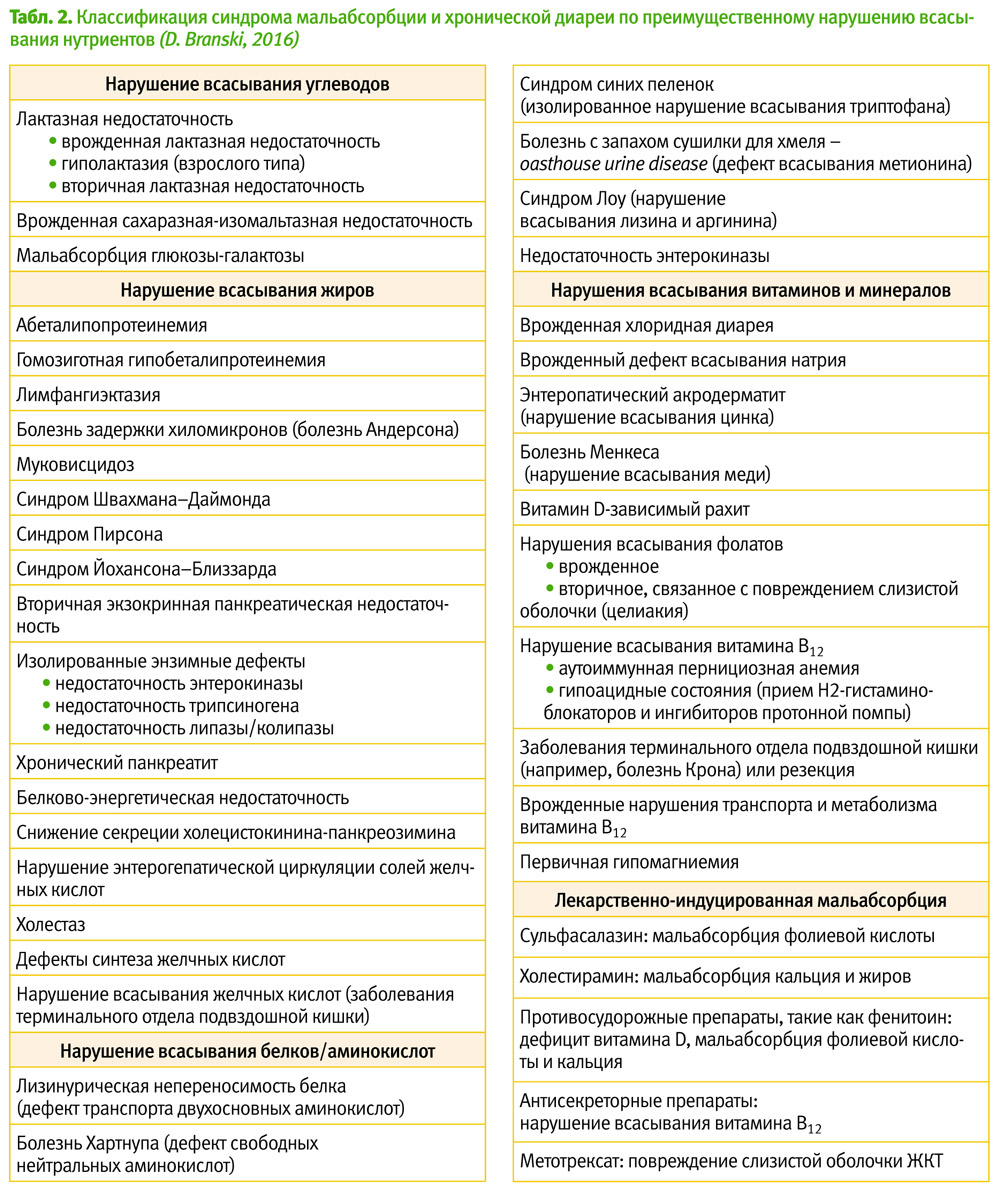
Синдром нарушенного кишечного всасывания или синдром мальабсорбции (СМ) может сопровождать целый ряд заболеваний и самостоятельным диагнозом не является. Понятие «мальабсорбция» употребляется для обозначения состояний, при которых имеет место уменьшение всасывания в кишечнике одного или нескольких пищевых нутриентов. Мальабсорбция может быть результатом нарушения расщепления (переваривания) нутриентов в просвете кишечника или дефектов мукозального всасывания. Все заболевания, сопровождающиеся СМ, можно условно разделить на 2 группы: заболевания с генерализованным повреждением слизистой оболочки кишечника, при которых обычно нарушается абсорбция многих нутриентов (табл. 1), и заболевания, при которых имеет место преимущественное нарушение всасывания отдельных нутриентов – белков, жиров, углеводов, витаминов или микроэлементов (табл. 2). Почти все заболевания с СМ сопровождаются хронической диареей, которая усугубляет нарушения всасывания.
Клинические особенности при синдроме мальабсорбции зависят от характера и степени нарушения всасывания нутриентов. Общая симптоматика, как правило, включает диарею, вздутие живота, снижение прибавок массы тела или даже потерю веса, что на графиках индекса массы тела проявляется уплощением кривой и стагнацией. При физикальном обследовании обнаруживают атрофию мышц и исчезновение подкожно-жирового слоя с образованием свисающих кожных складок. Последствия нарушения питания в наибольшей степени выражены у детей раннего возраста, так как запасы энергии у них ограничены, а потребность в калориях относительно выше из-за усиленного линейного и объемного роста в этом возрастном периоде. У детей постарше СМ может привести к замедлению темпов линейного роста, как это часто наблюдается у детей с поздним развитием целиакии. В отсутствие адекватного лечения СМ, при длительном недоедании может наступить летальный исход, хотя сегодня это наблюдается, в основном, в развивающихся странах.
Для части заболеваний, сопровождающихся СМ, характерны определенные специфические признаки. Так, отеки, как правило, ассоциируются с экссудативной энтеропатией, изменения ногтей по типу барабанных палочек – с муковисцидозом и целиакией, перианальные экскориации и выраженный метеоризм выявляют при мальабсорбции углеводов, перианальные и периоральные высыпания – при энтеропатическом акродерматите; для синдрома Менкеса характерны аномальные волосы, а для синдрома Йохансона–Близзарда — типичные черты лица.
Часто дети с СМ имеют повышенный аппетит, что помогает им компенсировать потери белка и энергии с калом. Так, при экзокринной панкреатической недостаточности признаки снижения питания появляются лишь, когда уровень потери потребляемых белка и энергии начинает превышать 40%, если эти потери компенсируются повышенным аппетитом.
В других ситуациях, при заболеваниях, связанных с атрофией ворсинок или воспалением слизистой оболочки кишечника (целиакия, постинфекционная энтеропатия), наоборот, развивается анорексия, поэтому даже при небольших потерях белка и энергии, рано появляются признаки нарушения питания.
Таким образом, оценка питания (прибавок массы, динамики индекса массы тела) является важнейшей частью диагностики при синдроме мальабсорбции.
Кроме того, важно выявить признаки дефицита тех или иных нутриентов. Длительное нарушение всасывания кальция и витамина D может привести к снижению минеральной плотности костной ткани и развитию метаболических заболеваний костей с повышенным риском их переломов.
Мальабсорбция витамина К, независимо от вызвавшей ее причины (нарушение всасывания жиров, атрофия слизистой оболочки), может привести к коагулопатии. При нарушении всасывания железа развивается микроцитарная гипохромная гипорегенераторная анемия. Анемия также может возникать и при снижении сывороточных уровней фолиевой кислоты вследствие атрофии слизистой оболочки пищеварительного тракта. Низкие сывороточные концентрации витамина А и витамина Е обычно являются следствием мальабсорбции жиров.
Тщательно собранный анамнез заболевания может помочь выбрать более структурированный и рациональный подход к дальнейшему обследованию. Так, указания на появление диареи в самом раннем младенчестве предполагают наличие врожденного дефекта (табл. 3). При этом секреторная диарея может быть проявлением таких расстройств как врожденная хлоридная диарея и болезнь включений микроворсинок. Стул при этих заболеваниях настолько обильный и водянистый, что его могут принять за мочу. Появление симптомов после введения определенной пищи в рацион ребенка также может иметь диагностическое значение, как, например, после введения сахаро-содержащих продуктов при дефиците сахаразы-изомальтазы. Имеет значение и характер диареи: водянистая диарея со «взрывным» характером стула свидетельствует о нарушении всасывания углеводов, объемный неоформленный кал наблюдается при целиакии, пастообразный жирный желтоватый и с неприятным запахом – при внешнесекреторной недостаточности поджелудочной железы.
А вот цвет кала обычно ни о чем не говорит. Например, зеленый кал с непереваренными кусочками овощей или другой пищи свидетельствует лишь об ускоренном кишечном транзите у ребенка с диареей практически любого генеза.
Объем и характер дополнительных диагностических тестов зависят от данных анамнеза и физикального обследования. У детей с хронической или рецидивирующей диареей первичное обследование должно включать посев кала, копрологическое исследование (в том числе, определение наличия яиц гельминтов и паразитов, содержания лейкоцитов), анализ кала на скрытую кровь.
Нарушение всасывания углеводов констатируют по снижению рН кала и повышению уровня редуцирующих веществ в кале. Количественное определение жира и уровня a1-антитрипсина в кале назначают для подтверждения мальабсорбции жиров и белка соответственно. Для диагностики внешнесекреторной недостаточности поджелудочной железы определяют содержание эластазы-1 в кале.
Общий анализ крови может выявить микроцитарную анемию (дефицит железа), лимфопению (при первичной или вторичной кишечной лимфангиэктазии), нейтропению (синдром Швахмана), акантоцитоз (при абеталипопртеинемии). При подозрении на целиакию определяют уровень антител класса IgA к тканевой трансглутаминазе (ТГ2) в сыворотке крови. Далее, в зависимости от результатов первоначальных тестов, могут быть проведены более специфические исследования.
Исследования при нарушении всасывания углеводов
Скрининговым тестом на наличие мальабсорбции углеводов является определение редуцирующих веществ в кале.
В основе данного метода лежит реакция, позволяющая выявлять присутствие сахаров, обладающих редуцирующей активностью (способностью восстанавливать медь из состояния Cu2+ в Cu1+). К ним относятся глюкоза, галактоза, лактоза, фруктоза, мальтоза. Сахароза (как и крахмал) такой способностью не обладает.
В норме содержание сахаров, обладающих редуцирующей активностью, в кале незначительно. Превышение референсных значений (более 0,25%) в сочетании с кислыми значениями рН кала указывает на наличие нарушений расщепления и всасывания сахаров.
Для диагностики специфических вариантов мальабсорбции углеводов используют водородные дыхательные тесты. После ночного голодания подозреваемый сахар (лактозу, сахарозу, фруктозу или глюкозу) вводят орально в виде раствора (из расчета 1–2 г/кг, не более 50 г углеводов).
Если в тонком кишечнике данный углевод не расщепляется или не всасывается, он поступает в толстую кишку, где метаболизируется нормальной микрофлорой с образованием водорода. Водород всасывается через слизистую оболочку толстой кишки и выводится через легкие.
Увеличение концентрации водорода в выдыхаемом воздухе после углеводной нагрузки подтверждает наличие мальабсорбции данного углевода. Повышение концентрации водорода на 20 ppm (ppm –1´10-6) по сравнению с исходной считается диагностически значимым.
Перед и во время исследования ребенок не должен получать антибиотики, так как они подавляют активность кишечной микрофлоры, необходимой для ферментации сахаров.
С помощью биопсии слизистой оболочки тонкой кишки можно измерить концентрации в ней дисахаридаз (лактазы, сахаразы, мальтазы, палатиназы) непосредственно.
При первичных ферментных дефектах низкий уровень дисахаридаз сочетается с нормальной морфологией слизистой оболочки кишечника. Частичная или полная атрофия ворсинок, обусловленная, например, целиакией или перенесенным ротавирусным гастроэнтеритом, может привести к вторичной дисахаридазной недостаточности. При этом уровни дисахаридаз нормализуются по мере восстановления слизистой оболочки тонкой кишки.
Исследования при нарушении всасывания жиров
Наличие глобул или капель жира в каловых массах свидетельствует о нарушении всасывания жиров. Способность усваивать жиры зависит от возраста. Так кишечник недоношенного новорожденного абсорбирует только 65–75% потребляемых пищевых жиров, у доношенного новорожденного этот показатель составляет почти 90%, а у ребенка старшего возраста усваивается около 95% жира, поступившего с пищей. «Золотым» стандартом подтверждения мальабсорбции жиров является определение количества всасываемого жира. Для этого кал собирают в течение 72 часов (при условии, что пациент потребляет не менее 100 г жира в день) и по содержанию в нем жира рассчитывают коэффициент поглощения жира по формуле:
коэффициент поглощения жира, % = (потребленный жир (г) – количество жира в кале (г)/потребленный жир(г)) ´ 100%.
Однако такое исследование достаточно трудоемко, дорого, да и неприятно для анализа, поэтому его используют лишь в некоторых специализированных центрах. А для клинической практики удобнее пользоваться таким простым методом как стеатокрит.
Стеатокрит – гравиметрический метод оценки процентного содержания жира в отдельном образце кала; он обладает высокой чувствительностью и специфичностью (при сопоставлении со стандартом – исследованием потери жира за 72 ч). Берут 0,5 г кала, размешивают его с 0,05 г песка и 2 мл воды. Полученной массой заполняют трубочку для определения микрогематокрита, центрифугируют и измеряют процент слоя жира (подобно измерению гематокрита). Для детей старше 6 месяцев стеатокрит менее 10% считается нормой, 10–20% – пограничным результатом, более 20% – стеатореей.
Если в качестве причины нарушения всасывания жиров подозревается дефицит желчных кислот, то полезным тестом может быть определение их уровня в дуоденальном содержимом.
При мальабсорбции жиров, в том числе обусловленной экзокринной панкреатической недостаточностью, обычно нарушается всасывание и жирорастворимых витаминов А, D, Е и К, что сопровождается снижением их концентраций в сыворотке крови. Увеличение протромбинового времени может косвенно подтверждать наличие дефицита витамина К.
Исследования при внешнесекреторной недостаточности поджелудочной железы
Муковисцидоз – самая частая причина панкреатической недостаточности у детей, поэтому при подозрении на ее наличие определение уровня хлоридов в поте должно быть проведено в первую очередь (даже если результаты неонатального скрининга оказались отрицательными).
Определение уровня фекальной эластазы-1 – это чувствительный тест для оценки экзокринной функции поджелудочной железы при муковисцидозе и хроническом панкреатите. Эластаза-1 – это стабильная эндопротеаза, которая не разрушается под действием экзогенных панкреатических ферментов.
Единственным недостатком метода является отсутствие четкого разграничения между первичной панкреатической недостаточностью и вторичной внешнесекреторной панкреатической дисфункцией вследствие атрофии кишечных ворсинок. В проксимальном отделе тонкой кишки вырабатывается панкреозимин/холецистокинин – гормон, стимулирующий секрецию ферментов поджелудочной железы. При атрофии слизистой оболочки снижение продукции панкреозимина/холецистокинина приводит к нарушению внешнесекреторной деятельности поджелудочной железы. Кроме того, уровень эластазы-1 в кале может быть низким во время эпизодов острой диареи.

Снижение концентрации эластазы-1 в кале до 100 мг/г и менее указывает на наличие экзокринной недостаточности поджелудочной железы и необходимость заместительной ферментной терапии. При пограничных значениях (100–200 мг/г) рекомендуется повторное определение эластазы-1 (в трех независимых образцах кала) и далее, в зависимости от клинической ситуации и полученных результатов, рекомендуется либо дальнейшее обследование (методы визуализации, эндоскопия) либо динамическое наблюдение с исследованием концентрации фекальной эластазы-1 раз в год.
Концентрация сывороточного трипсиногена может быть использована в качестве скринингового теста на наличие внешнесекреторной панкреатической недостаточности. При муковисцидозе его уровень значительно повышен в раннем периоде жизни.
В дальнейшем уровень трипсиногена постепенно снижается, так что к 5–7-летнему возрасту у большинства пациентов с муковисцидозом с панкреатической недостаточностью его концентрации соответствуют субнормальным значениям. При муковисцидозе без панкреатической недостаточности, как правило, отмечается нормальный или повышенный уровень трипсиногена в сыворотке. У таких больных контроль сывороточных концентраций трипсиногена может использоваться в качестве мониторинга экзокринной функции поджелудочной железы. При синдроме Швахмана, еще одном заболевании, связанном с внешнесекреторной панкреатической недостаточностью, уровень трипсиногена в сыворотке низкий.
Другие исследования (НСТ-ПАБК (нитросиний тетразолий-парааминобензойная кислота)-тест и панкреолаурил-тест) предполагают измерение в моче или выдыхаемом воздухе концентраций веществ, высвобождающихся или всасывающихся в кишечнике под действием панкреатических энзимов. Эти тесты низкоспецифичны и редко используются в клинической практике.
«Золотым» стандартом исследования внешнесекреторной функции поджелудочной железы является непосредственный анализ дуоденального содержимого с оценкой его объема, концентрации бикарбонатов, трипсина и липазы после стимуляции секретином и панкреозимином/холецистокинином. Этот тест предполагает дуоденальное зондирование, наличие специально оснащенных лабораторий, поэтому выполняется только в некоторых профильных центрах.
Исследования при экссудативной энтеропатии (энтеропатии с потерей белка)
Пищевые белки и эндогенные белки, секретирующиеся в просвет кишечника, практически полностью всасываются: менее 1 г белка из этих источников попадает в толстую кишку. Большая часть азота в кале – это протеины кишечных бактерий. Значительные потери белка через кишечник приводят к гипоальбуминемии с соответствующей клинической манифестацией (отеки).
При выявлении гипоальбуминемии у детей в первую очередь определяют уровень экскреции белка с мочой, так как заболевания почек – самая частая причина гипоальбуминемии. Другими потенциальными причинами снижения уровня альбумина в крови являются заболевания печени (снижение продукции) и недостаточное потребление белка с пищей. Очень редко гипоальбуминемия развивается из-за массивных потерь белка через кожу.
Скрининговым тестом на обнаружение потерь белка через кишечник является определение уровня a1-антитрипсина в кале. Этот сывороточный белок имеет молекулярную массу, близкую к массе альбумина, но, в отличие от последнего, a1-антитрипсин устойчив к действию протеолитических ферментов в желудочно-кишечном тракте. При повышении экскреции a1-антитрипсина с калом требуются дальнейшие исследования для уточнения причины экссудативной энтеропатии (подробнее о причинах, дифференциальной диагностике и алгоритме обследования детей с экссудативной энтеропатией мы писали в №2(52) за 2015 год).
Исследования при заболеваниях слизистой оболочки кишечника
Диагностика ряда заболеваний, сопровождающихся синдромом мальабсорбции, требует гистологического исследования биоптатов слизистой оболочки тонкой кишки. Биопсию проводят во время эндоскопического исследования, общим правилом является взятие нескольких образцов из разных участков кишки, так как поражение слизистой оболочки может быть выражено в разной степени, особенно при целиакии. Для диагностики врожденной атрофии микроворсинок используют ШИК-реакцию (или PAS (Periodic Acid Schiff)-реакцию) с последующей электронной микроскопией.
При кишечной лимфангиэктазии поражение слизистой оболочки может носить сегментарный характер. В таком случае помочь в определении утолщенного участка кишки, через который происходит потеря белка, могут серии рентгенограмм или повторные ультразвуковые исследования тонкой кишки.
Кроме того, в биоптатах слизистой оболочки тонкой кишки можно определять активность мукозальных дисахаридаз.
Дуоденальный аспират, полученный при эндоскопии, может быть исследован на предмет концентрации в нем панкреатических ферментов, количества бактериальных культур и наличия других болезнетворных организмов (например, некоторых гельминтов и простейших).
В следующих номерах мы рассмотрим подходы к диагностике и лечению конкретных заболеваний, проявляющихся синдромом мальабсорбции.


коментариев