 * За матеріалами доповідей із V з’їзду гінекологічної ендокринології, Криниця, Польща, 19–21 березня 2015 року: Romuald Debski «PCOS u nastolatki», Magdalena Sendrakowska «Hirsutyzm» та «Zaburzenia metaboliczne w PCOS»
* За матеріалами доповідей із V з’їзду гінекологічної ендокринології, Криниця, Польща, 19–21 березня 2015 року: Romuald Debski «PCOS u nastolatki», Magdalena Sendrakowska «Hirsutyzm» та «Zaburzenia metaboliczne w PCOS»
Синдром полікістозних яєчників (СПКЯ) (в англомовній літературі PCOS – PolyCystic Ovary Syndrome) описали Штейн і Левенталь у 1935 році, отже, саме тепер відмічаємо його 80-річний ювілей.
Однак цей термін вже давно піддається критиці експертів, оскільки він не відображає сучасних уявлень про патогенез цього стану і дезорієнтує лікаря у виборі лікування.
Перенесення акцентів з гінекологічної ланки на метаболічну неминуче потребує пошуку адекватнішої термінології.
Один із варіантів — «синдром надміру калорій, який перевантажує жирову тканину» (Plenty of Calories Overloading Subcutaneous tissue) — зосереджує увагу на патогенезі названого стану та спонукає до раціонального вибору у його лікуванні та профілактиці.
Звідки взялася ця проблема?
У походженні СПКЯ відіграють роль генетика (дуже вперте успадкування інсулінорезистентності) та умови життя, починаючи з внутрішньоутробного періоду.
Відомо, що надмірна вага матері під час вагітності є найінформативнішим предиктором наміру ваги у дитини. У свою чергу, вага при народженні є сильним чинником ризику надмірної ваги, починаючи з дитинства. Це стосується і немовлят з надто великою масою тіла (можливий вплив гестаційного діабету матері – звертаємо увагу також на спадковість!), і з надто низькою масою при народженні, особливо якщо вона не відповідає гестаційному віку.
Має значення і тип харчування у періоді немовляти (грудне вигодовування чи штучне) та вміст у ньому білка, оскільки, як відомо, споживання більшої кількості білка «програмує» організм на більшу масу тіла.
Типова кандидатка на СПКЯ — дівчинка, яка народилася недоношеною і з малою для гестаційного віку масою тіла, яку вигодовують сумішами із високим вмістом білка і яка завдяки цьому швидко росте і набирає вагу.Загалом, ключовим моментом у патогенезі СПКЯ є інсулінорезистентність, яка спричинює гіперандрогенію. Зазвичай інсулінорезистентність спричинена елементарним переїданням та низькою фізичною активністю.
Слід зауважити, що найвагомішу роль тут відіграє накопичення внутрішньочеревної жирової тканини, чи так зване абдомінальне ожиріння, яке трапляється навіть при нормальному індексі маси тіла.
У свою чергу, гіперандрогенія спричинює добре відомі клінічні прояви: вугрі, жирність шкіри і волосся, гірсутизм, розлади менструального циклу. До того ж, гіперандрогенія сприяє збільшенню маси тіла, що ще більше посилює інсулінорезистетність, отже, у такий спосіб замикається «хибне коло» цієї патології.
Пацієнтки групи ризику
Важливо виявити дівчаток, у яких може розвинутися СПКЯ, якомога раніше, оскільки запобігти розвитку цього стану можна лише за умови впровадження заходів у дуже ранньому віці.
Важливі анамнестичні дані, які вказують на можливість розвитку названого стану, це:
- Сімейний анамнез (надмірна вага/діабет у матері, надмірна вага, діабет чи АГ у батька, ранні серцево-судинні захворювання та цукровий діабет у близьких родичів тощо).
- Дитинство та пубертатний період:
- гестаційний вік та маса тіла при народженні;
- тип вигодовування (штучне/грудне);
- приріст ваги в дитинстві;
- вік пубархе, телархе і менархе (звичайно статеве дозрівання починається у 8–9 років).
- Особливості менструальних циклів:
- аменорея;
- олігоменорея;
- дисфункційні кровотечі.
Звичайно СПКЯ розвивається у дівчат з надмірною вагою, низькою масою тіла при народженні, проявами метаболічного синдрому і раннім статевим дозріванням. Такі діти потребують поглибленого обстеження, схема якого представлена далі (табл. 1):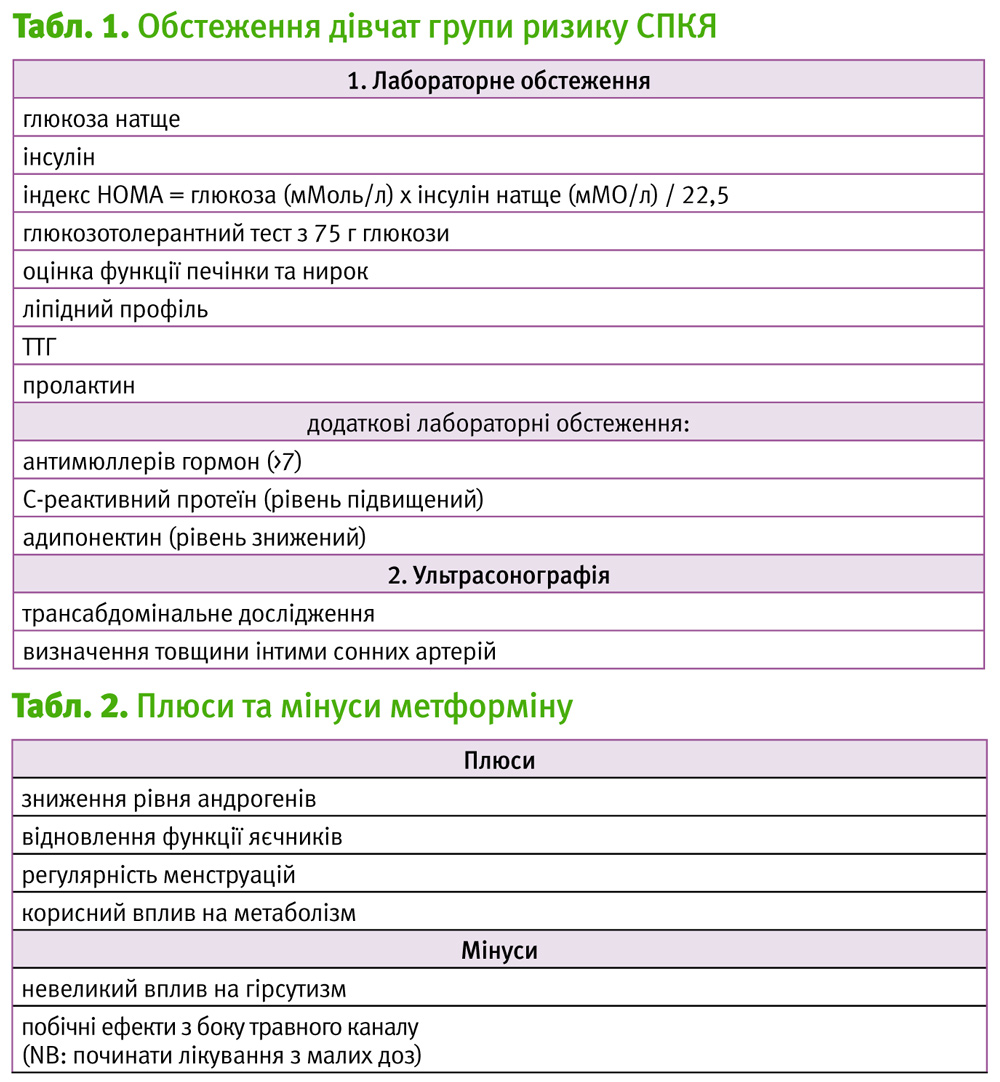
Зазвичай, рівень інсуліну у здорових молодих людей не повинен перевищувати 8 мМО/л, при навантаженні – 60 мМО/л; рівні глюкози не відрізняються від загальноприйнятих. Варто зауважити, що інколи при виконанні глюкозотолерантного тесту рівні глюкози після навантаження є надзвичайно низькими. Суттєве зниження рівня глюкози звичайно спричинене великим викидом інсуліну у відповідь на потрапляння в організм глюкози.
Незважаючи на відсутність офіційних настанов, це слід брати до уваги, оскільки такі пацієнтки можуть бути чутливі до загальноприйнятого при СПКЯ лікування, зокрема, дієтологічних інтервенцій (див. попередні числа ЗТЖ).
Ультрасонографічне дослідження
Дослідження через передню черевну стінку, яке звичайно виконують у дівчаток, має нижчу інформативність порівняно з традиційним у гінекології трансвагінальним дослідженням. Звичайно воно утруднене ще й надмірною вагою пацієнтки.
Дослідження товщини інтими сонних артерій
У 1990-х роках товщину intima media (сумарна товщина tunica interna + tunica media) почали застосовувати як індикатор серцевого ризику та його динаміки, оскільки дослідження засвідчили про кореляцію між цим показником і субклінічною стадією серцево-судинних захворювань. У 2007 році американське товариство ехокардіографії запропонувало офіційні настанови щодо вимірювання товщини інтими сонних артерій, оскільки це дослідження недороге, неінвазивне і не створює дискомфорту для пацієнта. Вважають, що його техніку легко опанувати; необхідною передумовою є лише наявність відповідного датчика для дослідження судин.
У цілком здорових дівчат яєчники часто мають вигляд, який відповідає діагностичним критеріям СПКЯ, однак це не означає, що у них дійсно є цей стан. Замість того, щоб рахувати дрібні фолікули у яєчниках (що, зрештою, не має жодного практичного значення), доцільніше прикласти датчик до шиї пацієнтки і оцінити товщину intima media сонних артерій. Це дає реальне уявлення про її серцевий ризик, зумовлений СПКЯ, та спрямовує у правильному напрямку щодо вибору лікування.
Лікування
Із урахуванням того, що СПКЯ характеризується різними фенотипами, пріоритетні напрямки лікування визначають індивідуально.
Зокрема, для пацієнток з надмірною вагою першочерговим завданням є зниження маси тіла. Слід зауважити, що порогове значення індексу маси тіла (ІМТ) залежить від віку: якщо для дорослих це понад 25 кг/м2, то для дівчат-підлітків — 23 кг/м2. Найефективнішою є нормалізація маси тіла ще до статевого дозрівання, що, в принципі, дає змогу запобігти розвитку симптомів СПКЯ.
Водночас слід пам’ятати, що у пацієнток із гіперандрогенією, яка вже розвинулася, корекція маси тіла буває складною, проте полегшується при одночасному з дієтою та фізичною активністю застосуванні метформіну.
Переваги і недоліки метформіну наведені у табл. 2. Слід пам’ятати, що для запобігання небажаним ефектам з боку травного каналу доцільно розпочати лікування з малих доз (500 мг/добу у два прийоми), збільшуючи їх малими кроками що кілька днів до приблизно 2000 мг/добу. Інколи пацієнтки ліпше переносять пролонговані форми цього препарату.
Застосування метформіну вважають вибором першої лінії у пацієнток із нормальною масою тіла. Додавання оральних контрацептивів до метформіну не має корисних ефектів і не повинно застосовуватися з лікувальною метою.
Продовження – у наступному номері.


коментарів