Менингит – острое инфекционное воспалительное заболевание, характеризующееся поражением преимущественно мягких мозговых оболочек головного и спинного мозга. Кроме защитных тканей, воспалению может подвергаться и головной мозг. В зависимости от типа воспаления мозговых оболочек менингиты делятся на гнойные и серозные (асептические). Согласно статистическим данным, в мире бактериальный менингит диагностируется у 3–10 человек на 100 тысяч населения [1, 2].
Классификация менингитов
1) А. Первичный (если менингит развивается без предшествующего очага инфекции – чаще энтеровирусный, менингококковый, паротитный, герпетический, лимфоцитарный хориоменингит).
Б. Вторичный (на фоне другого инфекционного заболевания или травмы головы, чаще – пневмококковый, стафилококковый, сальмонелезный, энтерококковый, туберкулезный).
2) По локализации:
– панменингиты, при которых происходит поражение всех мозговых оболочек,
– пахименингиты, при которых поражается непосредственно твердая мозговая оболочка,
– лептоменингиты, при которых поражаются паутинная и мягкая мозговые оболочки,
– арахноидит, преимущественное поражение паутинной оболочки.
3) По этиологии:
– бактериальные (менингококк, пневмококк, гемофильная палочка тип В, стафилококк, стрептококк группы В, сальмонелла, листерия, энтерококк, иерсиния и др.),
– вирусные (энтеровирусы, герпесвирусы, эпидемического паротита, краснухи, ВИЧ),
– вызванные другими возбудителями: грибами рода Кандида, токсоплазмой, малярийным плазмодием, простейшими, гельминтами,
– асептические менингиты (нейролейкоз, канцероматоз, метастазирование злокачественной опухоли), саркоидоз (воспаление легких), болезни соединительной ткани и др.
4) По характеру воспалительного процесса и изменениям в ликворе:
– гнойный;
– серозный.
5) Пути инфицирования:
– плацентарный,
– лимфогенный,
– периневральный,
– гематогенный,
– контактный (вследствие распространения возбудителей при гнойных инфекциях околоносовых пазух, среднего уха или же сосцевидного отростка, при патологиях зубов верхней челюсти, при патологиях глазного яблока).
6) По распространенности процесса:
– генерализованные,
– ограниченные менингиты (базальные – воспалительные процессы на основании головного мозга, конвекситальные – на выпуклой части больших полушарий).
7) По течению:
– молниеносное;
– острое;
– затяжное;
– хроническое.
8) По характеру:
– гладкое;
– осложненное (наслоение вторичной инфекции, развитие гипертензионно-гидроцефального синдрома, эписиндрома и др.)
9) По тяжести:
– легкая,
– среднетяжелая,
– тяжелая, крайне тяжелая формы менингита.
Патогенез
В большинстве случаев входные ворота – слизистые оболочки верхних дыхательных путей или желудочно-кишечного тракта. Адгезия и репликация агента в месте входных ворот приводит к развитию местного воспалительного процесса, после чего возбудитель гематогенным путем проникает через гематоэнцефалический барьер в мозговые оболочки, приводя к воспалению серозного и/или гнойного характера. Раздражение сосудистых сплетений желудочков головного мозга возбудителем и продуктами его жизнедеятельности приводит к избыточному накоплению цереброспинальной жидкости с нарушением ее обратной реабсорбции, что формирует гипертензионно-гидроцефальный синдром и обусловливает основные клинические симптомы. В разгар заболевания ухудшается перфузия тканей мозга, возникает гипоксия, что может приводить к развитию отека головного мозга. При бактериальных менингитах с развитием гнойно-фибринозного воспаления возможно нарушение ликвородинамики и формирование гидроцефалии (наружной или внутренней) [4].
Клинические критерии менингита
В клинике менингита характерна триада симптомов – внезапное повышение температуры тела до высоких цифр, сильная головная боль и повторная рвота. Выделяют общеинфекционный, общемозговой, менингеальный синдром и синдром воспалительных изменений в цереброспинальной жидкости.
Общеинфекционный синдром характеризуется повышением температуры тела до фебрильных цифр, часто с ознобом, вялостью или, напротив, беспокойством ребенка, отказом от еды и питья, бледностью кожных покровов.
Общемозговой синдром проявляется интенсивной головной болью, которая носит диффузный характер или может быть локализована в лобно-височной области. Головная боль, как правило, усиливается при движении глазных яблок, ярком свете, громких звуках. Рвота повторная, не приносящая облегчения, не связана с приемом пищи, и, как правило, не сопровождается тошнотой. Отмечается нарушение сознания – первоначальное психомоторное возбуждение быстро сменяется сопором, а в тяжелых случаях развивается кома. Часто развиваются клонико-тонические судороги. Мышечный тонус снижен, но повышены сухожильные рефлексы, может быть анизорефлексия, в тяжелых случаях рефлексы угнетены.
Менингеальный синдром характеризуется вынужденным положением ребенка в кровати с запрокинутой головой, согнутыми в коленных и тазобедренных суставах ногами (т. н. «поза курка»), общей гиперестезией, гиперакузией, светобоязнью, гипералгезией и положительными менингеальными симптомами. Наиболее часто определяют ригидность затылочных мышц, тоническое напряжение мышц спины, позитивны симптомы Кернига, верхний, средний и нижний симптомы Брудзинского. Положительными также являются симптомы Мондонези – возникновение болезненности при надавливании на глазные яблоки через закрытые веки, Бехтерева – локальная болезненность при поколачивании по скуловой дуге. При локализации патологического процесса в области основания мозга могут наблюдаться поражения черепно-мозговых нервов, сопровождающиеся следующей симптоматикой: снижением зрения, ухудшением слуха, нистагмом, двоением в глазах, птозом век, косоглазием.
Клиническая диагностика у детей раннего возраста имеет ряд особенностей. Возможно более постепенное начало заболевания, в ряде случаев отсутствует фебрильная лихорадка, возможна гипотермия. У детей младшего возраста часто отмечается беспричинное беспокойство, сменяющееся угнетением, монотонный пронзительный «мозговой» крик, отказ от еды, частые срыгивания, рвота, запрокидывание головы, тремор ручек, гиперкинезы, нистагм, анизокория, фиксация взгляда, гиперестезия. У этого контингента детей возможно развитие желудочно-кишечных расстройств, быстро нарастает потеря массы тела. Определение менингеальных симптомов имеет малое диагностическое значение, а типичными являются симптомы выбухания и пульсации большого родничка, положительные симптомы «подвешивания» Лессажа, симптом Мацевена – «звук треснувшего горшка» при перкуссии черепа, положительный симптом «посадки» Мейтуса (при фиксированных коленных суставах ребенок не может сесть в постели, так как спина и ноги образуют тупой угол). У детей раннего возраста возможно быстрое развитие гидроцефалии [5].
Синдром воспалительных изменений в ликворе. У здоровых людей за сутки продуцируется около 500–600 мл ликвора (в среднем 0,35 мл/мин.). Нормальное давление ликвора составляет 100–150 мм вод. ст., что обуславливает истечение ликвора при проведении люмбальной пункции со скоростью 40–60 капель в минуту. В норме цереброспинальная жидкость прозрачная, бесцветная, в ликворе определяются лимфоциты и моноциты, количество которых зависит от возраста и составляет у новорожденных 20–25 кл/мкл, у детей до 6 месяцев 12–15 кл/мкл, в возрасте 1 года 3–8 кл/мкл. Содержание белка в ликворе составляет в норме до 0,33 г/л, сахара 0,45–0,65 г/л, хлоридов 7,0–7,5 г/л. Допустимо наличие в ликворе здоровых людей 1–3 лейкоцита, за счет преобладания лимфоцитов. При развитии менингита характер ликвора изменяется: отмечается повышение давления – ликвор вытекает струей или частыми каплями (при блоке подоболочечного пространства воспалительным экссудатом возможно редкое истечение ликвора). Ликвор становится мутным или опалесцирующим, развивается плеоцитоз, клеточный состав определяется типом воспалительного процесса – для серозного характерно преобладание лимфоцитов, для гнойного – нейтрофилов. В ликворе повышается содержание белка, в тяжелых случаях снижается уровень сахара [6].
Противопоказания для проведения экстренной люмбальной пункции:
- наличие признаков прогрессирующего повышения внутричерепного давления – нарушение сознания (оценка менее 8 баллов по шкале Глазго), прогрессирующая очаговая неврологическая симптоматика, длительные эпизоды тонических судорог;
- симптомы шока с тяжелыми кардиореспираторными нарушениями, требующие проведения реанимационных мероприятий;
- отек сосочка зрительного нерва при осмотре глазного дна;
- декомпенсированная гидроцефалия;
- коагулопатия, выраженная тромбоцитопения;
- наличие признаков локальной инфекции в месте проведения люмбальной пункции (флегмона, пиодермия и др.);
- люмбальная пункция должна проводиться не ранее, чем через 30 минут после окончания судорог.
Лабораторная диагностика менингитов основана на результатах бактериологического исследования слизи из носоглотки, крови, ликвора на селективных питательных средах с последующим определением чувствительности к антибиотикам, микроскопии крови и ликвора, экспресс-диагностике для выявления антигена в крови и ликворе, ПЦР, ИФА – обнаружение антител к специфическим антигенам класса IgM и/или IgG [7].
МРТ и КТ головного и спинного мозга проводятся по показаниям.
У детей раннего возраста менингит необходимо дифференцировать с синдромом менингизма, развитие которого возможно в остром периоде различных инфекционных заболеваний. Для синдрома менингизма характерно развитие клинической картины, схожей с менингитом, но без воспалительных изменений в цереброспинальной жидкости. В основе этого состояния лежит рефлекторная дисфункция сосудистых сплетений и повышение продукции ликвора. Наиболее часто данный синдром возникает у детей с неблагоприятным преморбидным фоном – гипертензионно-гидроцефальным синдромом, минимальной мозговой дисфункцией, органическими поражениями головного мозга иного генеза. Синдром менингизма, как правило, развивается на фоне гипертермического синдрома, характерна головная боль, повторная рвота, отмечается диссоциация менингеальных симптомов. Проведение дифференциального диагноза основано на выполнении люмбальной пункции и исследовании цереброспинальной жидкости. У подавляющего большинства больных ликворное давление повышено, жидкость прозрачная, бесцветная, количество клеток в норме (5–8 в 1 мкл, преимущественно – лимфоциты), концентрация белка не изменена (0,16–0,33 г/л). Характерным является быстрое обратное развитие общемозговых и менингеальных симптомов (в течение 1–2 дней) на фоне проведения инфузионной терапии.
В структуре нейроинфекций гнойные менингиты у детей составляют 20–30%. До 90% всех случаев обусловлены менингококком, гемофильной палочкой и пневмококком; реже возбудителями являются стафилококки, синегнойная палочка, сальмонеллы, эшерихии, грибы рода Кандида, клебсиеллы, листерии и др.
Менингококковый менингит. Возбудитель – Neisseria meningitidis, грамотрицательный диплококк. Источником инфекции является больной любой формой менингококковой инфекции или носитель менингококка. Путь передачи воздушно-капельный. Преимущественно болеют дети до 5 лет. Характерна зимне-весенняя сезонность. Заболевание начинается остро с повышения температуры тела до 39–40°С и выше, озноба, резко выраженных симптомов интоксикации – вялость, адинамия, отказ от еды и питья, головная боль. В дальнейшем дети становятся беспокойными, головная боль нарастает, усиливается при звуковых и световых раздражителях, поворотах головы, резко выражены явления гиперестезии. Отмечается повторная рвота, не связанная с приемом пищи и не приносящая облегчения. Ребенок бледен, отмечаются признаки нарушения капиллярного кровотока, тахикардия, приглушение сердечных тонов, склеры инъецированы. Со 2–3-х суток от начала заболевания выявляются менингеальные симптомы – ригидность затылочных мышц, симптомы Кернига и Брудзинского. У детей первого года жизни отмечается монотонный крик, большой родничок выбухает, напряжен, выражена венозная сеть на голове и веках, положителен симптом Лессажа. В тяжелых случаях появляется сонливость, переходящая в сопор, возможны судороги и нестойкие очаговые симптомы. В 30–40% случаев менингит сочетается с менингококцемией (геморрагическая сыпь на коже петехиального и/или звездчатого характера). Типичны изменения со стороны цереброспинальной жидкости – ликвор мутный, молочно-белого цвета, вытекает под давлением, определяется нейтрофильный плеоцитоз, незначительное повышение содержания белка. При бактериологическом исследовании крови, ликвора и носоглоточной слизи выявляется менингококк. В мазках цереброспинальной жидкости, слизи из носоглотки, а также в «толстой» капле крови обнаруживаются диплококки, расположенные внутриклеточно, при проведении экспресс-диагностики возможно быстро выявить в крови и ликворе антиген менингококка и провести его серотипирование [8].
Пневмококковый менингит вызывается Streptococcus pneumonie. Источником инфекции являются больные различными формами пневмококковой инфекции и носители пневмококка. Основной путь передачи воздушно-капельный. Заболевание характерно для детей до года и старше 10 лет. Типичным является острое начало, резкое повышение температуры тела до 39–40°С, быстрое нарастание интоксикации: общая слабость, бледность кожи, периорбитальный цианоз, отказ от еды и питья. Появляются беспокойство, выраженная головная боль, многократная рвота. Отличительной особенностью пневмококкового менингита у детей раннего возраста является очень тяжелое состояние больного, заболевание протекает как менингоэнцефалит с быстрым развитием угнетения сознания, эпизодов повторных судорог, появления очаговой симптоматики, возможно расхождение швов черепа с увеличением окружности головы. К 3-4-му дню болезни развивается судорожно-коматозный статус с нарастанием симптомов дислокации и вклинения ствола мозга вследствие отека головного мозга. Возможно развитие сепсиса с поражением внутренних органов. При люмбальной пункции давление ликвора повышено умеренно (часто развивается блок ликворных путей), жидкость мутная, зеленовато-серого цвета, характерен высокий нейтрофильный плеоцитоз, увеличение содержания белка (до 3–6 г/л), концентрация сахара и хлоридов в тяжелых случаях снижена. Часто отмечается затяжное или рецидивирующее течение заболевания. Пневмококковый менингит характеризуется высокой летальностью (28–50%), а также высокой частотой остаточных явлений – развитием грубого неврологического дефицита, нарушением психофизического развития и др.
Гемофильный менингит вызывается грамотрицательной палочкой Haemophilus influenzae тип В. Источником инфекции является больной человек или бактерионоситель. Путь передачи воздушно-капельный, характерна осеннее-зимняя сезонность. Наиболее часто гемофильный менингит развивается у детей в возрасте от 6 месяцев до 1,5 лет, реже у детей до 4 лет. Характерно острое начало заболевания с повышения температуры тела до 40°С, озноба, выраженных симптомов интоксикации, головной боли, рвоты. В некоторых случаях заболевание развивается на фоне острой респираторной инфекции, отита, синусита, конъюнктивита. Лихорадка стойкая, плохо поддается терапии антипиретическими препаратами. Для гемофильного менингита характерно быстрое развитие и прогрессирование нарушения сознания, возможно развитие судорожного синдрома. Характерно развитие очаговой симптоматики на 5–12-й день заболевания.
При проведении спинномозговой пункции ликвор вытекает под давлением, мутный, белого цвета с зеленоватым оттенком, отмечается высокий плеоцитоз до 2000 клеток в 1 мкл и больше, преимущественно за счет нейтрофилов, повышается содержание белка до 1–2 г/л. Летальность составляет 5–30% [9].
Стафилококковый менингит вызывается Staphyliococcus aureus, чаще развивается у новорожденных и детей первых 3 месяцев жизни. Группу риска составляют дети с иммунодефицитными состояниями. Характерно острое начало заболевания, гектический характер температурной кривой, менингеальный синдром слабо выражен, отмечается прогрессирующее нарушение сознания вплоть до развития комы, часто отмечается очаговая симптоматика. При стафилококковом менингите на 7–10-е сутки от начала заболевания возможно развитие абсцессов головного мозга, часто развивается блокирование ликворных путей с последующим формированием гипертензионно-гидроцефального синдрома. Возможно развитие затяжного и рецидивирующего течения заболевания. Летальность до 60%.
Эшерихиозный менингит вызывается энтеропатогенными эшерихиями. Встречается редко, чаще у новорожденных и детей раннего возраста. Заболевание характеризуется постепенным нарастанием интоксикации, с повышением температуры тела, анорексией, рвотой на фоне частого жидкого стула. Появляются приступы тонико-клонических судорог. Возможно формирование гнойных очагов в других органах (почки, легкие). Часто развивается синдром ликворной гипотензии. Прогноз серьезен. После выздоровления нередко встречаются тяжелые органические поражения ЦНС.
Сальмонеллезный менингит чаще развивается как септический очаг при инфицировании внутрибольничными штаммами сальмонелл. Встречается редко, преимущественно у новорожденных и детей первых 6 месяцев жизни. На фоне септической формы сальмонеллеза с появлением гектической лихорадки, выраженных симптомов интоксикации, частого жидкого стула, гепатоспленомегалии, развиваются клинические симптомы менингита. Часто возникает синдром ликворной гипотензии. Течение затяжное, рецидивирующее, с последующим развитием резидуальных явлений. Прогноз серьезный.
Менингит, обусловленный синегнойной палочкой, также клинически проявляется септическим процессом. Встречается во всех возрастных группах. Заболевание часто протекает в виде тяжелого менингоэнцефалита со склонностью к образованию пиоцефалии. Ликвор мутный, гнойный с сине-зелеными хлопьями, высоким нейтрофильным плеоцитозом и значительным содержанием белка. Характерно длительное волнообразное течение с высокой летальностью.
Листериозный менингит – редкая форма инфекции. До 10% всех случаев листериоза осложняется развитием менингита или менингоэнцефалита. Наряду с интоксикацией, лихорадкой, увеличением лимфатических узлов, гепатоспленомегалией появляются положительные менингеальные знаки в сочетании и гиперрефлексией, гиперестезией, возможно формирование очаговой неврологической симптоматики в виде птоза, анизокории, страбизма, парезов и параличей черепно-мозговых нервов. Ликвор может быть прозрачным или мутным, вытекает под повышенным давлением, отмечается повышение уровня белка, цитоз смешанного нейтрофильно-лимфоцитарного характера.
Антибактериальная терапия
При подозрении на бактериальный менингит необходимо немедленно начать антибактериальную терапию. В случае, если в первые сутки госпитализации этиологический фактор установить не удалось, например, при наличии противопоказаний для проведения люмбальной пункции, необходимо начать эмпирическую терапию не откладывая ее до проведения люмбальной пункции или других диагностических методов исследования, например компьютерной томографии. Эмпирическая терапия гнойных менингитов проводится в зависимости от возраста, наличия сопутствующих заболеваний, предрасполагающих факторов и вероятного возбудителя. Наиболее частыми возбудителями бактериального менингита у новорожденных являются стрептококки группы В, кишечные грамотрицательные бактерии (E. coli), K. pneumoniae, St. aureus, Listeria monocytogenes.
Эмпирическая терапия бактериального менингита включает сочетанное назначение ампициллина и цефотаксима или аминогликозидов. Основными возбудителями бактериальных менингитов у детей старше месяца являются Haemophilus influenzae тип В, Streptococcus pneumoniae, Neisseria meningitides. До верификации возбудителя эмпирическую терапию следует проводить с использованием цефалоспоринов третьего поколения (цефтриаксона/цефотаксима) или бензилпенициллина. Не рекомендуется применять цефуроксим, т.к. увеличивается срок стерилизации спинномозговой жидкости и чаще отмечается нарушение слуха. У пациентов с вторичными бактериальными менингитами (травма головы, нейрохирургические операции, цереброспинальное шунтирование, отогенные и нозокомиальные менингиты) основными возбудителями являются Staphylococcus aureus, Streptococcus рneumoniae, Enterococcus, Pseudomonas aeruginosa, поэтому эмпирическую терапию проводят с использованием комбинации цефтазидима и ванкомицина. При инфицировании вентрикулоперитонеального шунта назначаются препараты, эффективные в отношении коагулазонегативных стафилококков и Staphylococcus aureus – ванкомицин и рифампицин. Возможно интравентрикулярное или внутришунтовое введение ванкомицина для ограничения инфекции.
У пациентов с иммунодефицитными состояниями возбудителями менингита могут быть различные бактерии. Так, при нейтропении наиболее частыми возбудителями являются Listeria monocytogenes, стафилококки и E. coli, а при дефиците гуморального звена иммунной защиты, например при асплении, наиболее вероятными возбудителями будут инкапсулированные формы бактерий – Streptococcus Pneumoniae, Haemophilus influenzae тип В, реже Neisseria meningitides.
После исследования культуры, выделенной из ликвора, антибактериальная терапия назначается с учетом специфичности возбудителя и его чувствительности к антибактериальным препаратам.
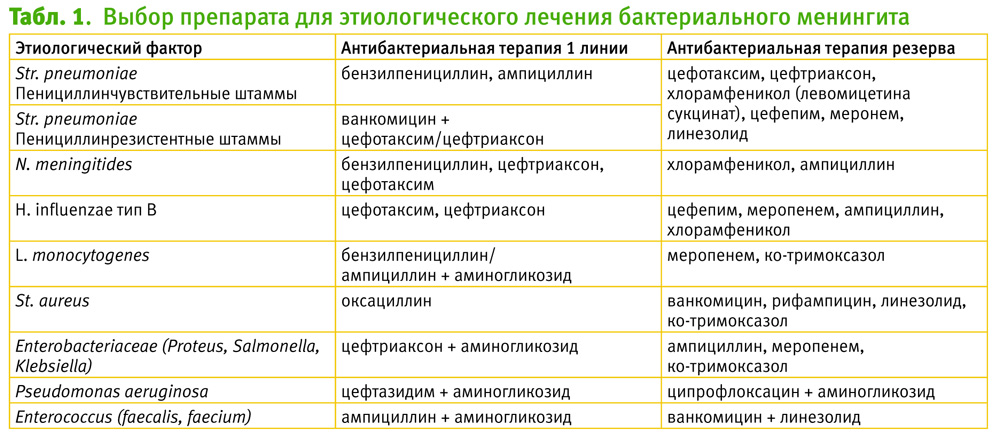
Так, при применении ампициллина или пенициллина выделенные пневмококки и менингококки должны быть исследованы на чувствительность к пенициллину. Следует учитывать, что цефотаксим и цефтриаксон достаточно эффективны в отношении промежуточно устойчивых штаммов пневмококков, т. к. минимальная ингибирующая концентрация пенициллина составляет 0,1–1,0 мкг/мл. При высокой устойчивости пневмококков к пенициллину (минимальная ингибирующая концентрация пенициллина 2,0 мкг/мл и выше) необходимо проводить комбинированную терапию ванкомицином и цефалоспорином третьего поколения [10].
Алгоритм выбора антибактериальной терапии при установленном возбудителе представлен в табл. 1.
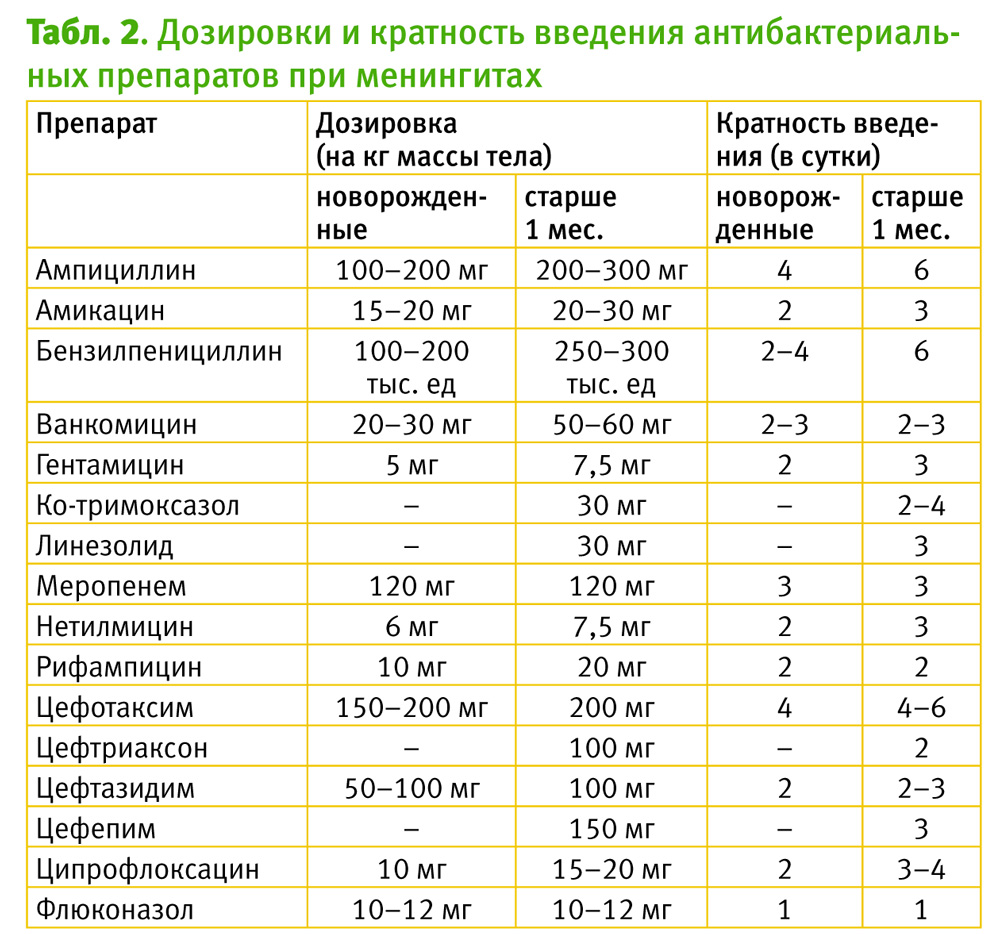
Эффективность стартовой антибактериальной терапии оценивается по результатам контрольной люмбальной пункции, которая проводится через 24–48 часов от начала введения антибиотика. Антибактериальная терапия считается эффективной при снижении уровня плеоцитоза не менее, чем на 1/3 от исходных данных. При верификации возбудителя возможна смена стартового антибиотика на препарат с соответствующей выявленной чувствительностью. Антибактериальные препараты резерва применяются в случае отсутствия эффекта от стартовой терапии в течение 48–72 часов и при наличии резистентности выявленных штаммов возбудителей менингита к антибиотику стартовой терапии. Длительность терапии зависит от вида возбудителя и составляет при менингите, вызванном Str. pneumoniae, 10–14 дней, N. meningitides – 7 дней, H. іnfluenzae – 10 дней, L. monocytogenes и Enterobacteriaceae – 21 день, St. aureus, Pseudomonas aeruginosa, Enterococcus – 28 дней. Критерием отмены антибактериального препарата является санация ликвора, спинномозговую пункцию проводят после купирования менингеального синдрома, нормализации температуры тела, клинического анализа крови. При рецидиве бактериального менингита антибактериальную терапию проводят препаратом группы резерва [11].
Полный перечень литературы находится в редакции.


коментарів