
В продолжение темы акушерской травмы промежности (АТП) мы рассмотрим аспекты интранатальной профилактики. Практическому врачу известно, что прогнозирование разрыва промежности у отдельной роженицы немногим отличается от гадания на кофейной гуще. При этом одному может казаться, что при прорезывании головки нужно будет обязательно резать, другой верит, что все ограничится разрывом 1-й степени, а третьему вообще все равно, ибо нет такого разрыва, который он не смог бы ушить. На деле оказывается, что одна женщина родила крупного ребенка без единой трещинки, а у другой после рождения плода весом менее 3 кг промежность шили долго и сложно, да и сама родильница встает и передвигается с трудом
Не во всех случаях удается обозначить и причину травмы промежности. Часто она может быть неочевидной, а иногда врач и акушерка просто разводят руками: дескать, эластичность тканей, наверное, недостаточна.
При обобщении анатомо-физиологических и биомеханических предпосылок травм промежности становится понятным, что наши возможности профилактики весьма ограничены.
Анатомо-физиологические и биомеханические предпосылки травм промежности в родах:
- геометрия таза;
- анатомия промежности (высокая, низкая);
- эластичность тканей тазового дна;
- размеры головки плода и ее способность к конфигурации;
- скорость продвижения головки плода;
- сила продвижения головки плода.
Так, проведение традиционных наружных измерений таза дает весьма поверхностное представление о его внутренней геометрии, а «пропускная способность» таза может быть оценена только в родах и только относительно размеров и способности к конфигурации головки данного конкретного плода.
Клинический сценарий в последующих родах может быть иным. Коррекцию взаимоотношения «головка плода – таз матери» во втором периоде родов мы провести не можем. Можем лишь ждать естественного развития событий и констатировать факт клинического несоответствия, если таковой возникает.
В случае, если головка все же начала опускаться, индивидуальное взаимоотношение «геометрия таза – размеры/конфигурация/вставление головки плода» создаст неповторимый биомеханизм родов с соответствующим механическим воздействием на мягкие ткани родового канала. В публикациях последних лет все чаще подчеркивается роль сопротивления мягких тканей родового канала в биомеханизме внутреннего поворота головки, а затем и плечиков, и даже не исключается роль сопротивления мягких тканей в возникновении дистоции плечиков плода.
Неподвластны интранатальной коррекции и особенности строения промежности (высокая, низкая), а также эластичность ее тканей, которые могут быть либо генетически детерминированными, либо являться следствием предыдущих воздействий (рубцовые и/или анатомические изменения после родов или оперативных вмешательств).
«Высокая промежность» – термин, не имеющий четкого определения, и описываемый как расстояние от ануса до задней спайки 5-7-8 см. Абсолютно непонятно, когда нужно проводить данный замер – в первом периоде родов или при прорезывании головки? Очевидно, что результаты в одном и в другом случае будут разные. В предыдущей статье мы рассматривали дородовой массаж промежности как возможный способ улучшения ее эластичности и растяжимости. Однако существующие доказательства демонстрируют лишь некоторую – невысокую – эффективность такого массажа. Из приведенного списка врач и акушерка могут повлиять только на скорость и силу продвижения головки плода во ІІ периоде родов, увеличивая или уменьшая скорость инфузии окситоцина, организовывая потуги или предлагая женщине не тужиться, помогая роженице занять вертикальное положение (сидя на стульчике) или горизонтальное (лежа на кровати), сдерживая продвижение головки (защита промежности) или ускоряя его (вакуум-экстракция, акушерские щипцы).
Поскольку в отечественных публикациях тема профилактики травм промежности освещена недостаточно, было решено представить обзор существующих научных доказательств, касающихся данной проблемы, а также практических рекомендаций ряда зарубежных клинических руководств.
Позиция женщины
Существующие доказательства, касающиеся влияния позиции женщины при рождении ребенка на частоту АТП, неоднозначны.
Систематический обзор, проведенный Gupta JK с соавт. (2012 г.), включал 22 рандомизированных исследования (всего 7280 женщин), в которых изучали риски и пользу вертикального положения или положения на боку во втором периоде родов в сравнении с позицией на спине и литотомической позицией у рожениц без эпидуральной аналгезии. Авторы обзора подчеркивают, что полученные результаты должны быть интерпретированы с осторожностью, поскольку методологическое качество включенных исследований было вариабельным. У всех женщин (первородящих и повторнородящих) с вертикальной позицией при рождении ребенка были связаны:
- недостоверное укорочение ІІ периода родов (ср. разница – 3,71 мин.; 95% ДИ -8,78–1,37 мин.; 10 исследований, 3485 женщин);
- достоверное уменьшение частоты инструментальных родов (ОР 0,78; 95% ДИ 0,68–0,90; 19 исследований, 6024 женщин);
- достоверное уменьшение частоты эпизиотомии (ОР 0,79; 95% ДИ 0,70–0,90, 12 иссл., 4541 женщина);
- увеличение частоты разрывов промежности 2-й ст. (ОР 1,35; 95% ДИ 1,20–1,51, 14 исследований, 5367 женщин);
- достоверно большая частота кровопотери >500 мл (ОР 1,65; 95% ДИ 1,32–2,60; 13 исследований, 5158 женщин);
- достоверно меньшая частота нарушений сердечного ритма плода (ОР 0,46; 95% ДИ 0,22–0,93; 2 исследования, 617 женщин).
Другой систематический обзор (Kemp E. с соавт., 2013) обобщил результаты пяти рандомизированных исследований (всего 879 женщин), оценивавших роль позиции для рождения ребенка у женщин с эпидуральной аналгезией. Не было обнаружено достоверной разницы между вертикальной и горизонтальной позицией в частоте оперативных родов (КС или инструментальные вагинальные роды) (ОР 0,97; 95% ДИ 0,76–1,29), длительности второго периода родов (ср. разница 22,98 мин.; 95% ДИ 99,09–53,13), частоте травм родового канала и неонатальных исходов.
Достойными внимания могут быть также некоторые крупные исследования более низкого уровня достоверности (проспективные, наблюдательные, ретроспективные), изучавшие данный вопрос.
Так ретроспективное исследование Shorten с коллегами (2002 г.) показало, что у 2891 женщин с нормальными вагинальными родами положение роженицы на боку ассоциировалось с наивысшей частотой интактной промежности после родов (66,6%). Наименее благоприятные исходы для промежности были связаны с позицией на корточках (частота интактной промежности 42%). Для позиций на четвереньках, на коленях и стоя частота интактной промежности была примерно одинаковой (54–55%).
В ретроспективном исследовании Soong с коллегами (2005 г.) был проведен анализ 3756 историй вагинальных родов. Большинство женщин рожали в позиции полулежа (65,9%), у 1679 женщин (44,5%) возникла необходимость в ушивании промежности. Позиция полулежа увеличивала частоту АТП, тогда как в позиции на четвереньках 61% рожениц имели интактную промежность. У женщин с региональной аналгезией наименьшая частота разрывов промежности возникала в положении лежа на боку.
Наблюдательное когортное исследование Gottvall с коллегами (2007 г.) оценивало влияние позиции для рождения ребенка на частоту акушерской травмы анального сфинктера (АТАС). Повреждения сфинктера выявлены у 3,5% родильниц (449 женщин). АТАС чаще возникала у первородящих (5,8%), чем у повторнородящих (1,7%). Наибольшая частота АТАС была связана с родами в литотомической позиции (6,9%; ОР 2,02; 95% ДИ 1,58–2,59) и в положении на корточках (6,4%; ОР 2,05; 95% ДИ 1,09–3,82).
Обобщая данные литературы, следует подчеркнуть, что положение женщины на спине, литотомическая позиция, а также полусидя и сидя на корточках, единодушно признаны наиболее неблагоприятными для промежности с наивысшей частотой АТП и АТАС. Кроме того, именно в этих позициях чаще всего выполняют эпизиотомию. Перспективными в плане снижения частоты АТП могут быть положение роженицы на боку и на четвереньках.
Сегодня довольно часто первородящие женщины настаивают на проведении «вертикальных родов» (рождение ребенка в вертикальном положении). Следует подчеркнуть, что с точки зрения частоты АТП и объема кровопотери, научных оснований рекомендовать «вертикальные роды» как более «физиологические», в сравнении с родами лежа, на сегодняшний день нет.
Техника потуг
В библиотеке Кокрана доступен систематический обзор 2015 года, проведенный Lemos A. с соавторами. Целью обзора была оценка преимуществ и недостатков различных техник потуг во втором периоде родов и их влияния на материнские и перинатальные исходы.
Авторы включили в обзор 20 рандомизированных исследований, из которых 7 (815 женщин) сравнивали спонтанные потуги с управляемыми потугами на фоне эпидуральной аналгезии и без нее, а 13 исследований (2879 женщин) сравнивали отсроченные потуги и немедленные потуги на фоне эпидуральной аналгезии.
Сравнение 1. Тип потуг: спонтанные против управляемых.
Для данного сравнения не было обнаружено достоверной разницы в длительности ІІ периода родов, частоте АТП и эпизиотомии. Не отличались друг от друга и неонатальные исходы в обеих группах (оценка по шкале Апгар <7 баллов на 5 мин.), частота поступления в ОРИТ.
Сравнение 2. Время начала потуг: отсроченные в сравнении с немедленными (все женщины без эпидуральной аналгезии).
Достоверной разницы между группами в частоте АТП и эпизиотомии не выявлено. Отсроченные потуги сопровождались увеличением длительности второго периода родов на 54 мин. в сравнении с немедленными потугами, однако период активных потуг в данной группе был короче на 20 мин., чем в группе немедленных потуг. Неонатальные исходы в изучаемых группах достоверно не отличались.
Таким образом, научных оснований рекомендовать какую-либо потужную технику (время начала потуг и их тип) на сегодняшний день нет.
Вместе с тем, в клинической практике мы видим, что ранняя организация потуг во втором периоде родов при высоко расположенной головке и отсутствии у женщины спонтанных потужных усилий может сопровождаться утомлением женщины, нарушением процесса внутреннего поворота головки, а также брадикардией у плода. При возникновении децелераций (в данном случае ятрогенных), врач начинает прилагать «героические усилия по спасению ребенка», которые, в свою очередь, резко увеличивают вероятность материнской и неонатальной травмы.
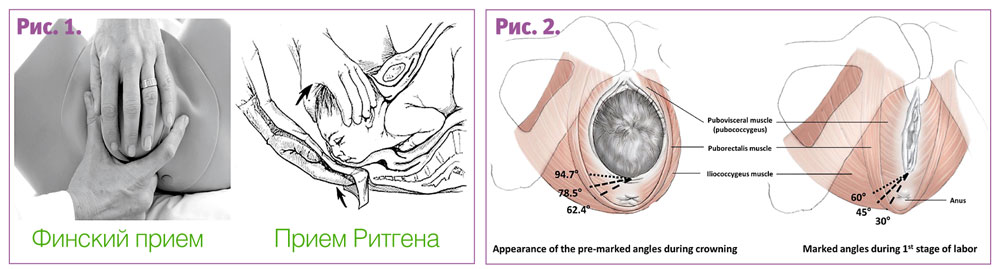
Защита промежности
Один из самых обсуждаемых вопросов профилактики АТП – необходимость защищать промежность роженицы при рождении головки плода. Защита промежности является рутинным приемом оказания помощи у женщин, рожающих в положении на спине. Однако в последние годы с появлением концепции свободного выбора позиции для рождения ребенка закономерно возникла тактика «руки прочь» (hands-off), неизбежная в тех случаях, когда выбранная женщиной позиция делает защиту промежности технически невыполнимой.
Сторонники защиты промежности утверждают, что давление рукою на промежность защищает хрупкие ткани тазового дна от травмы, а давление рукою на головку плода способствует ее прорезыванию наименьшим диаметром, что в совокупности приводит к уменьшению частоты разрывов промежности.
Критики настаивают на естественном продвижении головки по родовому каналу с наименьшим сопротивлением, позволяя, таким образом, головке прорезываться наименьшим своим диаметром. Давление, оказываемое на головку, может нарушать ее естественную ориентацию и направлять ее в сторону промежности, увеличивая риск АТП и АТАС.
Систематический обзор 8 рандомизированных исследований (всего 11651 женщина) библиотеки Кокрана (Aasheim V. с соавт., 2011 г.) изучал влияние различных «перинеальных техник» во втором периоде родов на частоту травм промежности. Было установлено, что тактика «руки прочь» в сравнении с защитой промежности снижала частоту эпизиотомии на 31% (ОР 0,69; 95% ДИ 0,50–0,96). Однако риск разрывов промежности 3–4 ст. в указанных группах достоверно не отличался (ОР 0,73; 95% ДИ 0,21–2,56). Не было также разницы в частоте интактной промежности (ОР 1,03; 95% ДИ 0,95–1,12).
Следует подчеркнуть, что приведенные данные не дают оснований позиционировать технику «руки прочь» как имеющую преимущества. Более низкая частота эпизиотомии в группе без защиты промежности может быть связана с невозможностью выполнить разрез в том положении, которое выбрала женщина. Кроме того, сама техника «руки прочь» подразумевает «ничегонеделание» по отношению к промежности и может быть названа как техника «будь что будет», или техника «Let it be», а также техника «мечта интерна», потирающего руки в ожидании чего-нибудь пошить.
В последние годы на страницах медицинской периодики активно обсуждается так называемый «финский прием» – специфическая техника защиты промежности, пришедшая из скандинавских стран. Первая публикация появилась в 1998 году (Pirhonen J. с соавт.). Авторы сравнили частоту АТАС в двух клиниках – Мальмё (Швеция) и Турку (Финляндия). Частота АТАС составляла 2,69% и 0,36%. Проанализировав популяционные данные и факторы риска у пациенток с АТАС, авторы не нашли достоверной разницы между двумя клиниками, за исключением более высокой частоты оперативных вагинальных родов в Турку. Даже несмотря на это, риск АТАС в Турку был в 13 раз ниже, чем в Мальмё. Единственное отличие между группами заключалась в технике проведения защиты промежности.
«Финский прием»
- Скорость прорезывания головки контролируется путем оказания давления на затылок плода одной рукой.
- Одновременно с этим, большой и указательный палец другой руки используют для поддержки промежности, в то время как согнутый средний палец нащупывает подбородок плода через мягкие ткани в промежутке между анусом и копчиком.
- Когда подбородок плода оказывается хорошо ощутим (захвачен пальцем), женщине предлагают прекратить тужиться и начать быстро дышать. В это время акушер медленно помогает головке плода пройти через вагинальный интроитус, оказывая умеренное давление на подбородок ребенка.
- Когда большая часть головки родилась, промежность перемещают под подбородок ребенка.
На сегодняшний день опубликовано 7 работ, посвященных финскому приему, все они выполнены в скандинавских странах (Финляндия, Норвегия и Дания) и все единодушно признают данный прием эффективным в снижении частоты АТАС. Обзор этих публикаций вышел в сентябре 2015 года (Poulsen M., с соавт.).
Разбирая саму методику финского приема, видно, что одним из ключевых моментов является захват подбородка плода через ткани промежности согнутым средним пальцем (Рис. 1).
Фактически финский прием является модификацией приема Ритгена (1855 г.) В оригинале Прием Ритгена выполняется вне схватки. Два пальца правой руки (покрытые пеленкой) помещают между анусом и копчиком и оказывают умеренное давление через мягкие ткани на лоб плода в направлении верх и кпереди, поддерживая затылок плода прижатым к нижнему краю симфиза. Левой рукой контролируют продвижение головки. Впервые данный прием появился в учебнике по акушерству Williams, 1-е издание в 1903 году. В последующих изданиях, начиная с 15-го, описывают уже не оригинальный, а модифицированный прием, когда давление оказывается во время схватки, а не вне ее, и не на лоб, а на подбородок плода, как показано на рисунке.
Цель давления на подбородок плода в приеме Ритгена, а также в финском приеме – способствовать разгибанию головки и ее прохождению через интроитус наименьшим диаметром, уменьшая тем самым риск АТП и АТАС.
На сегодняшний день в Норвегии финский прием используется примерно в половине акушерских клиник. Оказалось, что в период с 1960 по 2004 год частота АТАС в Норвегии выросла с 1 до 4,3%, что и побудило специалистов Национального Комитета Здоровья разработать государственную программу по уменьшению частоты АТАС.
Одним из компонентов программы является внедрение пакета акушерской помощи, включающего 4 элемента:
1) налаженную коммуникацию между акушером и роженицей;
2) финский прием;
3) использование для рождения ребенка позиций, которые дают возможность визуальной оценки промежности на последних минутах родов; и
4) медиолатеральную эпизиотомию по показаниям.
Данный пакет помощи внедрялся посредством 2–3-дневных тренингов непосредственно на рабочих местах, с последующими контрольными визитами. Тренинги проводились по единой программе, по нескольку раз в каждом лечебном учреждении, до тех пор, пока не был обучен весь персонал (врачи и акушерки). Кроме указанных выше пунктов, программа обучения включала вопросы диагностики АТАС сразу после родов, технику проведения медиолатеральной эпизиотомии, а также использование финского маневра при оперативных вагинальных родах (акушерские щипцы, вакуум-экстракция).
По данным Hals с соавт. (2010 г.), внедрение данного пакета помощи в 4 учреждениях родовспоможения привело к снижению частоты АТАС с 4–5% до 1–2%. Данное снижение было достоверным как для спонтанных, так и для инструментальных вагинальных родов и было наибольшим для АТАС 4 степени (-63,5%) и 3-й степени (47,5%).
Следует признать, что финский прием активно критикуют «не скандинавы», взывая к доказательной медицине и указывая на предвзятость авторов, не самый высокий уровень достоверности результатов (2с-4), отсутствие рандомизированных исследований, посвященных данному приему и т. д. Однако нельзя не отметить, что данный прием вызывает большой интерес у практиков и ученых, поэтому новые исследования следует ожидать в недалеком будущем.
Проведение эпизиотомии
Эпизиотомия традиционно используется для защиты промежности от неконтролированного разрыва. Показания к рассечению тканей промежности, а также оптимальная частота вмешательства на уровне лечебного учреждения являются предметом дискуссий и исследований последних лет.
Систематический обзор библиотеки Кокрана (Carroli G, 2009 г.) показал, что в сравнении с рутинным использованием ограниченное применение эпизиотомии сопровождается меньшей частотой тяжелой перинеальной травмы, уменьшает потребность в ушивании и снижает частоту проблем с заживлением раны. На основании этих данных клинические руководства профессиональных ассоциаций рекомендуют ограничивать использование эпизиотомии и не применять его как рутинное средство профилактики тяжелых разрывов.
Известно, что в некоторых странах (Аргентина, Тайвань) почти 100% первородящих подвергаются рассечению промежности. Злоупотребляют эпизиотомией и некоторые высокоразвитые страны: США (до 60%), страны центральной и западной Европы (до 30%).
Кроме того, результаты целого ряда исследований свидетельствуют о том, что медиальный разрез (перинеотомия) в сравнении с медиолатеральным (эпизиотомия) достоверно увеличивает риск АТАС (12 и 2% соответственно). Поэтому при необходимости рассечения промежности предпочтение следует отдавать медиолатеральному разрезу.
Однако не все эпизиотомии одинаковы. Угол разреза имеет принципиальное и первостепенное значение. Консенсусная техника проведения эпизиотомии подразумевает рассечение от задней спайки под углом 40–60° от средней линии (рис. 2).
При этом необходимо обязательно учитывать следующие очень важные моменты.
Во-первых, если в первом периоде родов нанести на промежность линии, соответствующие 30°, 40° и 60°, то при прорезывании головки указанные линии сместятся примерно на 25–30° латерально. Во-вторых, при прорезывании головки анус зияет и границы сфинктера также смещаются латерально. В этих условиях разрез под углом 40-45° пройдет в непосредственной и опасной близости от анального сфинктера.
Ирландские авторы (Eogan с коллегами) еще в 2006 год показали, что чем меньше угол эпизиотомии на момент ее ушивания, тем выше риск АТАС. Так, угол в 15–24° сопровождается частотой АТАС 9,7%, а угол ³45 – 0,5%.
В 2011 году Kalis V. с соавторами показали, что угол разреза 60° при прорезывании головки становится 45° при ушивании.
В 2012 году группе авторов из Норвегии (Stedenfeldt M. и другие) удалось составить самый детальный на сегодняшний день «портрет» эпизиотомии, которая сопровождается низким риском АТАС.
Авторы подсчитали, что риск АТАС снижается на 70% (ОР 0,30; 95% ДИ 0,14–0,66) на каждые 5,5 мм увеличения глубины эпизиотомии (линия b на рис. 3), снижается на 56% (ОР 0,44; 95% ДИ 0,23–0,86) на каждые 4,5 мм увеличения расстояния от средней линии до точки разреза (линия d на рис. 3), снижается на 75% (ОР 0,25; 95% ДИ 0,10–0,61) на каждые 5,5 мм увеличения длины эпизиотомии (линия е на рис. 3). Кроме того, риск АТАС увеличивается, если угол разреза (на рис. 3 – a) <15 или >60° от средней линии.
Авторы сделали вывод, что эпизиотомия глубиной больше 16 мм, длиной больше 17 мм, с точкой разреза >9 мм латеральнее от средней линии, под углом 30–60° (после ушивания) ассоциируется с достоверно более низким риском АТАС. 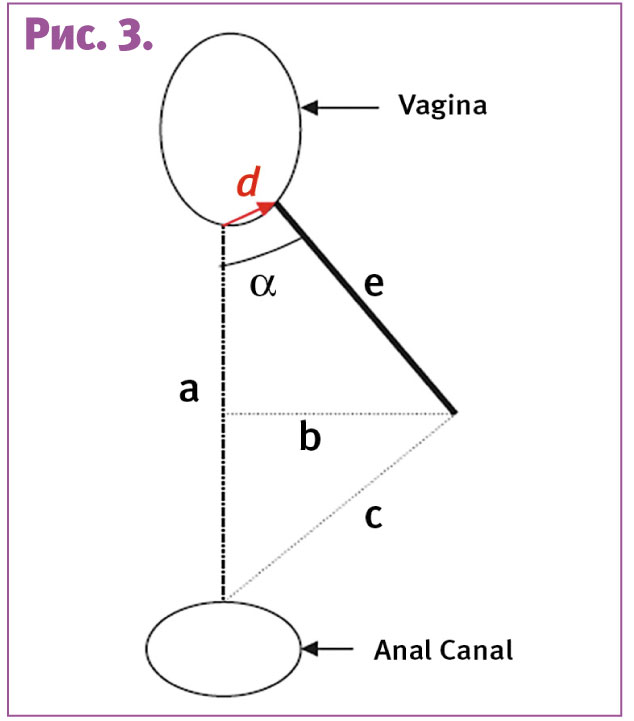
Выводы
В заключение хотелось бы привести цитату из книги Нестора Амбодика «Искусство повивания или наука о бабичьем деле» 1786 года издания1. Читая эти строки, не только наслаждаешься слогом и стилистикой тех времен, но и удивляешься: насколько написанное 200 с лишним лет назад похоже на то, что сегодня встречаешь на страницах самых современных научных публикаций, клинических руководств и учебников.
«Разрыв внешних мягких детородных частей женских нередко встречается во время родов: а особливо самое начало рукава матки, и промежность между детородными частями и задним проходом разрываются так, что иногда такой разрыв онаго места простирается даже до круговой сожимающей заднюю кишку мышцы: а иногда и самая та мышца, и начало заднего прохода раздираются; от чего рождается большое отверстие или великая расщелина, от верхних губ спайки до самого заднего прохода продолжающаяся.
Причины такового разрыва могут быть сии: 1) чрезмерная величина детской головки; 2) кости головного черепа торчащие, когда дитя давно умерло; 3) упругость и негибкость детородных частей, особливо у пожилых жен, кои будучи в летах еще в первый раз очреватели; 4) нерадение бабки и небрежение о том, чтобы во время действия переймов рукою поддерживать промежность, между детородными частями и задним проходом обретающуюся; 5) неискусное рукоиспытание, т. е. когда акушер или бабка рукою или орудиями вынимали дитя из утробы не таким образом, как надлежало….»
Таким образом, акушерская травма промежности была, и будет оставаться актуальной проблемой, пока существует человечество. Даже сегодня многие аспекты ее остаются неизученными.


коментарів