Чи може інфекційний мононуклеоз викликати якісь ускладнення?
Інфекційний мононуклеоз у більшості випадків минає протягом декількох тижнів, але іноді можливі загострення з різноманітними ускладненнями. Список ускладнень можна знайти за адресою www.cdc.gov/epstein-barr/hcp.html. Неврологічні розлади можуть виникати у від 1 до 5% хворих. До них належать енцефаліт, менінгоенцефаліт, судоми, неврит зорового нерва, раптова нейросенсорна приглухуватість, ідіопатичний параліч обличчя, синдром Гійєна–Барре та ін. [w73].
Найбільш частими є гематологічні ускладнення, зокрема гемолітична анемія (3%) і тромбоцитопенія (25–50%), [w72] рідше – апластична анемія, панцитопенія та агранулоцитоз. До інших рідких гострих ускладнень належить міокардит, перикардит, панкреатит [w74], інтерстиціальна пневмонія, рабдоміоліз та психологічні ускладнення (синдром «Аліса в країні чудес»). Зв‘язок інфекційного мононуклеозу з багатьма з цих ускладнень ґрунтується на даних багатьох випадків, докази причинно-наслідкового в багатьох випадках не є переконливими. [w72]
NICE CKS «Glandular fever (infectious mononucleosis)»:
Яким є прогноз?
У більшості людей хвороба є самовиліковною та триває 2–3 тижні [Johannsen and Kaye, 2009]:
- Дискомфорт та больові відчуття в горлі, зазвичай, досить виражені протягом 3–5 днів, а потім поступово минають протягом наступних 7–10 днів.
- Більшість симптомів, як правило, минають через 2–4 тижні, однак 20% людей мають постійний біль у горлі і через 4 тижні [Lennon et al, 2015].
- Втома є звичним станом і, як правило, триває кілька тижнів [White та інші, 1998].
- Меншість людей (до 10%) зазнають стійкої втоми, яка може тривати кілька місяців [Rogers, 2012]. Більшість людей з постійною втомлюваністю відновлюються протягом 2 років [White et al, 1998].
- Інфекція вірусу Епштейна-Барр (ЕБВ) призводить до стану латентного носія життєвого циклу (вірус залишається в організмі протягом усього життя). Періодична реактивація призводить до періодичного безсимптомного проникнення частинок ЕБВ у слину протягом усього життя носіїв. [CDC, 2006].
Коли варто підозрювати залозисту лихоманку?
Потрібно підозрювати залозисту лихоманку, якщо у людини є:
- лихоманка (присутня в 90% людей).
- лімфаденопатія (до 100%) – як правило, задня шийна лімфаденопатія. Також можуть бути збільшені передні шийні, підщелепні, підпотиличні, завушні, пахвові та пахові лімфовузли. Лімфатичні вузли дещо напружені та рухливі при пальпації.
- біль у горлі (до 90%), який зазвичай є сильним і може бути спричиненим:
- збільшенням мигладликів в ромірах (до 91%). Мигдалики можуть досягати середньої лінії.
- на поверхні мигдаликів зазвичай є «вибілений» ексудат.
- петехії на піднебінні (до 60%) – петехії діаметром до 1–2 мм, розміщені групами, залишаються протягом 3–4 днів.
- Також варто запідозрити залозисту лихоманку у людини з болем в горлі, що не минає або посилюється у наступні кілька днів.
- Залозисту лихоманку важко відрізнити від інших причин болю в горлі (особливо при стрептококовому тонзиліті).
Інші клінічні прояви, які допоможуть встановити діагноз ЗЛ:
- Продромальні симптоми (як правило, тривають кілька днів), такі як загальне нездужання, втома, міалгія, озноб, пітливість, анорексія та ретрорбітальний головний біль.
- Спленомегалія (до 50%). Селезінка досягає максимального розміру на початку другого тижня хвороби і повертається до нормальних розмірів протягом 7–10 днів.
- Гепатомегалія (7%), частіше відмічається певна напруженість при пальпації в правому підребер’ї.
- Неспецифічна висипка (у 5%), яка може бути макулярною, петехіальною, уртикарною, мультиформною еритемою, або макулопапульозною висипкою, яка з'являється після лікування амоксициліном.
- Жовтяниця (6–8%).
У людей старше 40 років залозиста лихоманка зустрічається рідко і може мати нетипові прояви:
- Без болю в горлі та лімфаденопатії у більш ніж 50% людей.
- З незрозумілою лихоманкою тривалістю понад 2 тижні.
- З жовтяницею (близько 20% людей похилого віку).
У дітей (до 3-х років) інфікування вірусом Епштейна-Барр (EBV), як правило, перебігає безсимптомно, або симптоми не відрізняються від інших дитячих вірусних захворювань.
CDC «Epstein-Barr Virus and Infectious Mononucleosis»:
Симптоми ІМ:
Типові симптоми ІМ звичайно з’являються через 4–6 тижнів після інфікування ЕБВ. Симптоми можуть розвиватись повільно і не з’являтись всі одночасно.
Ці симптоми включають:
- сильну втому;
- лихоманку;
- біль у горлі;
- головний та тілесний біль;
- збільшення лімфатичних вузлів на шиї та під пахвами;
- збільшення печінки та/або селезінки;
- висип.
Збільшені печінка та селезінка є менш поширеними симптомами. У деяких людей печінка та/ або селезінка залишаються збільшеними коли вже закінчується втомлюваність.
Більшість людей почуваються краще через 2–4 тижні. Однак, деякі люди можуть відчувати втому ще кілька тижнів. Іноді симптоми ІМ можуть тривати 6 місяців або довше.
NICE CKS «Glandular fever (infectious mononucleosis)»:
Основи для рекомендацій:
Клінічні особливості
- Інформація про клінічні особливості залозистої лихоманки базується на експертній думці в гайдлайнах про вірус Епштейн-Барр [Isaacs and Jones, 2003; Johannsen and Kaye; Merck, 2013] і на думці експерта в оглядовій статті, опублікованій у British Medical Journal (BMJ)
Інфекційний мононуклеоз [Lennon et al., 2015].
Прояви у дорослих старше 40 років
- Інформація про клінічні особливості залозистої лихоманки у дорослих віком старше 40 років ґрунтується на думках експертів у наступних оглядах [Аксельрод та Фінстон, 1990; Auwaerter, 1999; Godshall і Kirchner, 2000 та підручник Epstein-Barr [Johannsen and Kaye, 2009].
Прояви у дітей
- Інформація про клінічні особливості залозистої лихоманки у дітей ґрунтується на експертному висновку в статті вірусу Епштейна-Барр та інфекційного мононуклеозу, опубліковані Центрами контролю і профілактики захворювань [CDC, 2006].
Діагностичні процедури
Як слід обстежувати людину з підозрою на залозисту лихоманку?
Щоб підтвердити діагноз залозистої лихоманки:
- У дітей старше 12 років та у імунокомпетентних дорослих:
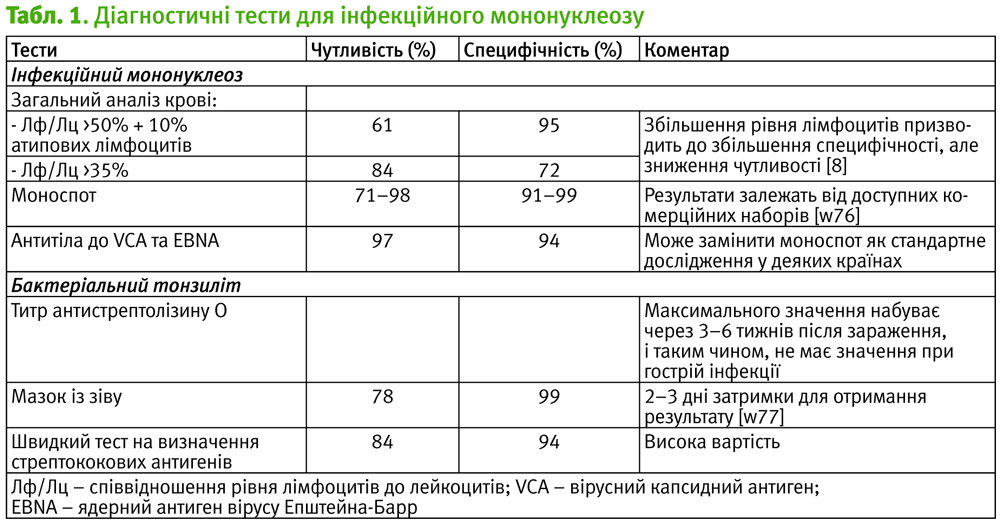
- Необхідно виконати розгорнутий загальний аналіз крові з лейкоцитарною формулою та тестом Monospot (на гетерофільні антитіла) протягом другого тижня хвороби.
- При інфекційному мононуклеозі в розгорнутому аналізі крові відмічається більш ніж 20% атипових або «реактивних» лімфоцитів або більше 10% атипових лімфоцитів, а кількість лімфоцитів складає більше 50% загального числа білих кров’яних тілець.
- Якщо тест Monospot негативний, клінічно показано повторити даний тест через 7 днів, або якщо потрібна швидка діагностика (наприклад, необхідно термінове повернення до активних видів спорту), дослідити кров серологічно на вірус Епштейна-Барр.
Коментар робочої групи: В Україні є звичайною практикою хворих будь-якого віку з підозрою на інфекційний мононуклеоз обстежувати з використанням серологічного аналізу крові, а саме методу ІФА. Починаючи з 7 дня хвороби – обстеження на наявність IgM до ЕБВ(VCA). При незрозумілій клінічний ситуації паралельно можна зробити аналіз на IgG до ЕБВ (EA) – ранній антиген, IgG до ЕБВ (VCA) – капсидний антиген та IgG до EBNA – ядерний або пізній антиген.
СDC пропонує наступну трактовку цих показників:
- Сприйнятливість до інфекції:
- пацієнт вважається сприйнятливим до ЕБВ-інфекції, якщо він не має антитіл VCA.
- Первинна інфекція:
- пацієнт має IgM VCA до ЕБВ та не має EBNA;
- пацієнт має високий або такий, що підвищується рівень IgG VCA до ЕБВ та не має EBNA після як мінімум 4 тижнів захворювання.
- Інфекція, що була перенесена (past infection):
- пацієнт має і VCA IgG, і EBNA протягом тривалого часу;
- метод парних сироваток для діагностики ЕБВ інфекції не використовується, так як титр антитіл наростає дуже повільно;
- метод ПЛР, особливо у слині, малоінформативний.
NICE CKS «Glandular fever (infectious mononucleosis)»:
У дітей до 12 років та у людей зі зниженим імунітетом, будь-якого віку:
- Розглянути можливсіть проведення серологічного аналізу крові на наявність антитіл до вірусу Епштейна-Барр після, щонайменше, 7 днів від початку захворювання.
- Якщо у людей зі зниженим імунітетом або вагітних два тестування Monospot є негативними, варто розглянути питання про тестування на цитомегаловірус та токсоплазмоз. Також варто розглянути тестування на ВІЛ-інфекцію у людей, котрі відносяться до групи ризику.
Звернути увагу на функціональний стан печінки (ПП).
- Як правило, аспартатамінотрансфераза (АСТ) та аланінамінотрансфераза (АЛТ) підвищуються до 2–3 разів вище верхньої межі норми.
Основи для рекомендацій:
Ці рекомендації базуються на експертній думці в підручниках про вірус Епштейна-Барр [Pagana and Pagana, 2002; Johannsen and Kaye, 2009], оповідний огляд [Ebell, 2004], також стаття щодо патогістологічних змін [Smellie et al, 2007].
Розгорнутий загальний аналіз крові з лейкоцитарною формулою:
- Класичний лімфоцитоз і максимальні показники протягом другого або третього тижня хвороби [Pagana and Pagana, 2002].
Тестування Monospot (на гетерофільні антитіла)
- Гетерофільні антитіла присутні у 90% людей старше 12 р., які страждають на залозисту лихоманку [Johannsen and Kaye, 2009]. Титри антитіл швидко зменшуються після четвертого тижня хвороби [CDC, 2006].
* Аналіз крові необхідно виконувати на другий або третій тиждень хвороби, оскільки:
- У більшості дорослих буде позитивним тест на гетерофільні антитіла через 2–5 тижнів після появи перших симптомів залозистої лихоманки [Godshall and Kirchner, 2000]. Часто виявляються хибнонегативні результати, якщо забір виконано раніше. Хибнонегативні показники можуть бути у 25% на 1 тижні захворювання, зменшуючись приблизно до 5% на третьому тижні [Ebell, 2004; Smellie et al., 2007]. Повторне тестування рекомендується при підозрі на наявність захворювання, не зважаючи на перший негативний результат тесту [Smellie et al.].
- Також відомо, що рівень хибнонегативних результатів вищий у дітей до 12 років, а також у людей зі зниженим імунітетом, у яких будь-які імунологічні тестування вважаються потенційно недостовірними [Ebell, 2004; Smellie et al., 2007].
Серологічне дослідження на вірус Епштейна-Барр
- Визначення вірус-специфічних антитіл до вірусного капсидного антигену Епштейна-Барр рідко є необхідними, але можуть бути корисними для людей, які є гетерофільно негативними, у дітей віком до 12 років та у людей зі зниженим імунітетом [Smellie et al., 2007]. Антитілами до вірусного капсидного антигену є IgM або IgG. Вони з'являються через 7 днів після початку захворювання, але антитіла IgG зберігаються протягом усього життя, тоді як антитіла IgM зникають через 3 місяці (Pagana and Pagana, 2002].
Тестування на цитомегаловірус, токсоплазмоз та ВІЛ
- Оскільки цитомегаловірус та токсоплазмоз, як правило, є інфекціями, що самостійно минають, експертний висновок в даному огляді полягає в тому, що лише людям з ослабленим імунітетом або вагітним жінкам слід проходити тестування на дані інфекції при наявності двох негативних моноспот-тестів. Тестування на ВІЛ може бути доцільним для людей, які знаходяться в групі ризику, оскільки первинна ВІЛ-інфекція може розпочинатись з проявів залозистої лихоманки [Smellie et al., 2007].
Функція печінки (ПП)
- Експертна думка полягає у тому, що ПП є додатковим методом діагностики залозистої лихоманки, який відображає роботу печінки. Якщо присутня дисфункція печінки, то зазвичай вона розвивається на початку захворювання і нормалізується через 20 днів [Johannsen and Kaye, 2009; Lennon et al.,].
Infectious mononucleous.
Paul Lennon, Michael Crotty, John E Fenton:
Інфекційний мононуклеоз може бути встановленим лише у 1% пацієнтів, які звертаються до свого лікаря з болем в горлі [w21]. При інфекційному мононуклеозі можуть спостерігатися неспецифічні продромальні симптоми, такі як лихоманка, озноб та загальна слабкість. Ці симптоми також можуть виникати у випадках вірусного фарингіту, зазвичай викликаного риновірусом, аденовірусом та коронавірусом. Оскільки ці віруси, як правило, викликають симптоми застуди [w21], варто підозрювати інфекційний мононуклеоз у всіх випадках звернення пацієнтів зі скаргами на лихоманку, фарингіт та шийну лімфаденопатію (класична тріада) [w22]. Лімфаденопатія може бути вираженою як і в проекції передніх, так і задніх трикутників шиї, що відрізняє інфекційний мононуклеоз від бактеріального тонзиліту (де лімфаденопатія зазвичай обмежується верхньою передньою шийною зоною). Ці ознаки були виявлені у 98% пацієнтів з діагнозом інфекційного мононуклеозу [6]. Інші загальні фізикальні ознаки, які включають петехії на піднебінні (25–50%), спленомегалію (8%) [w15], гепатомегалію (7%) та жовтяницю (6–8%) [w23], з транзиторним порушенням функцій печінки (особливо аспартат амінотрансферази та аланін-амінотрансферази, що повертаються до норми через 20 днів), спостерігаються у 80–90% хворих[7]. Цікаво, що «висвітлений» ексудат на мигдалинах також може допомогти відрізнити інфекційний мононуклеоз від більш забарвленого ексудату при бактеріальному тонзиліті, а еритема при вірусному фарингіті зазвичай взагалі позбавлена ексудату.
В умовах надання первинної медичної допомоги, клінічно встановленого діагнозу може бути достатньо для адекватного ведення пацієнта. Однак, слід встановити остаточний діагноз, використовуючи критерії Hoagland, які стверджують, що у пацієнтів із клінічною підозрою на інфекційний мононуклеоз та принаймні 50% лімфоцитозу (10% атипових лімфоцитів) діагноз повинен бути підтверджений тестом на гетерофільні антитіла (моноспот [6]. Показано, що лімфоцитоз низького рівня [w24, w25] дає більшу частоту помилково-негативних результатів [8, w26, w27]. Гетерофільний тест також може бути помилково негативним у 25% дорослих протягом першого тижня від появи симптомів [1, 6].
Не завжди необхідно діагностувати причину інфекційного мононуклеозу, але існують специфічні тести на антитіла. Прийнято вважати, що пацієнти мають первинну інфекцію Епштейна-Барр при наявності антивірусного капсидного антигену IgM, але за відсутності антитіл до ядерного антигену вірусу Епштейна-Барр, що свідчить про попереднього перенесену інфекцію. Рівні антивірусного капсидного антигену IgG також збільшуються у гострій фазі і зберігаються протягом усього життя пацієнта, тоді як антивірусний капсидний антиген IgM зникає через 4–6 тижнів. Наявність антивірусного капсидного антигену IgG та ядерного антигену вірусу Епштейна-Барр свідчать про перенесення захворювання в минулому. [9]
CDC «Epstein-Barr Virus and Infectious Mononucleosis»:
Медичні працівники зазвичай діагностують ІМ, спираючись на симптоми.
Лабораторні тести найчастіше не потрібні для діагностики ІМ. Однак, специфічні лабораторні тести можуть знадобитись для ідентифікації випадків захворювання у людей, які не мають типової картини ІМ.
В аналізі крові у пацієнтів, які мають ІМ, спричинений ЕБВ, можна побачити:
- більше лімфоцитів, ніж в нормі;
- атипові лімфоцити;
- менше, ніж в нормі, нейтрофілів або тромбоцитів;
- порушення показників печінкової функції.
Швидкий тест на мононуклеоз. Також відомий як тест Моноспот (загальноприйнята, не комерційна назва), тест на гетерофільні антитіла. Навіщо робити тест? Для виявлення та допомоги в діагностуванні ІМ. Коли робити тест? Коли пацієнт, частіше підліток, має симптоми ІМ, що включають лихоманку, біль у горлі, збільшення лімфовузлів та втомлюваність. Необхідний зразок? Зразок крові з пальця або з вени. Чи потрібна спеціальна підготовка? Ні.
NICE CKS «Glandular fever (infectious mononucleosis)»:
Диференціальний діагноз
Що ще треба мати на увазі?
Диференціальний діагноз залозистої лихоманки включає:
Інші причини болю в горлі, особливо стрептококовий тонзиліт – див. тему CKS щодо болю горлі (/sorethroatacute). При стрептококовому тонзиліті:
- Лімфаденопатія: як правило, передньошийної та підщелепної локалізації («поперечна» шийна лімфаденопатія найчастіше зустрічається при залозистій лихоманці).
- Спленомегалія або гепатомегалія не є типовим проявом у дорослих.
- Втома, зазвичай, менш виражена.
Інші причини лімфаденопатії:
- Болісна – місцева інфекція або запалення.
- Безболісна прогресуюча – лімфома або метастатична солідна пухлина.
- Лейкемія (рідко дебютує лімфаденопатією). Якщо є підозра на лейкемію, негайно перевірте розгорнутий загальний аналіз крові з лейкоцитарною формулою.
Інші вірусні інфекції, які клінічно мають прояви залозистої лихоманки з атиповим лімфоцитозом:
- Первинна інфекція цитомегаловірусу – може зустрічатися при спленомегалії, гепатомегалії та негативному тесті моноспот. Біль у горлі і лімфаденопатія зустрічаються рідко.
- Гострий токсоплазмоз – помірний лімфоцитоз, але може бути гепатомегалія або спленомегалія.
- Гострий вірусний гепатит – може бути причиною появи загальної слабкості, підвищення температури тіла, лімфаденопатії та атипового лімфоцитозу. Зазвичай лімфоцити складають менше 10% загального числа білого паростка, а функції печінки (ПП) помітно підвищені.
- Первинна ВІЛ-інфекція – може супроводжуватись наявністю фарингіту, гіпертермії та лімфаденопатії, висипу, діареї, втрати ваги, нудоти та блювання.
- Краснуха – рідко протікає з лихоманкою, лімфаденопатією та атиповим лімфоцитозом.
- Розеола (первинна інфекція вірусу герпесу людини-6) – зазвичай, перебіг помірної тяжкості з незначним атиповим лімфоцитозом.
Паротит – як правило, проявляється запаленням привушних слинних залоз з наявністю нестабільної температури і загальної слабкості.
Ведення пацієнта
Надайте наступну інформацію та поради:
Порадьте використання парацетамолу або ібупрофену для полегшення симптомів болю та лихоманки.
Повідомте очікуваний термін перебігу захворювання та переконайте людину, що симптоми зазвичай тривають 2–3 тижні. Втома є достатньо поширеним станом і часто залишається до самого кінця захворювання.
Додаткові поради:
- Відстрочення виходу на роботу чи до школи не є необхідним.
- Повернутися до звичайної фізичної активності якомога швидше. Якщо пацієнти відчувають втому, вони повинні адаптувати свою діяльність. Постільний режим не є необхідним.
- Обмежити розповсюдження захворювання, уникаючи поцілунків та спільного користування посудом, а також ретельно очистити всі предмети, які могли б бути забруднені слиною.
- Варто уникати контактних та активних видів спорту або підйому важких предметів протягом першого місяця від початку хвороби (щоб зменшити ризик можливості розриву селезінки).
- Порадити звертатись за терміновою медичною допомогою, якщо у пацієнтів:
- Розвивається стридор або затруднення дихання.
- Виникають труднощі з ковтанням рідини або з’являються ознаки дегідратації, наприклад, зменшення об’єму сечі.
- Відчуття постійного загального нездужання.
- З’являється біль у животі (може означати розрив селезінки).
Основи для рекомендацій
Поради та інформація
Рекомендації щодо призначення анальгетиків та жарознижувальних засобів базуються на експертній думці у статті клінічного огляду, опублікованому в British Medical Journal (BMJ), Infectious mononucleosis [Lennon et al, 2015].
- Історія
Інформація про очікуваний перебіг захворювання базується на експертній думці в підручнику Вірус Епштейна-Барр [Johannsen and Kaye, 2009].
- Поради щодо способу життя:
Рекомендація про те, що відстрочення виходу на роботу чи до школи не є необхідним, ґрунтується на думці експерта в документі «Здоров'я в Англії» (ЗВА) «Керівництво з контролю над інфекціями в школах та інших установах по догляду за дітьми» [PHE, 2014].
Рекомендації щодо рівня активності грунтуються на обмежених доказах невеликого рандомізованого контрольованого дослідження (РКД) у 69 випадках підтвердженої залозистої лихоманки, яке показало, що дозована помірна фізична активність може допомогти запобігти розвитку хронічної втоми. Анкетування через 6 місяців, показало, що у групі, яка виконувала дозовану помірну фізичну активність, було менше випадків виникнення втоми [Candy et al., 2004].
Рекомендація щодо обмеження розповсюдження захворювання, уникаючи поцілунків та спільного користування посудом, базується на експертній думці щодо Епштейна-Барр та інфекційного мононуклеозу, опубліковано Центром контролю та профілактики захворювань [CDC, 2006].
Рекомендація щодо терміну відновлення спортивної діяльності /підйому важких предметів, базується на рекомендаціях в підручнику Epstein-Barr [Johannsen and Kaye, 2009] та описових оглядах [Ebell, 2004; Putukian et al., 2008].
Частота розриву селезінки є найвищою на другому та третьому тижні хвороби [Putukian et al, 2008); Johannsen and Kaye, 2009], хоча в деяких випадках розрив відбувався до 7 тижнів після початку захворювання [Putukian et al, 2008].
Немає конкретних вказівок щодо безпечного відновлення спортивної діяльності без ризику розриву селезінки. Термін 4 тижнів визначається «обережним» періодом та рекомендується фахівцями в оглядах [Burroughs, 2000 #; Ebell, 2004].
Коли звертатись за терміновою медичною консультацією:
Рекомендації про звернення за терміновою медичною допомогою, при виникненні проблем з диханням або ковтанням, екстраполюються з експертного висновку в керівництві Scottish Intercollegiate Guidelines Network (SIGN). Ведення болю в горлі та показання для тонзилектомії [SIGN, 2010] – Рекомендації про звернення до екстреної медичної допомоги при поганому самопочутті людини виходять з того, що CKS вважає гарною клінічною практикою.
- Рекомендація про звернення за терміновою медичною допомогою у випадку розвитку гострого болю у животі базується на рекомендаціях в підручнику «Вірус Епштейна-Барр» [Johannsen and Kaye, 2009].
CDC «Epstein-Barr Virus and Infectious Mononucleosis»:
Профілактика та лікування ІМ:
Немає вакцини проти ІМ. Ви можете захистити себе, не цілуючись з особами, що мають ІМ, а також не користуючись їхніми особистими речами, зубними щітками, та не вживаючи разом з ними їжу та напої з одного посуду.
Можна полегшити симптоми ІМ, якщо: пити рідину, щоб запобігти дегідратації; багато відпочивати; мати безрецептурні препарати від болю та лихоманки.
Якщо ви маєте ІМ, ви не повинні вживати ампіцилін або амоксіцилін. У залежності від серйозності симптомів лікарі мають рекомендувати симптоматичне лікування.
У зв’язку з тим, що селезінка при ІМ може бути збільшена, треба уникати контактних видів спорту до повного відновлення. Участь у контактних видах спорту може призвести до розриву селезінки.
Infectious Mononucleosis. Paul Lennon, Michael Crotty, John E Fenton:
Як лікувати?
Інфекційний мононуклеоз, у більшості випадків, є вірусним захворюванням, таким чином основним способом лікування буде, як і при застуді, відпочинок, достатнє вживання рідини, прийом анальгетиків, а також жарознижувальних засобів. Хибне лікування ампіциліном показало виникнення тонкої макулярної висипки у 90% пацієнтів. Даний тип висипки потрібно відрізняти від уртикарної висипки, що виражена при алергічній реакції (кропив’янці). Дослідження показали, що симптоми, які виникають у пацієнтів, є більш важкими при наявності інфекційного мононуклеозу, ніж при бактеріальному тонзиліті. Застосування противірусної терапії, а саме ацикловіру, суттєво знижує швидкість поширення вірусу Епштейна-Барр по ротоглотці.] Деякі ранні клінічні випробування виявили значний позитивний ефект застосування ацикловіру у випадках інфекційного мононуклеозу, а особливо його користь у важких випадках, таких як порушення прохідності дихальних шляхів. Однак, мета-аналіз п'яти досліджень не показав жодних доказів, які б підтверджували доцільність його застосування при гострому перебігу: поліпшення відносно орофарингеальних симптомів спостерігалось у 25 з 59 пацієнтів (42,4%), які отримували ацикловір, і у 18 з 57 (31,6%) пацієнтів в контрольній групі (непарне співвідношення 1,6, 95%, ДІ 0,7–3,6, P=0,23). Інші противірусні засоби лікування, такі як валацикловір та ганцикловір, продемонстрували деякі обнадійливі результати при лікуванні важкого інфекційного мононуклеозу та його ускладнень, а також у людей з імунодефіцитом. В даний час, тривають два клінічні випробування, але рутинне застосування обох препаратів при інфекційному мононуклеозі так і не підтримується. Призначення протианаеробних антибактеріальних засобів, таких як метронідазол, було запропоновано для швидшого відновлення після інфекційного мононуклеозу, шляхом пригнічення ротової анаеробної флори, яка сприяє розвитку запального процесу. Цей висновок був зроблений на основі деяких клінічних досліджень, з урахуванням нещодавніх результатів рандомізованих контрольованих досліджень, що також продемонстрували позитивний вплив метронідазолу на важкий перебіг інфекційного мононуклеозу, за рахунок скорочення тривалості стаціонарного лікування. Ймовірно, перед використанням метронідазолу в рамках стандартного рекомендованого лікування, варто провести більше клінічних досліджень з більшим охопленням.
Чи використовуються стероїди при лікуванні інфекційного мононуклеозу?
Кілька ранніх статей підтримували застосування кортикостероїдів при лікуванні інфекційного мононуклеозу. Подальші випробування показали, що ці ефекти можуть бути недовготривалими, та, у порівнянні з контрольною групою, не виявили суттєвих відмінностей. Тому був проведений Кокранівський огляд, в якому було зроблено висновок, що існує недостатньо доказів: клінічних випробувань занадто мало і всі вони неоднорідні та низької якості, щоб рекомендувати стероїдну терапію при гарячці, спричиненій мононуклеозом. Ще один недавній Кокранівський огляд показав, що кортикостероїди збільшують вірогідність як усунення, так і посилення місцевих больових відчуттів у пацієнтів із запальним процесом у горлі; проте, цей огляд не містив публікацій щодо пацієнтів з діагнозом інфекційного мононуклеозу. Стероїдна терапія повинна розглядатися у випадках надзвичайних ситуацій, для забезпечення прохідності дихальних шляхів, щоб спростити, чи усунути потребу в інтубації або трахеотомії. Незважаючи на ці вказівки, використання кортикостероїдів залишається поширеним призначенням в рутинній практиці. У кількох статтях згадуються несприятливі ефекти застосування кортикостероїдів при інфекційному мононуклеозі, включно з випадками перитонзилярного целюліту, гострого цукрового діабету та неврологічних ускладнень.
Коли безпечно повернутися до занять спортом?
Спленомегалія, яка виявляється при ультразвуковому дослідженні, якщо не при пальпації, спостерігається майже у всіх випадках інфекційного мононуклеозу, у зв’язку з чим завжди є певний ризик виникнення розриву селезінки. [w54] Значна кількість людей віком від 15 до 21 років щороку хворіють на інфекційний мононуклеоз [w16] і багато хто з цієї популяції залучений до активних видів спорту. [w55] Активні або контактні види спорту (наприклад, футбол, гімнастика, регбі, хокей, лакросс, боротьба, дайвінг та баскетбол) або заняття, пов'язані з підвищенням внутрішньочеревного тиску, наприклад, важка атлетика, можуть призвести до збільшення ризику серед спортсменів. [w56] Хоча рекомендації щодо того, коли повертатися до спорту, варіюють від трьох [w57], чотирьох [w58], восьми і навіть до 24 тижнів [w59], але досі немає клінічних рекомендацій, специфічних для інфекційного мононуклеозу. Частота виникнення розриву селезінки становить менше 1% [w15], більша частина трапляється протягом перших трьох тижнів інфекційного мононуклеозу, хоча деякі випадки описані набагато пізніше. [w60] Випадки спонтанного розриву селезінки також були описані в літературі, тому лікарі повинні завжди звертати особливу увагу при виникненні скарг на біль у животі у пацієнта з інфекційним мононуклеозом [w61]. Нещодавно було проведено дослідження з застосуванням щотижневого ультразвукового дослідження органів черевної порожнини до зникнення ознак спленомегалії (рис. 1). Визначено середнє збільшення довжини селезінки 33,6%, причому пік збільшення в середньому припадає на 12,3 день від початку перших клінічних симптомів. У більшості випадків спленомегалія завершувалась через 4–6 тижнів, прогнозована швидкість зменшення розмірів селезінки складала приблизно 1% кожного дня після досягнення рівня пікового збільшення [17]. Подібні результати повідомлялись в іншій статті, де розміри селезінки нормалізуються через один місяць у 84% випадків [w62]. У одному з досліджень спортсменам, які хочуть повернутися до занять активним спортом протягом 3–4 тижнів, рекомендовано пройти ультразвукове дослідження для того, щоб визначити, чи розміри селезінки повернулися до норми [w62]. Систематичний огляд, опублікований у 2014 році, висував індивідуальні рекомендації для спортсменів [18]; подальші дослідження в цій галузі можуть зосередитись на визначенні об'єму селезінки, що дозволить точнішу оцінку спленомегалії та ризиків.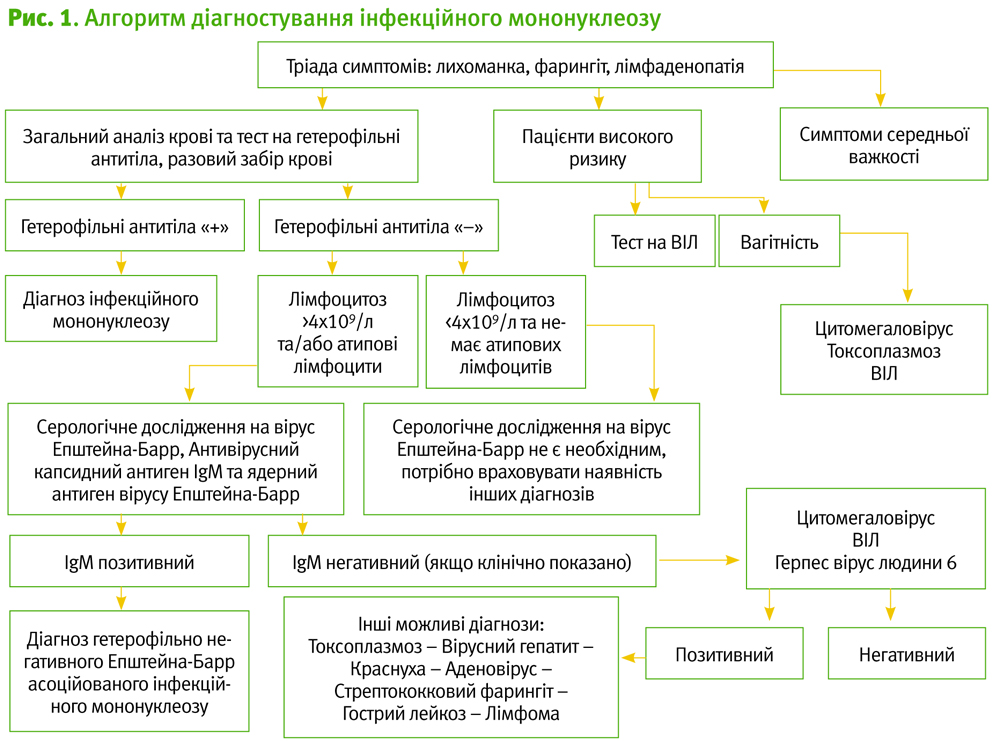
NICE CKS «Glandular fever (infectious mononucleosis)»:
Необхідно звернути увагу:
Коли я повинен організувати негайний прийом пацієнту з підозрою або підтвердженою залозистою лихоманкою?
Організуйте негайно прийом для людини з підозрою або підтвердженою залозистою лихоманкою, якщо наявний:
- Стридор.
- Дегідратація або затруднене ковтання рідин.
- Підозра на розрив селезінки.
- Підозра на потенційно серйозне ускладнення.
Основа для рекомендацій:
Ці рекомендації ґрунтуються на експертній думці керівництва Scottish Intercollegiate Guidelines Network (SIGN). Ведення болю в горлі, показання для тонзилектомії [SIGN, 2010] та підручник Epstein-Barr (інфекційний мононуклеоз, Epstein-Barr вірусозалежні злоякісні захворювання та інші захворювання) [Johannsen and Kaye, 2009].
Висновки
- Залозиста лихоманка (інфекційний мононуклеоз) – це інфекційна хвороба, спричинена вірусом Епштейна-Барр (EBV), що є членом сімейства вірусу герпесу людини (ВГЛ).
- Інкубаційний період залозистої лихоманки триває орієнтовно 33–49 днів.
- Залозиста лихоманка не є особливо контагіозною та поширюється через контакт із слиною, як правило, від асимптомних носіїв.
- У більшості людей захворювання минає самостійно, триває протягом 2–3 тижнів.
- Інфікування вірусом Епштейна-Барр призводить до стану латентного носія протягом життя (вірус залишається в організмі протягом усього життя).
- Потрібно підозрювати залозисту лихоманку, якщо виникає гіпертермія, лімфаденопатія та біль у горлі.
- Ускладнення зустрічаються рідко і включають ураження верхніх дихальних шляхів, розрив селезінки, гематологічні ускладнення (такі як легкого ступеню тромбоцитопенія або нейтропенія) та втома, що триває більше 6 місяців.
- У імуноскомпроментованих людей інфекція ЕБВ може спричинити злоякісні захворювання, такі як лімфома Ходжкіна та назофарингеальна карцинома.
- У людей старше 40 років залозиста лихоманка зустрічається рідко і може мати нетиповий характер. У дітей інфікування ЕБВ, як правило, безсимптомне.
- Обстеження, які допомагають підтвердити діагноз залозистої лихоманки, включають:
- Здоровим дорослим та дітям старше 12 років рекомендовано виконувати розгорнутий загальний аналіз крові з лейкоцитарно формулою (може показати атиповий лімфоцитоз) та тест Monospot (на гетерофільні антитіла) протягом другого тижня хвороби.
- Дітям молодше 12 років та імуноскомпрометованим людям у будь-якому віці – серологічний аналіз крові на ЕБВ, який рекомендовано виконати після 7 дня від початку хвороби.
- Диференціальна діагностика залозистої лихоманки включає:
- Інші причини болю в горлі, особливо стрептококовий тонзиліт.
- Інші причини лімфаденопатії, наприклад, лейкемія або лімфома.
- Інші вірусні інфекції, які можуть мати клінічний перебіг, схожий із залозистою лихоманкою з атиповим лімфоцитозом, такі як краснуха, гострий токсоплазмоз, паротит та ВІЛ.
- Ведення пацієнтів з залозистою лихоманкою включає в себе:
- Симптоматичне лікування парацетамолом або ібупрофеном.
- Пояснення, що симптоми можуть тривати щонайменше 2–3 тижні, а втома є осносвним проявом даного стану. Відстрочення виходу на роботу чи до школи не є обов'язковим.
- Заохочення пацієнта повернутись до звичайної діяльності якомога швидше. Проте, вони повинні уникати контактного та активного спорту або підйому важких предметів протягом першого місяця хвороби (щоб зменшити ризик розриву селезінки).
- Надання порад щодо обмеження розповсюдження хвороби (наприклад, уникати поцілунків та спільного користування посудом).
- Надання порад щодо термінового медичного огляду, якщо у пацієнта виникає стридор або труднощі з диханням.
- Негайне звернення до медичної установи для осіб з:
- обструкцією верхніх дихальних шляхів;
- зневодненням або утрудненням ковтання рідини;
- підозрою на розрив селезінки, енцефаліт або асептичний менінгіт.
Infectious Mononucleosis Paul Lennon, Michael Crotty, John E Fenton:
ОСНОВНЕ
- Інфекційний мононуклеоз є клінічним діагнозом, що спричинений вірусом Епштейна-Барр в 90% всіх випадків, хоча у деяких пацієнтів (під час вагітності, при наявності високого ризику ВІЛ-інфекції) є обґрунтованими подальші дообстеження.
- Лікування має бути симптоматичним та підтримуючим, застосування стероїдів показано лише у випадку порушення прохідності дихальних шляхів.
- Лікування противірусними препаратами на даний момент ще показує певні перваги.
Коментар робочої групи: На даний момент немає доказової бази з приводу ефективності застосування будь-яких противірусних препаратів при ІМ.
- Пацієнти, які хочуть повернутися до активних занять спортом раніше, ніж через місяць після встановлення діагнозу, повинні пройти ультрасонографію органів черевної порожнини для виключення спленомегалії.
- Під час інфекційного мононуклеозу слід запідозрити розрив селезінки при будь-яких болях у животі.
Повний перелік літератури на сайті extempore.info.


коментарів