
ХЛАМІДІЙНА ІНФЕКЦІЯ Географія поширення
Хламідіоз – одна з найбільш загадкових інфекцій з групи захворювань, що передаються статевим шляхом. Причиною цього є складність діагностики, природа збудника, а саме його проміжне положення між бактеріями та вірусами, бідна клінічна картина, що разом ведуть як до поширеності випадків гіпердіагностики, так і до невчасного виявлення захворювання одночасно
Всесвітньою організацією охорони здоров’я хламідіоз названо найбільш поширеною бактеріальною інфекцією, що передається статевим шляхом. Щорічно в світі відбувається 131 млн нових заражень хламідіями. Протягом останніх 30 років відбувається стрімке зростання кількості інфікованих, і передбачається збереження такої тенденції, оскільки ефективних методів профілактики, на кшталт вакцинації, не існує.
TESS – Європейська система обліку, що об’єднує 28 європейських держав з метою збору, аналізу та поширення інформації про інфекційні захворювання в Європі. 2018 року організація опублікували результати аналізу поширеності хламідіозу у країнах-учасницях протягом 2008–2017 років. Система обліку є дуже суворою, вимагає інформацію щодо принципів отримання звітів на рівні держави. Це пов’язано з тим, що частина країн мають національні реєстри захворювань, що передаються статевим шляхом, інші – ґрунтують звіти на підставі даних закладів охорони здоров’я. Саме через розбіжності реєстрації дані деяких країн виключено з аналізу. До аналізу було включено лише випадки вперше встановленого діагнозу хламідіозу. Україна до цієї системи даних не надає, тому пропонуємо читачеві спробу вивчення стану досліджених у звіті параметрів у нашій державі.
Протягом 2017 року в країнах ЄС було зареєстровано 409 646 випадків вперше діагностованого хламідіозу, що відповідає поширеності 146 на 100 тисяч населення. Статистичні дані України свідчать, що тут хламідіоз не займає провідних позицій серед захворювань, що передаються статевим шляхом, поступаючись трихомоніазу, сифілісу та гонореї. За даними МОЗ України, частота цієї патології становить 53,9 на 100 тисяч жінок [2]. До слова, згідно з тим же джерелом, в Україні щорічно реєструють 400 тисяч нових випадків захворювань, що передаються статевим шляхом, проте припускають, що це не більше 30–40% від справжньої кількості. З позицій TESS ця цифра свідчить не про меншу поширеність захворювання, а про недосконалий його облік. Так, ряд країн зазначили поширеність хламідіозу менше 10 на 100 тисяч населення – Болгарія, Хорватія, Кіпр, Угорщина, Люксемубрг, Польща, Португалія, Румунія. Протилежність їм складає Великобританія, де 2008 року було впроваджено національну програму скринінгу хламідіозу серед всіх жінок віком 15–24 роки та поширеність хламідіозу перевищує 300 на 100 тис населення. Слід наголосити, що програму впроваджено у всіх закладах медичної допомоги, а не лише в тих клініках, що вибірково надають допомогу пацієнтам із сексуально-трансмісивними захворюваннями. Враховуючи особливості перебігу хламідіозу – хронічний перебіг, ураження населення активного репродуктивного віку з наслідками саме для репродуктивного здоров’я – питання організації рутинної реєстрації всіх нових випадків захворювання є актуальним.
Співвідношення між виявленням хламідіозу у чоловіків та жінок в цілому у проаналізованих країнах зміщене в бік жінок – із загальної кількості зареєстрованих випадків 173 347 у чоловіків та 233 718 у жінок. S. Sing у своїй книзі, присвяченій захворюванням, що передаються статевим шляхом (2019), зазначає, що домінування жінок серед пацієнтів із виявленою хламідійною інфекцією, може сягати двократного рівня при порівнянні з чоловіками, що дуже складно ідентифікувати, адже у 70% жінок та 50% чоловіків захворювання перебігає асимптомно.
У більшості країн співвідношення чоловіків та жінок наближене до 1, проте в 5 країнах захворювання частіше виявляють у чоловіків, ніж у жінок, – Угорщина серед них має співвідношення найбільше – 3,2. Така ситуація спостерігається і на Мальті, у Португалії, Румунії та Словенії. Звітні дані Кіпру з невідомих причин включали лише інформацію про чоловіків. До слова, найменший показник співвідношення – 0,1– зареєстровано в Естонії. В Україні протягом останніх 5 років спостерігають тенденцію зростання частки жінок серед хворих на хламідіоз. Якщо 2013 року повідомляли про співвідношення чоловіків та жінок 49\51, то вже 2017 року статистика зміщується в бік переважання жінок. Аналітики схильні пояснювати це більш ретельним обстеженням жіночої популяції з позицій виявлення та усунення причин неплідності.
Через відсутність рутинної реєстрації випадків хламідіозу в Україні відсутня інформація про віковий розподіл хворих. Європейські дані свідчать про найбільшу поширеність захворювання у віковій групі 20–24 роки, наступною є вікова категорія 15–19 років. Доступні нам дані свідчать про те, що в нашій державі найбільший ризик захворіти на хламідіоз мають особи віком 24–30 років [2].
У рамках аналізу TESS вивчено можливий спосіб передачі збудника, інформація про який була доступною в 189 367 випадках. Таку незначну частку випадків із відомим механізмом передачі пояснюють тим, що в країнах з поширеним лабораторним скринінгом врахування цього чиннику здійснюють лише в спеціалізованих на лікуванні сексуально-трансмісивних захворювань клініках. Тому до уваги було враховано лише 59 991 випадкок з 11 країн, де проводиться облік шляху передачі хламідіозу. З них 86% випадків було асоційовано з гетеросексуальними статевими контактами (51% випадків інфікування жінок та 35% інфікування чоловіків), 10% – гомосексуальними контактами між чоловіками, 4% – з невизначеним шляхом передачі та 1% – вертикальним шляхом передачі від матері до плода.
До речі, можливість та ризик вертикального інфікування плода хламідіями викликає дискусію. 2009 року в Китаї було проаналізовано 300 зразків вмісту піхви та 305 зразків назофарінгеального вмісту новонароджених. 11,6% материнського матеріалу методом ПЛР продемонстрували позитивний результат на хламідії – 33 вагітні. Пологи у 24 з них відбулись шляхом кесарського розтину, частота виявлення аналогічного субтипу хламідій у новонародженого становила 8,3%, у 9 пологи були вагінальними, частота інфікування була значно вищою – 66,7%. Щодо інших особливостей розродження вказано, що жінки з позитивним результатом тесту на хламідії в 30,3% випадків мали передчасний розрив плодових оболонок – цей показник є значно вищим, ніж в популяції [4]. Проведені аналогічні дослідження в Україні [3] показали, що частота передчасних пологів серед пацієнток, інфікованих хламідіозом, сягає 13%, а передчасного розриву плодових оболонок – 27%.
У Фінляндії [5] на підставі вивчення 24 901 пари мати-новонароджений було оцінено ризик вертикальної передачі хламідій, який становив 0,8%.
Якщо говорити про динаміку показника поширеності хламідіозу, то протягом 2008–2017 років є певні зрушення. Загалом за час спостереження було зареєстровано 3 826 299 випадків захворювання. В процесі проведення дослідження відбулось значне удосконалення системи обліку, що призвело до підвищення поширеності захворюваності зі 172 до 186 на 100 тисяч населення в 2008 та 2014 році відповідно. З 2015 по 2016 рік відмічено стійку тенденцію до зниження поширеності – до 141 на 100 тисяч населення, в 2017 році – тенденція до зростання до 146 випадків на 100 тисяч населення. Окреслене зниження мало пояснення – долучення до системи нових країн з недосконалою організацією обліку.
Якщо враховувати лише ті країни, що не переривали подання звітності протягом всіх 10 аналізованих років, то поширеність хламідіозу в них є дещо більшою – від 198 випадків на 100 тисяч населення в 2008 році до 206 випадків на 100 тисяч населення 2017 року. Протягом всього цього часу поширеність захворювання серед жінок перевищувала поширеність серед чоловіків. У деяких країнах виявлено максимальну тенденцію до зростання поширеності захворюваності протягом аналізованих років – на Мальті (на 101%), в Литві (35%) та Данії (16%); в деяких – до зменшення (Польща – на 36%), Словаччина (34%), Естонія (29%). Динаміка показника в Україні в 2004-2008 роках полягала у збільшенні виявлення захворювання – з 68 випадків на 100 тисяч населення до 79 випадків. Протягом наступних 6 років зареєстровано зниження показника до 53,9 на 100 тисяч населення.
Таким чином, 2017 року рівень поширеності хламідійної інфекції залишається досить високим в Європі, головним чином за рахунок даних країн із високим показником скринінгового тестування та звітності до органів реєстрації. Долучення протягом останніх років до системи Угорщини та Іспанії призвело до зниження загального показника. Так чи інакше, рівень виявлення хламідійної інфекції є неоднаковим у європейських країнах. Причиною таких відмінностей є різний підхід до скринінгу та обліку випадків захворювання; це призвело до того, що в Ісландії, Данії та Норвегії рівень поширеності хламідійної інфекції є у 5000 разів вищим, ніж на Кіпрі та в Румунії. Крім того, окреслено незалежний від рівня розвитку країни географічний градієнт – від поширеності понад 200 випадків на 100 тисяч населення в східних та північних країнах до 30 випадків на 100 тисяч населення в західних та південних країнах.
Проте дані популяційних досліджень, проведених у країнах Європи, вказують на більшу гомогенність поширеності хламідіозу (1). Крім того, ці дані не мають істотних відмінностей від даних, що їх надають популяційні дослідження в неєвропейських країнах із високим рівнем доходу. Це дає підстави припустити, що відмінності в отриманих центром даних швидше є відображенням відмінностей у чутливості методів діагностики та обліку, національної політики скринінгових програм та їх впровадження, ніж відмінностей у власне поширеності хладмідіозу.
Високий рівень виявлення хламідій серед молодих людей вимагає окреслити план дій з контролю поширення інфекції. Перш за все, необхідно розробити національну стратегію контролю інфекцій, що передаються статевим шляхом, яка б охоплювала профілактичні заходи в групах ризику, вдосконалення систем діагностики та обліку, а головне – була впроваджена в українську практику.
Детальніше

МАЙСТЕР-КЛАС «КРИТИЧНІ СИТУАЦІЇ В АКУШЕРСТВІ»: 10 KEY MESSAGES
Вельмишановні колеги! 15 червня 2019 у Києві відбувся майстер-клас «Критичні ситуації в акушерстві: від клінічного випадку до алгоритму дій». Учасники з різних міст України не лише прослухали теоретичну частину, але й плідно попрацювали над клінічними випадками у невеликих групах. Ми прагнули, щоб після майстер-класу кожен учасник вийшов із розумінням алгоритму дій та навичками групової роботи при критичних ситуаціях. Саме тому після кожного теоретичного блоку давали можливість групам обговорити практичний кейс і презентувати менеджмент у кожному окремому випадку, спираючись на щойно прослухану інформацію.
На майстер-класі були представленні сучасні клінічні настанови 2017–2019 років із менеджменту акушерських кровотеч, прееклампсії/еклампсії, сепсису/септичного шоку та інших причин, які призводять до розвитку материнського колапсу/зупинки серця. Пропонуємо вам ознайомитися з основними меседжами цього заходу
- Використання діаграми раннього акушерського попередження допомагає у ранньому виявленні та лікуванні погіршення стану пацієнтів.
У більшості сучасних клінічних настанов із надання невідкладної акушерської допомоги рекомендується фіксувати показники стану вагітної, роділлі, породіллі на діаграмі раннього акушерського попередження (див. goo.gl/5ctvWH – Appendix IV: Obstetric early warning chart), вживаючи невідкладних заходів, якщо на цій діаграмі спостерігаються аномальні показники. На майстер-класі ми розглянули основні принципи роботи з цим простим і достатньо ефективним інструментом моніторингу стану жінок.

- При критичних станах в акушерстві необхідно залучати досвідчених лікарів і розпочинати надання допомоги з первинного обстеження, метою якого є ідентифікації та визначення пріоритетності загрозливих для життя клінічних ознак і симптомів (алгоритм ABCDE – A (дихальні шляхи), B (дихання), C (кровообіг), D (свідомість), E (загальний огляд).
- Всі критичні стани в акушерстві вимагають усунення аорто-кавальної компресії, котра може зменшувати серцевий викид до 40% та призвести до колапсу.
- Кожен родопомічний заклад повинен мати міждисциплінарні протоколи з надання невідкладної допомоги акушерським пацієнтам.
Відносно новими у клінічних настановах останніх років є рекомендації щодо активного підходу до управління ризиками. Це передбачає відпрацювання техніки надання допомоги, щоб всі співробітники, які беруть участь у догляді за вагітними та веденні пологів, знали свою роль під час лікування критичних станів в акушерстві. Сподіваємося, що спеціально розроблені для майстер-класу алгоритми дій при різних невідкладних станах допоможуть учасникам тренінгу створити власні міждисциплінарні протоколи. Ми намагалися зробити алгоритми короткими та чіткими, щоб їх можна було повісити на стіну в пологовій залі або операційній у будь-яких клінічних закладах.

- Необхідно представляти випадки, в яких алгоритм був використаний, щоб визначити його переваги та обмеження.
На майстер-класі були представлені 16 різних клінічних випадків для демонстрації принципів користування наданих курсантам алгоритмів. Кожен із представлених алгоритмів може вимагати адаптації до тих умов, у яких ми працюємо. Не забуваємо, що в основі успішної діяльності лежить практика!
- Найбільш складним «сценарієм» для надання невідкладної допомоги є материнський колапс – гострий стан із порушеннями функцій кардіореспіраторної системи та/або центральної нервової системи, що призводить до повної або часткової відсутності свідомості під час вагітності або до шести тижнів після пологів.
- Материнський колапс і зупинка серця – можливі фінали при багатьох критичних станах.

Найбільш частими причинами материнського колапсу є вазовагальне синкопе та постуральна гіпотензія. Основною концепцією протоколу надання допомоги є покрокове визначення та усунення зворотних причин материнського колапсу/зупинки серця: 4Г-4Т (4Г: гіповолемія, гіпоксія, гіпо-/гіперкаліємія та інші електролітні розлади, гіпотермія; 4Т: тромбоемболізм, токсична дія, тампонада, напружений пневмоторакс) та еклампсія.
- При наданні допомоги у разі материнського колапсу необхідно пам’ятати про ефекти фізіологічних змін у вагітних: аорто-кавальну компресію; респіраторні зміни, гіпоксію; ризик тяжкої інтубації, ризик аспірації, труднощі закритого масажу серця; гіпердинамічний тип кровообігу.
- Співробітники пологового відділення повинні бути підготовлені до особливостей серцево-легеневої реанімації у вагітних.

Серцево-легенева реанімація вагітних проводиться згідно з настановами BLS та ACLS. До модифікацій реанімації, специфічних для вагітних, відносяться: здійснення заходів для усунення синдрому аорто-кавальної компресії, забезпечення венозного доступу над діафрагмою, максимально рання інтубація трахеї, прийняття рішення щодо необхідності кесаревого розтину на 4 хвилині реанімації, продовження всіх заходів для підтримання життя матері (серцево-легенева реанімація, правильне положення, лікарські препарати, інфузійна терапія) як під час кесаревого розтину, так і після нього.
- Зупинка серця у матері є рідкісним і часто несподіваним ускладненням.

Відсутність чітких стандартів в акушерстві та недостатні навички виконання реанімаційних заходів є вирішальними факторами материнської смертності. Проведення опитувань акушерського та анестезіологічного персоналу пологових будинків демонструє значний дефіцит знань і практичних навичок із цієї теми. Це диктує необхідність розробки чіткого алгоритму і регулярних тренінгів. Будьте завжди готові!!!

Детальніше

ЯК НАУКОВІ ДОСЛІДЖЕННЯ МІКРОБІОМУ ЛЮДИНИ ВПЛИВАТИМУТЬ НА РОЗВИТОК МЕДИЦИНИ? ЩО ВІДБУВАЄТЬСЯ ВЖЕ ЗАРАЗ?
Про це, а також про практичні аспекти даного напряму для лікарів, говоримо сьогодні з директором Науково-дослідницького і навчального Центру молекулярної мікробіології та імунології слизових оболонок (надалі – Центру), доктором біологічних наук, завідувачкою кафедри клініко-лабораторної діагностики і фармакології Ужгородського національного університету Надією Бойко
З’ясування стосунків
з... мікробами
– Як історично складалися взаємовідносини людини і мікроорганізмів?
Надія Бойко: Власне, мікробіологія – це якраз і є наука про відносини між людиною і мікроорганізмами – найчисленнішим нашим оточенням.
Стосовно сучасних досліджень людського мікробіому, то першою «віхою» у цьому напрямі було вчення Іллі Мечникова, який ще на початку XX сторіччя довів корисність вживання молочнокислих бактерій і стверджував, що саме вони визначають наше довголіття. Відтоді корисними мікроорганізмами вважалися ті, які знаходяться поза людським організмом, і мають надходити до нього разом з йогуртами, пробіотичними препаратами тощо. Звичайно, при цьому ніколи не забували і про так звану нормальну мікробіоту людського організму, яка, однак, до останнього часу була вивчена дуже поверхнево.
Суперорган, який не роздивишся без мікроскопа
– Але сьогодні лікарів вже більше цікавить ця тематика?
– У медицині мікроорганізми привертали і привертають основну увагу як збудники різних інфекційних хвороб (що, власне, відповідає дійсності), тож таке їх сприйняття спонукає до пошуку різноманітних способів їх знищення. Можливо саме тому клінічна медицина і дотепер не надає належного значення важливості ролі мікробіому у виникненні чи попередженні різних захворювань, і особливо тих, які, на перший погляд, не пов’язані безпосередньо з тим чи іншим інфекційним агентом – так званих «некомунікативних» хвороб, в основі яких лежить хронічне запалення.
Коли ж заходить мова про відносини між зовнішніми мікроорганізмами і власною індигенною (або транзиторною) мікробіотою людини, все залежить від того, наскільки відомими і визначеними та доведеними є механізми цієї взаємодії. І вже саме від цього залежить наша здатність прогнозувати її результати. Однак, коли ми говоримо про медицину, мусимо пам’ятати необхідність доказовості будь-яких тверджень, тому спиратися на висновки передових наукових досліджень можна лише за умови їх клінічної верифікації.
– Що, на Вашу думку, гальмує процес?
Н. Б.: Історично так склалося, що роль мікроорганізмів і розуміння важливості власної мікробіоти людини в медичній практиці дещо недооцінювалася і враховувалася фрагментарно, з огляду на те, що функції окремих представників мікробіому, як і вони самі, були маловідомими через відсутність сучасних молекулярних і мультидисциплінарних підходів у їх вивченні і системного підходу в аналізі великих масивів даних.
Таким чином, тільки зараз, завдяки розвитку і застосуванню цих підходів, прийшло усвідомлення визначального значення стану мікробіому для здоров’я людини. Нині сукупність мікроорганізмів вважають окремим органом людини, причому найбільшим за кількістю клітин – суперорганом.
Сьогодні надзвичайно актуальним є питання про те, що і коли є первинним: стан організму, відповідно до якого відбуваються зміни у складі та функціях мікробіоти, чи, навпаки, мікроорганізми є тригером якихось змін або захворювань. Напевно, у більшості випадків має місце і те, і інше. Адже ми ніколи не можемо відокремити мікроорганізми – суперорган – і макроорганізм один від одного, розуміючи, що саме їх взаємовплив і взаємозв’язок є визначальним. Але, все ж таки, ми маємо усвідомлювати, що найчастіше саме мікроорганізми ініціюють зміни, оскільки вони переважають наші власні клітини не тільки за кількістю, а й за швидкістю метаболізму.

Історія питання
– Що слугувало поштовхом для вивчення мікробіому людини? Була якась конкретна причина?
Н. Б.: Іноді важко пригадати, з чого саме все починалося. Але думаю, що, насамперед, свою роль відіграли саме зміни методів досліджень, які стали на порядки інформативнішими і точнішими, а також впровадження системних підходів до аналізу даних.
Відповідно, чим більше з’являється інструментів, зокрема таких як генетичне секвенування, яке дозволяє удосконалити процес вивчення геному людини і, власне, її мікробіому, протеомний аналіз тощо – тим швидшим є прогрес в даній області знань.
Тож, коли такі методи стали доступними для дослідників, а також, у зв’язку з появою масштабних міжнародних проєктів Human Genome Project та Human Microbiome Project, відтоді, мабуть, і почався цей своєрідний «бум».
Адже стало зрозумілим, що ціла низка факторів, які насправді впливають на здоров’я людини, на її поведінкові реакції, та просто на все (!) – фактично ігнорується, тому що цей кластер не досліджувався на достатньому рівні раніше.
Драматургія сучасних досліджень мікробіому
– Отже, медики наразі активні учасники цих досліджень?
Н. Б.: Мікробіомний бум виник, також, із огляду на те, що з’явилися відповідні виклики у самій медицині. Зокрема, з точки зору доказової медицини було абсолютно незрозумілим, чому одні й ті ж самі препарати, але призначені різним людям при однаковій патології (нозології) в одному випадку є ефективними, а в іншому – ні. І навіть більше! Іноді ліки можуть спричинювати дію, яка взагалі не відповідає заявленій.
Зрозуміло, що причина цього криється в індивідуальних відмінностях організму людини. Відповідно, виникає питання, як ці особливості, а також вік, стать, соціальне оточення, спосіб життя врахувати при лікуванні? Як використати інтегровано наші класичні уявлення і дані генетичних досліджень (нашого геному) для успішної корекції нашого здоров’я? Яку роль при цьому відіграє епігенетика, що вивчає як саме довкілля, зовнішні фактори змінюють експресію тих чи інших генів? І як саме змінюються мікроорганізми того чи іншого індивідууму і наскільки вони специфічні для кожного віку, стану, способу життя або тієї чи іншої нозології?
Нові методи досліджень змінили значною мірою уявлення про кількість мікроорганізмів і власних клітин організму людини. Ці яскраві результати піонерських досліджень широко публікувалися у провідних наукових виданнях. Перші грубі підрахунки показали, що кількість мікроорганізмів у десятки разів перевищує кількість усіх клітин нашого організму. Правда, пізніше, коли були застосовані математичні моделі і точні підрахунки, вчені констатували, що ця цифра трохи завищена, насправді йдеться про перевищення у 5–6 разів. Отже, тепер можна говорити про те, що людина – це організм, який складається переважно із мікроорганізмів і меншою частиною – зі своїх власних клітин.
– Як ці новітні наукові дані впливають на практичну медицину? Які висновки вже можна зробити?
Н. Б.: Попри все, наші власні мікроорганізми і сьогодні беруться до уваги дуже нечасто як нами, так і нашими лікарями. Іншими словами, бум є, а от практичних застосувань його плодів у нас в країні поки що немає.
Більше того, навіть провідні спеціалісти, хоч і розуміють важливість мікробіому, але не враховують його при визначенні стратегії лікування, не дивлячись на те, що вже сьогодні в світі здійснюється перехід до персоніфікованої превентивної прогностичної і пацієнт-орієнтованої медицини.
До слова, у деяких областях медицини персоніфікований підхід вже застосовується. Наприклад, в онкології, коли вирішується питання, чи потрібно пацієнтові проходити курс хіміотерапії. Однак і тут при стратифікації пацієнтів (диференціації чи групуванні за певними ознаками) абсолютно не враховуються відомості про їх мікробіом.
Тож, якщо ретроспективно поглянути на розвиток досліджень у цій галузі, то виходить, що стартували ми з точки, у якій вважали мікроорганізми – корисні чи погані – сторонніми агентами. Потім дійшли висновку, що ми – одне ціле із ними.
Аналіз і корекція мікробіоти
– Чи розв’язані вже сьогодні питання норми і патології мікробіоти?
Н. Б.: Хоча таке поняття, як «нормальна мікробіота», відоме здавна, її функції часто трактувалися спрощено. Розглядалися окремо «позитивні» функції (продукування мікроорганізмами вітамінів, захист від чужорідних агентів, інші сприяння нормальній роботі організму людини) та «негативні», що асоціювалися із різними захворюваннями ослабленого організму, зумовленими умовно патогенними мікроорганізмами. Тобто біле або чорне.
На сьогоднішній день ми формуємо значно глибше розуміння мікробіоти, з’ясовуючи, як вона в різних співвідношеннях, кількостях і функціях спричинює той чи інший стан, але спричинює не у розумінні «робить це в односторонньому порядку», а з врахуванням впливу нашого організму на неї. І от цей суперорганізм – людина разом з її мікробіотою – вивчається сьогодні для того аби ми могли досягти рівня персоніфікованої медицини. Я б уточнила, справжньої індивідуалізованої медицини.
У рамках проекту «Мікробіом людини», який зараз реалізовується, розпочато дослідження щодо норми і патології мікробіоти, результати яких мають відповісти на численні сучасні питання діагностики захворювань. Більшість із них пов’язана з високою індивідуальною специфічністю і динамічністю мікробіоти та її залежністю від багатьох факторів – харчування, навколишнього середовища, способу життя, географічних особливостей регіону проживання тощо.
– Що ще, окрім довкілля, формує наш мікробіом? Чи можемо ми на це впливати?
Н. Б.: Звісно ж, впливати ми можемо. Власне, і досліджується мікробіом з метою з’ясування того, як саме ми можемо ним керувати або як його коригувати. Однак, з точки зору клінічної діагностики, спершу постає важливе питання: що саме ми розуміємо під «бажаною корекцією», тобто: що, коли, як і для чого коригувати?
Саме цим викликам присвячена діяльність нашого Центру і компанії Ediens LLC, які працюють над створенням, розвитком та використанням унікального алгоритму спрямованої та передбачуваної бажаної корекції мікробіому слизових оболонок людини, необхідного для впровадження 4П-медицини.

– Які проблеми сьогодні потребують вирішення у цьому напрямі?
– На перший погляд, все здається дуже простим, адже доступними є методи секвенування і навіть методи секвенування наступного покоління, які дають нам можливість дуже чітко і ретельно вивчити (з різною глибиною аналізу) і власні гени, і гени мікроорганізмів людини. Однак виникає питання, як правильно інтерпретувати одержану інформацію? На першому етапі дуже важливо правильно валідувати, обрати вірні підходи і стандарти (глибину зчитування тощо) для здійснення самого аналізу.
Наступне важливе питання – які бази даних і які біоінформаційні підходи використовувати для аналізу одержаного масиву даних? І тут знову постає питання норми і патології мікробіому.
Отже, якщо ми знаємо, як правильно визначити (зокрема, з якою глибиною здійснити секвенування), якщо володіємо валідованими методами біоінформатики, необхідним доступом до різних баз даних (включно з результатами клінічних випробувань), маємо інші відомості про організм людини, тобто все, що може впливати на мікробіом – тоді ми маємо можливість (не плутаємо можливість з інструментом) припустити, що саме потрібно коригувати.
Для отримання бажаного результату всю цю лінійку даних потрібно піддавати докладному інтегрованому аналізу, згідно з напрацьованими власними алгоритмами. А для цього потрібен відповідний ІТ-інструмент.
Йдеться про сьогоднішнє покоління аналізу даних. Якщо ми отримали дуже багато даних, які стосуються, наприклад, способу життя пацієнта, віку, статі, фізіологічних параметрів, мікробіому людини (що тепер цілком можливо), геному (чи певних генів, які потрапили під підозру того чи іншого клінічного стану), біохімії тощо, то їх використання передбачає застосування дуже нетривіальних технологій сучасної Data Science. Наприклад технологій, що дозволяють з’ясувати, як біохімічний, імунний стан людини і мікробіом між собою взаємопов’язані і як на їхні встановлені кореляційні залежності впливатимуть інші показники.
– Як це може виглядати на практиці?
Н. Б.: Зазвичай перед початком лікування і в його кінці (а іноді й кілька разів в процесі лікування) ми вимірюємо певний набір показників стану організму і використовуємо для їх обробки методи класичного статистичного аналізу. В результаті ми отримуємо кілька інформативних, але статичних (тобто прив’язаних до певних часових моментів) картин процесу лікування, на основі яких намагаємося розібратися в його перебігу, динаміці. Але зробити це на достатньому рівні, адекватному, наприклад, медицині 4П, її принципам превентивності, персоналізації, партисипативності та предикції, не те що важко, а й неможливо без використання нових статистичних методів, орієнтованих на дослідження динаміки процесів, без застосування біоінформатичних підходів, машинного навчання тощо та без використання спеціально створюваних під задачу інформаційних систем (ІС) з їх базами даних.
Прикладом подібної системи може бути вже функціонуюча розроблювана нами ІС, що має інструменти для обрахунку за складними алгоритмами плану персоніфікованого лікування і/або дієти на основі обраних маркерів стану конкретного пацієнта і використовує для цього власну базу даних з:
а) відомостями про місцеві фактори епігенетичного впливу на людський організм;
б) вичерпними різнобічними даними про валідовані нами клінічні біомаркери;
в) зв’язком з певними базами даних відомих біомаркерів.
Відзначу, що цей ІТ-інструмент не може бути незмінним, він має постійно оновлюватись, зокрема, із застосуванням машинного навчання для одержання найкращих на даний час результатів з коригування мікробіому.
– Чому корекції має підлягати саме мікробіом?
Н. Б.: Відповідь проста – це ефективно, до того ж, простіше, аніж змінювати інші системи людського організму (біохімічну, імунну тощо).
Наприклад, при застосуванні препаратів імуномодуляторів, які регулюють імунну систему (діючи на імунокомпетентні клітини в сторону стимулювання чи супресії імунної відповіді), потужні процеси, що балансують функціонування цієї системи, прагнуть повернути її у вихідний стан і коли їм це вдається (що відбувається дуже часто при відносно короткочасних впливах), ми, незважаючи на тимчасові ефекти від дії препаратів, отримуємо у кращому випадку лише підтвердження нешкідливості їх застосування.
Коригувати потрібно основу, яка спричинює зміни мікробіому.
Сьогодні у світі вже продемонстровані перші вдалі спроби стратифікації пацієнтів. У першу чергу, йдеться про рідкісні захворювання. Відомо, наприклад, що у випадку орфанного захворювання, клінічна картина у різних індивідуумів різна. Також, при онкологічних захворюваннях індивідуальний підхід є необхідним.
Разом з тим, на жаль, попри всі відкриття і усвідомлення важливості мікробіому, дані про його індивідуальний стан лише починають використовувати. Позитивним прикладом тут, не зважаючи на його лімітоване призначення, є запропонований ізраїльськими колегами алгоритм персоніфікованого підбору дієти з урахуванням залежності глікемічного впливу різних продуктів харчування від особливостей індивідуального мікробіому.
Інший приклад – наші дослідження певних нозологій на предмет притаманних їм змін індивідуальних мікробіомів. Метою цих досліджень є забезпечення можливості швидкої точної діагностики відповідних захворювань на основі мінімальних наборів верифікованих біомаркерів.
– Уявімо, що невдовзі всі нозологієспецифічні біомаркери будуть знайдені. Чи зможемо ми на них спиратися зі стовідсотковою впевненістю?
Н. Б.: Навряд, адже на мікробіом, як і на геном, впливає величезна кількість факторів. Завжди є питання, скільки відсотків припадає на генетичну детермінованість хвороби? Що важливіше – генетика (спадковість), чи епігенетика? Гени, які ми одержали від батьків, наскільки вони визначальні? Якщо це гени довголіття – то їх, звісно, чудово мати, а коли вони зумовлюють ризики виникнення певних захворювань? Чи обов’язково тут відразу робити рішучі кроки? Чи слід таку інформацію сприймати як вирок? Тут є варіанти, адже гени або експресуються, або ні. Тому багато чого залежить від самої людини. Вона може прийняти цю інформацію як фатум і чекати наслідків, а може спробувати змінити ймовірний хід подій. Про дієвість такого вибору свідчать, зокрема, результати відомих досліджень на близнюках: коли близнюки живуть у різних місцях і/або умовах, то можуть мати абсолютно різну експресію генів!
Отже, врахування локальних епігенетичних факторів є надважливою складовою персоніфікованого лікування і, зокрема, корегування мікробіому. Відповідно ми мусимо створювати щойно згадані біомаркерні бази даних із обов’язковою їх прив’язкою до особливостей регіону проживання. Це надзвичайно гарно демонструють дослідження вагінального мікробіому жінок різних етнічних груп: доведено, що різні домінуючі представники здорової мікробіоти піхви жінок можуть виконувати однакові функції.
Поняття інфекційних та соматичних захворювань крізь призму новітніх знань про мікробіом людини
– Як знання про мікробіом змінили наші уявлення про хвороби?
Н. Б.: Згадаймо знамениту тріаду Генле–Коха, яку складають три чіткі умови, що вважалися необхідними і достатніми для визнання певного виду чи штаму мікроорганізмів збудником конкретної інфекційної хвороби: 1) мікроорганізм знаходять лише у осіб, що страждають на дане захворюванням; 2) вдається отримати чисту культуру даного мікроорганізму; 3) він має зумовлювати аналогічне захворювання у інфікованих ним тварин.
Раніше лише інфекційні, інвазійні хвороби пов’язували із мікроорганізмами, причому із сторонніми, що потрапляли в організм з оточуючого середовища. Відповідно, всі інші захворювання не пов’язували із зовнішніми мікроорганізмами, як, до речі, і з внутрішніми, наявність яких не вважалась актуальною для більшості цих хвороб. Однак, наразі, коли ми говоримо про те, що мікробіом – це наш невіддільний орган, ми маємо на увазі, що наші власні мікроорганізми відіграють визначальну роль у перебігу більшості життєво важливих процесів, у тому числі безпосередньо пов’язаних із захворюваннями. І тут діагностичним стає видове (якісне) і кількісне співвідношення так званих ключових представників того чи іншого мікробіому (орального, вагінального, кишкового, шкіри тощо) конкретного індивідууму при певній нозології.
Варто відзначити, що це, звичайно, стосується усіх хвороб. У тому числі й інфекційних: завжди є більш вразливі індивідууми, але є й такі, що виявляться відносно чи повністю стійкими. І не останню роль в цьому відіграє мікробіом, який характеризується певною колонізаційною резистентністю, вистилаючи біоплівкою наші слизові оболонки. Відповідно, коли мікробіом адекватно структурований і знаходиться у хорошому стані, шанси на проникнення інфекційного агенту суттєво зменшуються. У противному ж випадку, тобто при пошкодженій, погано структурованій мікробіомній біоплівці, порушеній, наприклад, внаслідок надмірного вживання антибіотиків чи насиченої ними їжі, людський організм стає більш вразливим до різних захворювань. Звідси зрозумілою є актуальність «ремонту» чи підтримки функціонування власної біоплівки за допомогою дієтичного харчування та застосування пре-, про-, син-, імунобіотиків чи інших біопрепаратів.
Проблемою є складність зазначеного «ремонту», яка зумовлена, перш за все, необхідністю забезпечення надвисокого рівня персоніфікації і специфічності даної процедури. Адже загальні, неспецифічні, позитивні ефекти при використанні біопрепаратів будуть скоріше пов’язані з їх короткотривалими імуностимуляторними впливами під час їх транзиторного тимчасового перебування в організмі.
Коротко згадаємо ще так звані некомунікативні захворювання. Тобто стани, коли зовнішні інфекційні агенти відсутні, але співвідношення й кількість видів у мікробіомі є настільки несприятливими для організму, що призводять до виникнення хронічних тривалих запалень кишечнику і/або інших слизових оболонок. З такими станами сьогодні пов’язують більшість неінфекційних патологій людини – від ожиріння, діабету другого типу, низки різних серцево-судинних захворювань до аутизму, деменції, хвороб Альцгеймера, Паркінсона тощо.
Отже, нові знання про мікробіом дійсно змінили наші уявлення про хвороби. Причому настільки, що, сьогодні, напевно, доцільним є не лише уточнення означень, а й переосмислення понять інфекційних та соматичних захворювань.
Превенція захворювань на самому старті життя
– У який момент і чому відбуваються зміни у співвідношенні мікроорганізмів? Це пов’язано тільки із зовнішніми факторами?
Н. Б.: Із зовнішніми також, але не тільки. Нині відоме таке поняття як «раннє програмування здоров’я». Формування мікробіому плода починається ще в утробі матері. І тут багато що залежить від її підходу до власного здоров’я. Причому мова тут йде не про інфекції, з якими все зрозуміло – вони безпосередньо передаються від матері, а про можливість передати бажане співвідношення мікроорганізмів в мікробіомі. Згідно з принципом превенції, майбутня мати мала би проходити обстеження на предмет складу її вагінального та кишкового мікробіомів, які тісно пов’язані і разом кардинально формують мікробіом плода протягом вагітності і особливо під час пологів. При виявленні порушень необхідно відкоригувати материнську мікробіоту, що забезпечуватиме превенцію подібних порушень у дитини. Якщо ми вже торкнулися теми пологів, окремо відзначимо випадки кесаревого розтину, коли діти при народженні отримують менше корисної мікробіоти від матері і, відповідно, їх мікробіоми потребують додаткової уваги (корекції) на самому початку життя – у період грудного вигодовування. Цей період дуже важливий в плані подальшого кардинального формування мікробіому. Причому важливий настільки, що сьогодні грудне вигодовування дозволяється навіть матерям зі СНІДом і ВІЛ. Відомою проблемою є коліки у грудної дитини. Ця проблема значною мірою зумовлена станом мікробіому новонародженого, котрий, як ми відзначили, визначається станом материнського мікробіому під час вагітності та пологів. Якщо мати вчасно і достатньою мірою його відкоригувала (навіть неспецифічними, не персоніфіковано підібраними біопрепаратами), то новонароджена дитина, швидше за все, буде позбавлена проблеми колік – от і маємо результати превенції в дії! Успішне науково-обґрунтоване вирішення проблеми колік, атопічних дерматитів, бронхо-легеневих інфекцій та низки інших захворювань, котрі на сьогодні часто виявляють у малюків, полягає у забезпеченні передачі дитині якісної материнської мікробіоти під час вагітності, пологів і грудного вигодовування та правильного подальшого її формування. Звісно, ми тут маємо на увазі не лише випадок відносно безпроблемного ланцюга «вагітність – пологи – грудне вигодовування», адже прийоми формування дитячого мікробіому розроблено й на випадки, коли цей ланцюг має «аварійні» ланки (скорочений період вагітності, пологи через кесарів розтин, відсутність природного грудного вигодовування тощо).
Важливо для жінок будь-якого віку!
– Які діагностичні можливості аналізу вагінальної мікробіоти як предиктора гінекологічної патології?
Н. Б.: Це дуже актуальне й важливе запитання, особливо якщо його розглядати в контексті вищезгаданого зв’язку здоров’я новонародженого зі станом вагінальної мікробіоти його матері.
Вже зазначалося, що сучасне діагностування дозволяє виявити навіть незначні порушення вагінального мікробіому, а напрацьовані методи його персоніфікованого коригування – усунути їх.
Ми називаємо це раннім програмуванням здоров’я. Відповідно, діагностика вагінального мікробіому – не примха, а обов’язкова процедура, яку жінка має проходити, незалежно від наявності чи відсутності патології.
Що треба знати лікарям про Центр, який очолює Надія Бойко?
– Розкажіть, будь ласка, про ваш Центр. Які дослідження наразі відбуваються? Які практичні цілі стоять перед ними?
Н. Б.: Вся наша розмова безпосередньо стосується численних тем наших наукових досліджень. Спробую дуже коротко про них розповісти, розділивши на певні групи.
Перший напрям – клінічні дослідження, спрямовані на впровадження персоніфікованих підходів у медицину. Вони присвячені визначенню динамічних (!) змін мікробіому різних слизових оболонок в локальних умовах за різних нозологій для валідації індивідуальної ефективності біопрепаратів (фармабіотиків), які спеціально призначені для корекції мікробіому і створюються нами виключно на основі складових природного походження. Такими складовими є, зокрема, мікроорганізми, які специфічно можуть коригувати той чи інший мікробіом при тій чи іншій нозології у поєднанні з біологічно активними речовинами, одержаними з рослинної продукції нашого регіону.
– Тобто БАДи?
– Мова йде якраз не про БАДи, а про свіжі екстракти їстівних рослин, що багаті на біологічно активні речовини і входять до складу типових локальних продуктів харчування. Власне, ми намагаємося відкрити можливість емпіричного персоніфікованого застосування фармабіотиків і, водночас, додаткового «лікування» через розраховане для кожного індивідууму харчування із вживанням виключно безпечної продукції з абсолютно визначеним компонентним складом та властивостями щодо дії на людську мікробіоту.
Фармабіотики, які ми розробляємо і пропонуємо, є біопрепаратами нового покоління з клінічно доведеною дією. Вони відрізняються від класичних про-, пре- чи синбіотиків, перш за все, тим, що конструюються і створюються персоніфіковано – під конкретний стан (нозологію) конкретної людини. Крім того, рослинна складова у такому препараті не обов’язково має бути представлена типовими для класичних пребіотиків сполуками. Це можуть бути інші компоненти – клітковина, пектин тощо.
Важливо забезпечити синергічну дію про- та пребіотичних складових. Нами одержано бренд на біопрепарати такого типу (ProPhyLactOr) і на функціональні продукти харчування нового покоління (Ediens).
Друге, чим ми займаємося – це виявлення інформативних комплексних біомаркерів для ранньої діагностики некомунікативних захворювань. Ясно, що коли цукровий діабет 2 типу чи запальне захворювання сечостатевої системи видні вже «неозброєним оком», то сенсу у використанні якихось нових маркерів немає. Але й лікування вже може бути не надто ефективним. Наша задача полягає у забезпеченні можливості максимально раннього діагностування нозологій за допомогою нових маркерів – чітких специфічних ранніх ознак цих нозологій у наявному наборі відомостей про пацієнта. Задача складна і ранні маркери також мають бути непростими – комплексними.
У нашому випадку раннім маркером виступає певне діагностичне співвідношення представників мікробіому пацієнта разом з обраними немікробними показниками його стану (відомостями з анамнезу, показниками біохімічного аналізу крові тощо).
– Як ви це робите?
Н. Б.: Виявлення, а потім і застосування цих маркерів ми здійснюємо за допомогою спеціально розроблених алгоритмів та методів машинного навчання, реалізованих в середовищі інформаційної системи, котру я вже коротко презентувала. Додатково відзначу, що база даних інформаційної системи містить також широкий набір кількісних і якісних показників здоров’я кожного з наших пацієнтів. Серед них, окрім анамнезу і результатів різних аналізів, фігурують й певні індивідуальні характеристики, котрі пацієнт надає власноруч при онлайн-реєстрації. Вони стосуються тих сторін життя (особливостей харчування, фізичної активності, соціального положення, емоційного стану та ін.), без відомостей про які неможливо сформувати повний профіль пацієнта (ППП) – тобто набір даних, необхідний і достатній для надання людині потрібної допомоги.
Дане оцінювання відбувається за кращими відомими і створеними нами програмами, що мінімізують суб’єктивні моменти у переліку відомостей, які користувач надає власноруч при онлайн-реєстрації.
Наприклад, із 253-х поширених оціночних моделей психологічного стану ми разом зі спеціалістами-психологами відбирали ті, що мають доказову базу застосування і найбільше відповідають специфіці наших задач. На їх основі ми створили комбіновану модель, яка є вже абсолютно адекватною цим задачам, мінімізує будь-які суб’єктивні моменти і забезпечує отримання психологічної складової повного профілю пацієнта. Інші складові ППП (результати біохімічного, імунного, мікробіологічного аналізів тощо) також мають свої особливості. Наприклад, показників біохімічного аналізу крові в ППП фігурує значно менше, аніж у стандартній панелі, оскільки нас цікавлять лише ті з них, які входять до вищезгаданих комплексних маркерів. Аналогічно з імунних показників обираються лише ті, що вказують на запалення. Адже саме стан запалення визначає більшість з захворювань, пов’язаних з порушенням мікробіому.
Але тут нас зазвичай цікавлять не стільки «типові» імунні показники, що вказують лише на наявність такого стану, скільки специфічні сигнальні молекули та маркери, які свідчать про початок виникнення певних хронічних запалень.
Щодо мікробіому, то у повному профілі пацієнта він характеризується, в першу чергу, обраним нами набором мікробних та імунних маркерів (клінічно валідованих, або хоча б верифікованих у наших регіональних обмежених клінічних дослідженнях.Частину цих маркерів запатентовано, інші – валідуються).
– Для яких хвороб це може бути застосовано?
Н. Б.: Ми прагнемо покрити в такий спосіб найпоширеніші захворювання, пов’язані зі змінами кишкового, орального, вагінального мікробіомів та мікробіому шкіри.
Зокрема, йдеться про цукровий діабет другого типу, серцево-судинні патології і стани, синдром подразненого кишечника, карієс, пародонтоз, бактеріальний вагіноз, атопічний дерматит тощо.
Для цього ми розробили спеціальні інструменти – маркерні «пакети» для визначення та раннього програмування здоров’я зазначених мікробіомів. Наразі наш Центр займається остаточною валідацією та оптимізацією біомаркерів з метою зменшення їх кількості і, водночас, підвищення точності комплексної оцінки стану пацієнта. Це наближає нас до великої мети – лікувати людину, а не хворобу.
– На базі Центру ще й навчаються студенти?
Н. Б.: Так, це третій напрям діяльності Центру – навчання студентів на нашій кафедрі «Клінічно-лабораторної діагностики і фармакології».
Окрім забезпечення базового навчання за типовими програмами, ми всіляко намагаємося продемонструвати молоді й те, що відбувається на передньому краї медицини. Наш молодий колектив підходить до цього творчо, перманентно вишукує нові навчальні підходи, оригінальні матеріали.
Ми часто запрошуємо знаних спеціалістів для неформальної презентації нових знань і навичок, які стосуються, у першу чергу, новітньої медицини 4П.
Центр і кафедра переходять на цифрові методи навчання і досліджень. За допомогою досвідчених у цій справі фахівців з університету Бона розробляється єдиний мережевий ресурс наскрізного ІТ-менеджменту науки, навчання та інших сторін діяльності нашого колективу.
Ресурс буде доступний, зокрема, для навчання медичних і немедичних спеціалістів та консультаційної допомоги споживачам.
Паралельно він обслуговуватиме медичний сервіс ранньої діагностики і спрямованої корекції порушень мікробіому.
І четвертий наш напрям (або перший?) – це наукові дослідження.
Продовження у наступному номері.
Бесіду вела Людмила Чуприна.
ДОСЬЄ
Надія Володимирівна Бойко
д. біол. н., проф., завідувачка кафедри клінічної лабораторної діагностики та фармакології Ужгородського національного університету, директор науково-дослідного і навчального Центру молекулярної мікробіології та імунології слизових оболонок (НДНЦ ММІСО). Провідний науковий співробітник у Касовія Лайф Саєнс і співзасновник компанії Едієнс.
Наукові інтереси: індивідуальне харчування, фармабіотики, мікробіом людини, інфекційні та неінфекційні захворювання; безпека харчових продуктів, П4 медицина.
Додаткова експертиза: передача знань, співзасновник і координатор технологічних платформ «Агро-продовольча» та «Здоров’я і Добробут».
Проекти ЄС: BaSeFood, JSO-ERA, ODiN (FP7), CAPINFOOD (CEE), FoodWARD (Erasmus+), BacFoodNet (COST), SKIN (Horizon 2020).
Член товариств: SMI, SOMED, ASA, SMU.
Редактор: SOMED, Мікробіологічний журнал.
Детальніше
ПОЛІМОРФІЗМ С677Т ГЕНА MTHFR ЯК ФАКТОР РИЗИКУ: ОГЛЯД МЕТА-АНАЛІЗІВ
Метою даної публікації стало підсумування даних мета-аналізів, що вивчали асоціацію поліморфізму С677Т MTHFR з різними патологічними станами у європейській популяції та узагальнення практичних рекомендацій щодо застосування даної інформації у клінічній практиці.
Описано клінічні показники, які свідчать про дефіцит фолатів та їх асоціацію з генотипом за поліморфізмом С677Т MTHFR. У роботі наведено дані актуальних мета-аналізів щодо асоціації генотипу за С677Т MTHFR з розвитком 11 видів репродуктивних порушень, 8 поширених серцево-судинних захворювань, 3 неврологічних порушень, 10 онкологічних захворювань, а також з депресією, алкоголізмом, нефропатією та ретинопатією при цукровому діабеті, ревматоїдним артритом. Наведено дані досліджень і міжнародних рекомендацій з корекції дефіциту фолатів у залежності від генотипу
Вступ
За останні десятиліття широкого застосування у клінічній практиці молекулярно-генетичної діагностики накопичено колосальну базу даних відносно ролі різних генів у виникненні тих чи інших патологічних станів.
Мабуть, найбільш широко дослідженими є поліморфізми генів фолатного обміну (MTR, MTRR, MTHFR тощо).
Особливо привертає на себе увагу ген ключового ферменту даного метаболічного шляху – ген 5,10-метилентетрагідрофолат редуктази (MTHFR), що каталізує перетворення 5,10-метилентетрагідрофолата в 5-метилтетрагідрофолат – основну форму доступного для клітин фолату. Для даного гену відомо декілька поліморфних варіантів, найважливішим з яких є заміна цитозину (С) на тимін (Т) у положенні 677, що у гетерозиготному стані (генотип 677СТ) призводить до зниження функціональної активності продукта гена на 30%, а в гомозиготному (генотип 677ТТ) – на 60%. Зниження активності даного ферменту, з одного боку, призводить до дефіциту активної форми фолату, що впливає на ключові фази життя клітини (метилування ДНК, поділ, регуляцію активності генів тощо). А з іншого, до порушення перетворення гомоцитстеїну на метіонін, і, відповідно, патологічного накопичення гомоцистеїну.
Однак, велика кількість даних та їх суперечливість збивають з пантелику практикуючих лікарів і тим самим зводять до мінімуму використання даних про генотип пацієнта з метою оцінки ризиків, профілактики та лікування різноманітних патологічних станів. В останні роки накопичені результати тисяч проведених досліджень дали змогу провести надійну оцінку ризиків, що несе низькофункціональний варіант 677ТТ гену MTHFR для різних етнічних груп.
Тому метою даної публікації стало підсумування даних мета-аналізів, що вивчали асоціацію поліморфізму С677Т MTHFR з різними патологічними станами в європейській популяції та узагальнення практичних рекомендацій щодо застосування даної інформації у клінічній практиці. Особливості ефекту носійства даного поліморфізму в інших популяціях у даній роботі не розглядалися.
Поширеність низькофункціональних варіантів гена MTHFR
Ще в 1995 році Frosst P. зі співавт. виявили поліморфний варіант С677Т гена MTHFR, який призводив до зниження активності фермента на 30% у гетерозиготній формі та на 60% – у гомозиготній формі і підвищення рівня гомоцистеїну в плазмі крові. У даному дослідженні автори виявили заміну у 38% хромосом [1].
У подальшому були проведені дослідження у різних етнічних групах і географічних регіонах з визначення частоти даного поліморфізму. Було показано, що частота гомозиготного варіанту 677ТТ найвища у європейській, азіатській, центрально- і південно-американській популяціях (1–32%), найнижча – у різних африканських популяціях (0–3%) [2].
В Україні частота 677ТТ генотипу у різних регіонах коливається від 6 до 11% [3–6].
Було встановлено, що фолати виступають кофакторами у багатьох біохімічних процесах, таких як метаболізм амінокислот, синтез пуринів та тимидіну та метилуванні ДНК [7].
Клінічні показники, що можуть свідчити про генетичні дефекти обміну фолатів
Неадекватне споживання фолієвої кислоти з їжею є головною причиною дефіцита фолатів, який включає зниження концентрації фолатів у сироватці, плазмі крові та еритроцитах, а також підвищення рівня гомоцистеїна в плазмі крові. Класичним симптомом дефіциту фолатів є мегалобластна анемія [7].
Клінічно вираженим показником дефіциту фолатів (що визначається при мегалобластній анемії) є концентрація <135 ng/ml (305 nM) в еритроцитах та <3,1 ng/ml (7nM) у сироватці крові. Підвищення рівня гомоцитеїну відбувається при концентрації фолатів нижче 4,4 ng/ml (10 nM) у сироватці крові і 150 ng/ml (340 nM) в еритроцитах. Однак оптимальною концентрацією фолатів в еритроцитах для жінок репродуктивного віку є 400 ng/ml (906 nM), що корелює з найвищим рівнем зниження ризику дефектів нервової трубки у плода [7].
Нормальним рівнем гомоцистеїну прийнято вважати 5–15 µmol/l [8]. Мета-аналіз, проведений Wald D.S. (2002), показав, що підвищення рівня гомоцистеїну в сироватці крові на 5 µmol/l призводить до підвищення ризику ішемічної хвороби серця, глибокого венозного тромбозу та інсульту на 42, 60 і 65% відповідно [9].

Асоціація рівня фолатів та гомоцистеїну з генотипом за поліморфізмом С677Т MTHFR
Мета-аналіз, проведений Tsang BL. (2015), показав, що концентрація фолатів в плазмі/сироватці крові та еритроцитах корелює з генотипом за поліморфізмом С677Т MTHFR [10]. Так відмічено, що рівень фолатів у плазмі крові вищий при генотипах СС>ТТ (13%), СС>СТ (7%), СТ>ТТ (6%); градієнт рівня фолату в еритроцитах склав 16, 8, 9% відповідно.
Як показав мета-аналіз, проведений Wald DS. зі співавт. (2002), концентрація гомоцистеїну також залежить від генотипу за поліморфізмом С677Т MTHFR [9].
Так, різниця в концентраціях гомоцистеїну в плазмі крові у індивідів з генотипом 677ТТ, вища на 2,7 µmol/l у порівнянні з носіями генотипу 677СС. При цьому різниця між носіями генотипу СТ (гетерозиготи) і СС (гомозиготи за диким типом) складає лише 0,29 µmol/l. Однак, у носіїв генотипів ТТ і СС не виявлено відмінностей у рівні холестерину, кров’яного тиску та індексах маси тіла.
Це дало вектори для подальших досліджень ролі генетичних порушень обміну фолатів. Численні дослідження були проведені для вивчення асоціації даного поліморфізму з різноманітними патологічними станами: дефектами нервової трубки, краніофаціальними вадами, хромосомними аномаліями, серцево-судинними захворюваннями, неврологічними розладами, репродуктивними розладами, різними видами раку тощо [7].
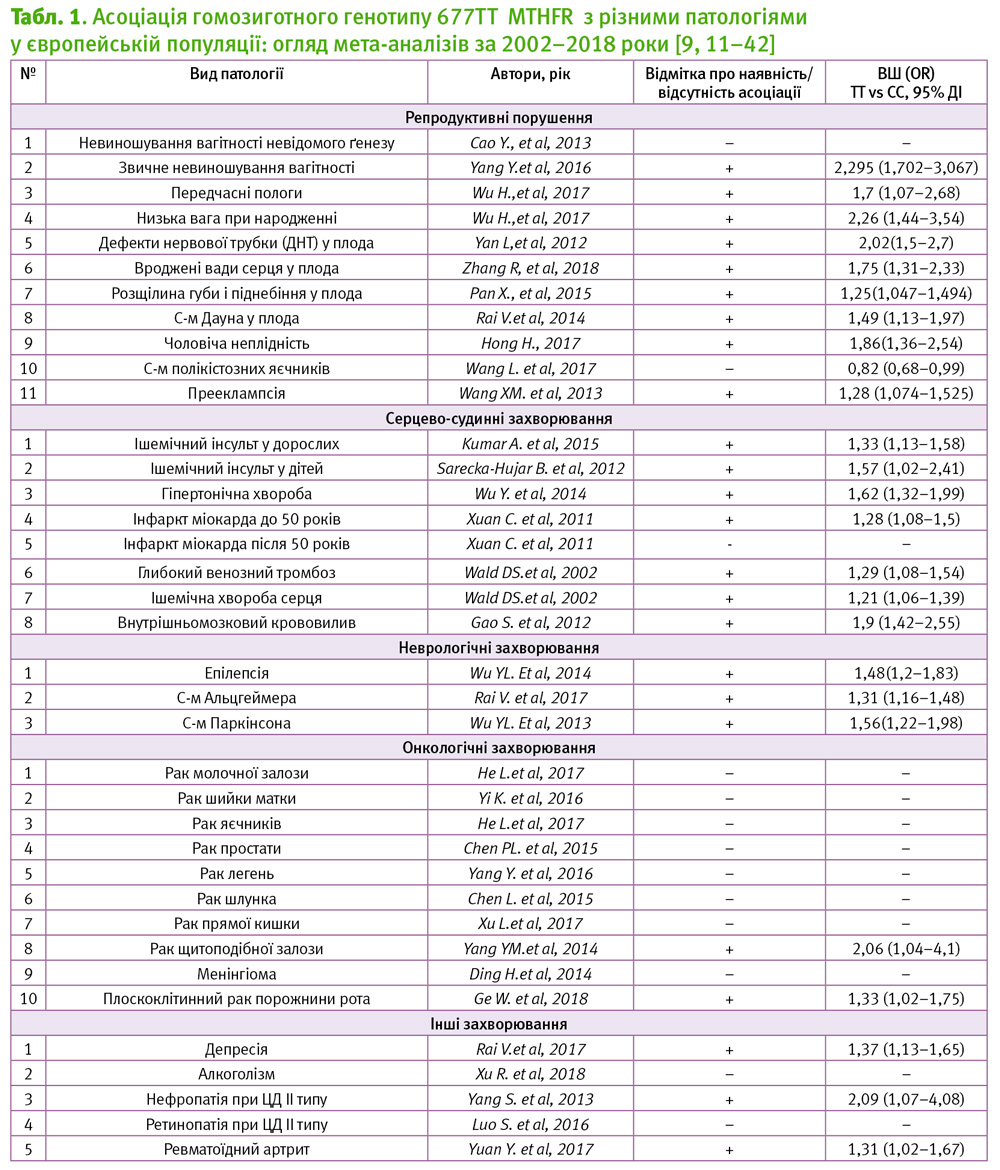
Як інтерпретувати дані, зазначені в таблиці?
Показник ВШ (OR) >1 (відношення шансів; OR – odds ratio) свідчить про підвищення ризику виникнення патологічного стану у індивідів з генотипом 677ТТ проти індивідів з генотипом 677СС . Наприклад, частота народження дітей з вродженими вадами серця складає 4/1000 [44]. Тобто абсолютний показник ризику народження дитини з вродженою вадою серця – 0,4%; при OR=1,75 для генотипу 677ТТ vs 677CC цей ризик підвищується на 75% від абсолютного показника 0,4% (0,4*0,75=0,3%), тобто складатиме 0,4%+0,3%=0,7%. Таким чином, скоригований ризик народження дитини з вродженою вадою серця за умови генотипу 677ТТ у матері складатиме 7/1000 (0,7%).
Якщо говорити відносно досліджень з вивчення невиношування вагітності, то мета-аналіз був проведений для досить гетерогенної групи, що може спричинити викривлення результатів. Крім того, в цьому дослідженні була показана асоціація невиношування вагітності та поліморфізму С677Т MTHFR для східно-азійської популяції (OR=1,68), але відсутність такої асоціації для європейської підгрупи [11]. Однак, у роботі Yang Y. та співавт. (2016) продемонстровано наявність асоціації гомозиготного генотипу 677ТТ матері з підвищеним ризиком (OR=2,295 CI 1,702–3,067) звичного невиношування вагітності (3 і більше втрати вагітності до 20 тиж.) [12] без зазначення етнічної складової.
Відповідно до нашого дослідження, проведеного в групі невиношування вагітності з урахуванням каріотипу та наявності/відсутності ембріону (n=333), питома вага генотипу 677ТТ склала 9,5% і достовірно перевищила таку в контролі (1,8%, р<0,01). Найбільша частота (20%) генотипу ТТ відмічається в групі жінок з анембріоніями та нормальним каріотипом. Таким чином, встановлено, що наявність у жінки генотипу 677ТТ є чинником високого ризику анембріонії з нормальним каріотипом (OR=12,25, CI 8,4–14,6) [5].
Відносно ролі генетичних дефектів обміну фолатів в ґенезі чоловічої неплідності (зниження концентрації сперматозоїдів, рухливості, життєздатності, відсоток аномальних форми тощо) в дослідженнях Cornet D. та співавт. (2017) було продемонстровано, що носії гомозиготного генотипу ТТ мають підвищені показники рівня деконденсації ДНК в сперматозоїдах [45].
Корекція дефіциту фолатів у залежності від генотипу за С677Т MTHFR
Після встановлення взаємозв’язку дефіциту фолатів і формуванням дефектів нервової трубки у плода були запроваджені програми преконцепційної профілактики з додатковим прийомом фолієвої кислоти.
У 1984 році було встановлено, що прийом фолієвої кислоти в дозі 800 мкг/добу в якості преконцепційної профілактики знижує ризик вагітності з ДНТ на 89% [46]. Більш пізні дослідження показали ефект від преконцепційної профілактики фолієвою кислотою на рівні 30–40% [47].
В 1996 році FDA (Food and Drug Administration) запровадила збагачення зернових продуктів фолієвою кислотою в США, що призвело до зниження рівня вагітностей з дефектами нервової трубки на 31% [48].
Після цього не було виявлено ефекту від додаткового прийому фолієвої кислоти в якості преконцепційної профілактики [47].
Зараз Центр контролю та профілактики захворювань та Американська асоціація акушерів-гінекологів рекомендують споживання фолієвої кислоти для жінок репродуктивного віку для зниження ризику ДНТ у плода на рівні 400 мкг/добу і 4000 мкг/добу для запобігання повторним випадкам ДНТ [48, 49].
В останніх рекомендаціях AHRQ (Agency for Healthcare Research and Quality) за 2017 рік зазначено необхідність прийому 400–800 мкг фолієвої кислоти для всіх жінок, які планують вагітність або можуть завагітніти. Критичними періодами вважаються 1 місяць до зачаття і 2–3 місяці після [49].
Не дивлячись на встановлення зв’язку генотипу за поліморфізмом С677Т MTHFR і концентрацією фолатів/гомоцистеїну, достовірних даних про ефективність додаткового прийому фолієвої кислоти у залежності від генотипу і дози не було. У 2011 році Crider KS. з співавт. опублікував результати масштабного дослідження щодо впливу додаткового прийому фолієвої кислоти протягом 1, 3 і 6 місяців у різних дозах (100 мкг/добу, 400 мкг/добу, 4000 мкг/добу та 4000 мкг/тиждень), за генотипу С677Т MTHFR на рівень фолатів та гомоцистеїну [50]. У результаті дослідження було встановлено, що прийом фолієвої кислоти в дозі 100 мкг/доб і 4000 мкг/тиждень не впливає на рівень гомоцистеїну при генотипі 677ТТ. Після 6 місяців прийому фолієвої кислоти було виявлено достовірне зниження рівня гомоцистеїну у всіх MTHFR-групах, що приймали 400 та 4000 мкг/добу. Через 3 місяці концентрація гомоцистеїну знизилася нижче порогового рівня лише в групі СС-генотипу, що приймала 4000 мкг/добу. Через три місяці після припинення прийому фолієвої кислоти рівень гомоцистеїну в групі ТТ-генотипу був нижче порогового значення лише в групах, що приймали фолієву кислоту в дозі 400 та 4000 мкг/добу.
Масштабне дослідження Anderson CA. з співавт. (2013) [48] показало, що прийом 200 мкг/добу фолієвої кислоти призводить до достовірного підйому рівня фолатів в крові лише після другого 12-тижневого циклу прийому (з 30-тижневою перервою між циклами). Прийом 400 мкг/добу дозволив підвищити рівень фолатів в плазмі крові вже у перший 12-тижневий період, але відмічалося більше зростання рівня фолатів у другому періоді. При цьому у осіб з генотипом 677ТТ спостерігалась краща відповідь на прийом додаткових доз фолієвої кислоти. Відмічено також, що достовірне зростання рівня фолатів в еритроцитах відмічалося лише при прийомі 400 мкг фолієвої кислоти.
У дослідженні Hiraoka M. (2017) було продемонстровано, що при додатковому прийомі 400 мкг/добу фолієвої кислоти (тобто загальний рівень споживання фолатів становив близько 650 мкг на добу) різниця в концентрації фолатів у крові між MTHFR-групами нівелюється [7].
Дослідження Miyaki (2005) показало, що прийом 1 мг фолієвої кислоти на добу достатньо, щоб знизити рівень гомоцистеїну нижче порогового рівня у всіх MTHFR-групах, причому через 3 місяці прийому цей ефект не змінюється. Однак, ефект зниження рівня гомоцистеїну у осіб з ТТ генотипом був в 2,4 рази кращим проти осіб з СС генотипом [7].
Раніше було встановлено, що зниження рівня гомоцистеїну на 3 µmol/l показує зниження ризику ішемічної хвороби серця на 16%, глибокого венозного тромбозу на 25% та інсульту на 24% [9].
Враховуючи поширеність дефіциту фолатів, на перший погляд, доцільним було запровадження прийому додаткових доз фолієвої кислоти всім групам населення. Однак, ефекти від масового застосування великих доз фолатів погано вивчені. Так є свідчення того, що довготривалий додатковий прийом фолієвої кислоти може провокувати розвиток ракових захворювань [51].
Узагальнення рекомендацій щодо додаткового прийому фолієвої кислоти
Виходячи з вищевикладеного, можна сформулювати наступні рекомендації:
- У якості преконцепційної профілактики жінкам репродуктивного віку доцільно приймати фолієву кислоту в дозі 400 мкг/добу при генотипі 677ТТ MTHFR не менше ніж за 6 місяців до зачаття. При генотипах СС та СТ достатнім буде прийом 400 мкг/добу протягом трьох місяців до планування вагітності і продовжувати прийом до 12 тижня вагітності.
- В умовах обмеженого часу підготовки до вагітності необхідно приймати 800 мкг фолієвої кислоти мінімум за 1 місяць до зачаття незалежно від генотипу, потім дозу знизити вдвічі.
- Якщо в анамнезі у жінки є випадки вагітностей плодом з ДНТ, необхідно призначати прийом фолієвої кислоти 4000 мкг/добу за 3 місяці до планування вагітності при генотипі СС/СТ і за 6 місяців – при генотипі ТТ. Після зачаття знизити дозу до 800 мкг до кінця І триместру.
- Для зниження рівня гомоцистеїну і пов’язаних з ним ризиків необхідно приймати 4000 мкг/добу фолієвої кислоти не менше ніж три місяці при генотипі СС/СТ та не менше, ніж шість місяців при генотипі ТТ.
- Для профілактики всіх фолатзалежних станів при генотипі 677ТТ доцільним є споживання 400 мкг/добу фолієвої кислоти (перевагу надавати зміні раціону харчування) або додатковий прийом 200 мкг фолієвої кислоти.
Можливі протективні ефекти низькофункціонального алеля 677Т MTHFR
Важливо також зазначити, що гомозиготний генотип 677ТТ за законами спадковості є лише «побічним продуктом» поширення гетерозигот.
Еволюційна перевага гетерозиготного носійства даного поліморфізму наразі не зовсім зрозуміла. Однак, поширеність гетерозигот на рівні 40–50% у всіх популяціях може вказувати на наявність позитивних ефектів від цієї мутації, оскільки природнім добором (який в людській популяції фактично ще діяв до початку ХХ ст.) закріплюються лише мутації, які збільшують шанси індивіда на виживання в певних умовах і передачу свої генів наступним поколінням. Так, деякі проведені дослідження показали, що гетерозиготні носії поліморфного варіанту С677Т MTHFR мають більші шанси зберегти когнітивні здібності у старості [52]. У роботі Saffroy R. та співавт. (2008) було зроблено припущення, що низькофукціональний алель Т може знижувати ризик розвитку алкогольної залежності, а також знижувати нейротоксичні та гепатотоксичні ефекти від прийому алкоголю [53].
Крім того, у дослідженні Trovato GM. (2012) продемонстровано зниження ризику (OR=0,684 CI 0,313–1,494) розвитку ниркової недостатності у носіїв Т алелю, без цукрового діабету та за умови нормального рівня гомоцистеїну [54]. Однак всі зазначені гіпотези потребують подальших досліджень, оскільки мають низький рівень доказовості.
Детальніше

РОЗБІЖНІСТЬ РОСТУ
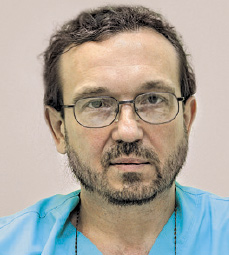
Автори звертають увагу, що затримка росту одного з плодів при двійнях є поширеною й загальновідомою проблемою ведення вагітних, оскільки людська матка не надто придатна для забезпечення потреб живлення більше одного плода. Відповідно, кожен четвертий плід із двієнь народжується малим для свого віку вагітности (рис. 1), згідно з номограмами для одноплодових вагітностей. Вага новонароджених при двійнях перетинає 10-й перцентиль таблиць для одноплодових вагітностей в середньому у 38 тижнів, себто всі близнюки, народжені після 38 тижнів, матимуть обмеження росту відповідно до стандартів для одноплодових вагітностей. Особливі для двієнь стандарти наразі не набули ще визнання через побоювання можливих помилкових оцінок.
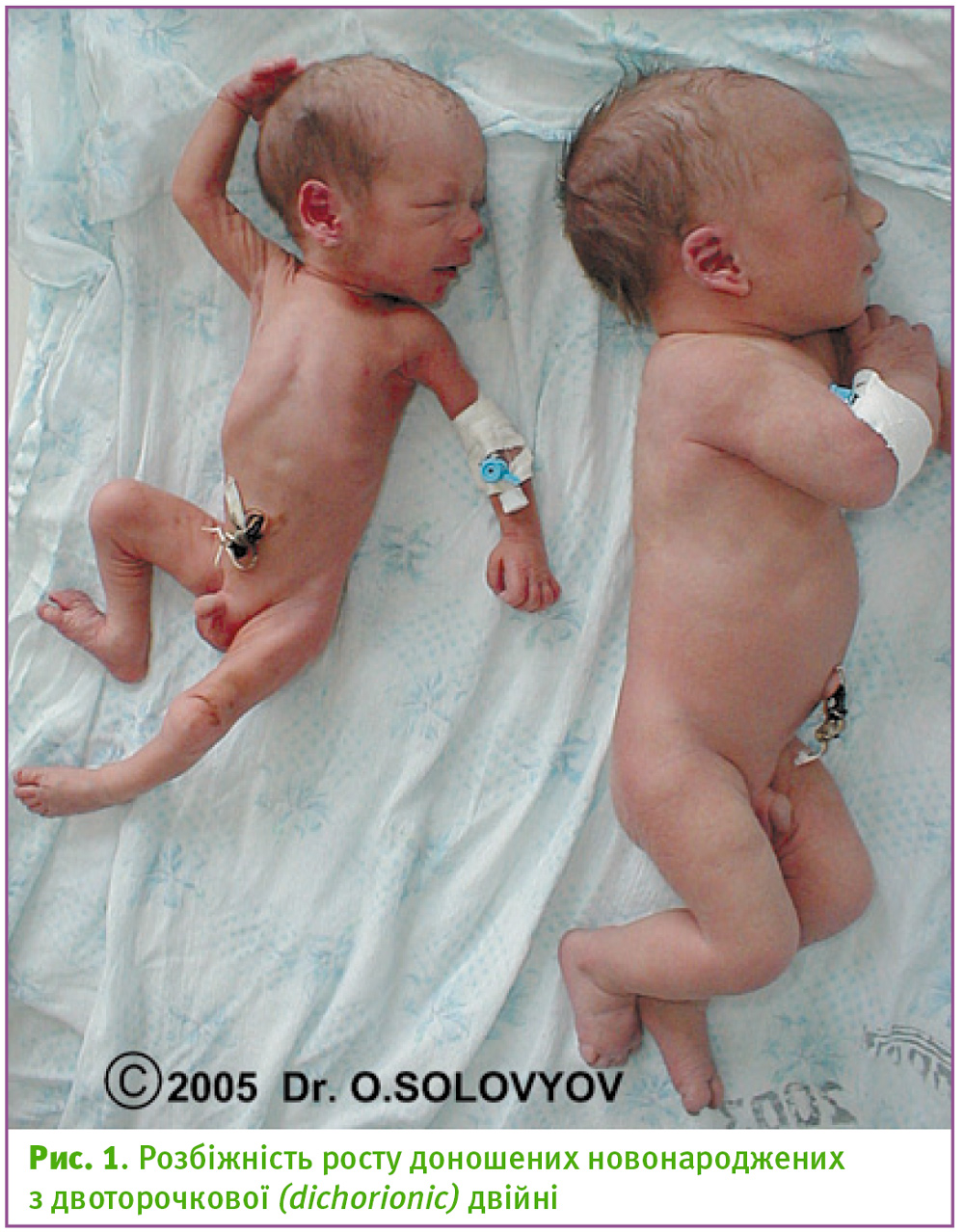
З погляду авторів, у будь-якому разі незамінну роль у діагностиці та веденні двієнь має діагностичний ультразвук. Насамперед він допомагає визначитись із віком вагітности й типом двійні за її хоріальністю; ці обидва завдання мають бути виконаними наприкінці першого триместру. У кожній парі близнюків з невідповідністю їх зростання більший плід зазвичай відповідає очікуваним для свого віку вагітності розмірам. У середньому невідповідність зростання при одноторочкових (monochorionic) двійнях є подібною до такої ж при двоторочкових (dichorionic) і складає 10%.
Клінічної значущості набуває розбіжність уявної ваги плодів понад 25%, що зустрічається також у близько 10% як одно-, так і двоторочкових двієнь.
Наводяться чинники, що мають доведений зв’язок із невідповідністю росту близнюків: периферичне входження пуповини одного з близнюків, одноторочковий (monochorionic) тип двійні, різні за статтю плоди, перша вагітність і штучне запліднення. Хоча розбіжність росту однаково часто зустрічається серед одноторочкових та двоторочкових двієнь, ризик погіршених перинатальних наслідків є більшим для одноторочкових двієнь при будь-якому подібному рівні невідповідности росту.
Автори вказують, що антенатальне визначення тяжкої розбіжности є далеким від ідеальнго – чутливість коливається між 23% та 61%, і пропонують замість оцінки уявної ваги плодів порівнювати обводи животів обох плодів. Відношення більшого обводу живота до меншого, що перевищує значення 1,3, є точнішим провісником тяжкої розбіжности росту плодів.
Також автори радять для наочності розміщати поруч на екрані УЗ-сканера поперечні зрізи обох животиків при однаковому збільшенні (рис. 2).
Зрозуміло, що при підозрі на розбіжність росту близнюків мають оцінюватись й инші дані – наслідки роботи посліду: об’єм оплодневої рідини, допплерівські показники плодового кровоплину.
Висновки
Автори роблять висновки, що антенатальне ведення двієнь із невідповідним зростанням плодів створює в кожному випадку свої особливі складнощі, оскільки кожного разу треба враховувати інтереси обох близнюків. Одноторочкові (monochorionic) двійні мають особливо високий ризик погіршених наслідків, адже внутрішньоутробна загибель меншого плода через спільний кровоплин впливає також і на стан більшого плода. Нерівний розподіл спільного посліду є найважливішою причиною розбіжностей росту в одноторочкових двійнях.
Значно ускладнює оцінку стану плодів наявність артеріо-артеріальних анастомозів, при яких нульовий чи зворотний діастоличний кровоплин в артеріях меншого плода не має такого однозначно поганого прогнозу, як при одноплодових вагітностях. При двоторочкових (dichorionic), зазвичай двояйцевих (dizygotic), двійнях близнюки мають роздільний кровоток, тому головними причинами невідповідности зростання плодів є генетична розбіжність та плацентарна дисфункція (рис. 1).
Ведення двоторочкових двієнь із розбіжністю зростання є простішим й подібним до ведення одноплодових вагітностей, хоча переваги передчасного розродження меншого плода завжди мають узгоджуватись із можливою шкодою для плода більшого.
Практичні нотатки
- Ультразвук відіграє ключову роль у визначенні затримки росту одного з плодів та догляді таких двієнь.
- При одноторочкових (monochorionic) двійнях найважливішою причиною розбіжности росту плодів є нерівний розподіл посліду – важливою ознакою цього є наявність оболонкового входження пуповини одного з плодів при серединному входженні пуповини другого.
- При одноторочкових двійнях стан взаємодії близнюків визначають судинні анастомози та їхній вплив на доплерівські показники в артеріях пуповини меншого плода.
- Невідповідне зростання одноторочкових близнюків потребує щотижневого спостереження для вчасного виявлення проявів синдрому міжблизнюкового перетікання, стану анемії/поліцитемії чи неминучої загибелі, при яких може бути використано лікувальне внутрішньоматкове втручання.
- Двоторочкові двійні переважно двояйцеві, найчастіше розбіжність росту викликають генетичні розбіжності у плодів або плацентарні дисфункції.
- При двоторочкових двійнях спостереження подібне до одноплодових вагітностей, але в разі потреби передчасного розродження слід виходити з оцінки прогнозів для обох плодів.

З ДНЕМ НАРОДЖЕННЯ, АНІН!
В Україні створено нову професійну медичну асоціацію
Липень – місяць не надто багатий на події у професійному співтоваристві. А тому легко пропустити щось насправді варте уваги. Тому ми намагаємось інформувати вас про цікаві і, головне, корисні новини української медичної сфери. Про одну з таких коротко розповімо сьогодні
Нейроімунологія об’єднує не тільки неврологів та імунологів
Ньюсмейкерами цього разу виступили колеги імунологи, точніше нейроімунологи. У середині липня 2019 року в Україні офіційно зареєстрована нова медична спільнота – ГО «Асоціація спеціалістів з нейроімунології, імунотерапії та нейрореабілітації» – АНІН.
До слова, акушери-гінекологи також запрошені брати участь у науково-практичних конференціях та інших заходах АНІН, а також увійти до її складу. Адже різні аспекти імунології давно вже є необхідною складовою акушерської і гінекологічної практики.
Загалом, членом Асоціації може бути будь-яка людина, яка має вищу медичну освіту. На цьому, зокрема, під час першого засідання, яке відбулося у Києві, 18 липня цього року наголошував Володимир Стефанишин, один з ініціаторів та засновників Асоціації, директор єдиного і унікального поки що для України медичного центру «Клініка нейроімунології VIVERE».
Спікер детально розповів присутнім про мету, принципи, напрями діяльності, структуру і найближчі плани Асоціації.
Окрім традиційних для будь-якої професійної асоціації напрямків – освітня складова; участь у розбудові політики галузі (клінічні протоколи, настанови тощо); формування когорти експертів для створення рецензій на профільні медичні статті тощо, є й інші опції, які мають зацікавити лікарів. Зокрема, члени Асоціації матимуть можливість розібрати складний клінічний випадок за допомогою онлайн-консиліуму. Тобто, максимально оперативно і на вищому професійному рівні.
Крім цього, є ще один приємний і завжди актуальний бонус – знижка (аж до 50%!) на участь у міжнародних наукових заходах, що відбуваються за кордоном. З огляду на їх чималу вартість, погодьтеся, приваблива можливість.
Теми для майбутніх конференцій, семінарів та тренінгів формуватимуться, у тому числі, з урахуванням побажань лікарів. Так, вже під час цього, першого, засідання, шляхом опитування присутніх, було визначено тему наступного, яке планується провести 26 вересня 2019 року. Отже, наступна зустріч буде присвячена темі «Нейроінфекції».
Все про герпесвірусні інфекції у щойно виданій монографії
Під час засідання також відбулася презентація монографії «Герпесвірусні інфекції» к. мед. н., зав. лабораторії імунології та молекулярної біології інституту експериментальної і клінічної медицини НМУ імені О. О. Богомольця, секретаря Асоціації Дмитра Мальцева. «… Всі види вірусів, всі відомі ураження різних органів і систем. Ускладнення. Сучасна діагностика, лікування, профілактика. Всього 200 сторінок – стисло, але ємко. Створює повну картину проблеми», – так характеризує свою роботу автор. До слова, ті, хто подає заявку на членство в Асоціації, отримують примірник у подарунок.
Унікальна нейрохірургія в Україні
Окрім організаційних питань новоствореної Асоціації, програма засідання передбачала також невелику, але вельми цікаву науково-освітню програму.
Зокрема, Володимир Федірко, д. мед. н., зав. відділення субтенторіальної нейроонкології Інституту нейрохірургії імені А. П. Ромоданова НАМН України, висвітлив у своїй блискучій лекції актуальну проблему тригемінальної невралгії. Особливий акцент лікар зробив на необхідності дотримання адекватного алгоритму діагностики, у тому числі, вірусологічних досліджень. Адже сьогодні вже відомо, що нейропатії герпесвірусного походження не мають типових клінічних проявів.
Він також наполягає на тому, що наступним кроком діагностичного алгоритму після збору анамнезу, скарг та клінічних проявів, має бути візуалізація внутрішньочерепного простору (при першому ж зверненні пацієнта!).
Загалом, всі пацієнти з порушенням функції черепних нервів потребують консультації нейрохірурга для верифікації складової, що потребує нейрохірургічного лікування.
Вплив мікробіоти на здоров’я людини. Запитань поки більше, ніж відповідей
«Вісь мікробіота – кишківник – мозок» – тема, яку презентував Дмитро Мальцев. Медичний інтерес до теми ролі мікробіоти у запобіганні захворюванням постійно зростає. Вона є дуже популярним предметом наукових досліджень і дискусій. Все це відображається у численних публікаціях кращих наукових видань, у тому числі, журналу «Ланцет».
Натомість, як зауважує спікер, до наявних клінічних рекомендацій з ведення та лікування пацієнтів ці дані поки не внесені. Причина, на думку лікаря, полягає у тому, що впровадження таких даних може призвести до досить відчутних змін самих протоколів. Тож, насторожене ставлення продиктоване прагненням все перевірити, зважити всі «за» і «проти».
Якщо говорити про акушерську і гінекологічну практику, то, наприклад, питання, чи потрібні дитині, народженій шляхом кесарого розтину, бактерії з вагіни матері, досі залишається дискусійним. І таких питань чимало, адже фактів накопичено багато, доказів – менше. Тож, як кажуть, далі буде.
Отже, не стаючи на жодну зі сторін, Дмитро Мальцев дуже цікаво і інформативно продемонстрував, що таке вісь мікробіота – кишківник – мозок, як вона працює і якими є наші можливості щодо впливу на цю систему регуляції.
Отже, шановні читачі, нагадаємо, що ми стисло розповіли про визначну подію – створення нової медичної асоціації, яка об’єднує лікарів не за принципом спеціалізації, а за прагненням професійного вдосконалення.
Детальніше