
Аналіз таргетних регіонів геному позаклітинної ДНК у материнській плазмі крові для неінвазивного пренатального тестування на трисоміЇ 13,18, 21, та для визначення статі плода (ЧАСТИНА ІІ)

Результати
Всього у цьому сліпому дослідженні було проаналізовано 631 зразок плазми крові жінок, яким були проведені інвазивні маніпуляції, в тому числі 52 вагітних із Т21, 16 – Т18 і 5 – Т13 (Рис. 1). Один зразок не пройшов контроль якості бібліотеки секвенування і був виключений з аналізу. Ще 19 зразків (14 нормальних, 3 Т18, 2 Т13) мали недостатню фракцію вфДНК <4% і були виключені з аналізу. На Рис. 2 показані демографічні характеристики усіх 631 зразків. Медіана віку матері склала 36 років, медіана маси тіла матері – 63 кг, а медіана гестаційного віку – 16 тижнів. Усі 611 зразків, які відповідали усім критеріям контролю якості, отримали певний показник ризику трисомії для Т21, Т18 та Т13 (Рис. 3). Зразки з показником ризику, вищим за порогове значення 1, були віднесені до категорії трисомії.
Апостеріорний аналіз валідованого набору даних свідчить, що цей поріг може бути навіть на рівні 0,91 (див. Рис. 1). Детекція Т21 відбулася в 52/52 випадках (95% ДІ, 93,2–100%) (Рис. 3А). Детекція Т18 відбулася в 16/16 випадках (95% ДІ, 79,4–100%) (Рис. 3В) і детекція Т13 відбулася в 5/5 випадках (95% ДІ, 47,8–100%) (Рис. 3С). Ці результати представлені у Табл. 1.
З розподілом усіх випадків за фетальною фракцією можна ознайомитися на Рис. 2. Середнє арифметичне усіх фетальних фракцій склало 10,9% із SD 4,1%. Як показано на Рис. 4, зв’язку між фетальною фракцією та ризиком трисомії в нормальних зразках немає (р-значення кореляції Пірсона ˃0,4 для усіх 3 тестів анеуплоїдії), хоча у зразках з трисомією спостерігалась чітка кореляція цих показників. А саме показник кореляції Пірсона, що оцінює зв’язок між ризиком трисомії та фетальною фракцією у зразках із Т21, Т18 та Т13, дав р-значення 0,0014, 0,0002 та 0,0164 відповідно.
Дев’ятнадцять зразків з аналізу виключено з причини низької фетальної фракції, ще 1 зразок виключено з технічних причин. Із 611 зразків, які залишилися, 538 – норма, 52 – Т21, 16 – Т18 та 5 – Т13.
Нижня та верхня частини кожного «ящичка» становить собою міжквартильний діапазон (IQR) певної характеристики, а смуга посередині – значення медіани. «Вуса» кожного «ящичка» показують діапазон даних,що знаходяться в межах 1,5хIQR. Значення, вищі ніж 1,5хIQR, показані незаповненими кружечками.
Випадки Т21 (А), випадки Т18 (В) та випадки Т13 (С). Зразки без патології (норма) позначені незаповненими кружечками, з трисомією – кружечками чорного кольору.
Випадки Т21 (А), випадки Т18 (В) та випадки Т13 (С). Зразки без патології (норма) із достатньою фетальною фракцією позначені незаповненими кружечками, а зразки без патології з недостатньою для аналізу (<4%) фетальною фракцією – незаповненими квадратами. Зразки з трисомією з достатньою для аналізу фетальною фракцією показані кружечками чорного кольору, а зразки з трисомією з недостатньою для аналізу фетальною фракцією (<4%) – квадратами чорного кольору. Лінія найкращої відповідності демонструє відсутність зв’язку між показником ризику трисомії та фетальною фракцією для зразків норми та, навпаки, наявність такого зв’язку між показником ризику трисомії та фетальною фракцією для зразків з трисомією.
Обговорення
У цьому дослідженні застосовано таргетний метод на основі захоплення таргетних послідовностей, а також інноваційні аналітичні алгоритми для детекції трисомій 21, 18 та 13 у плода. У рамках сліпого валідаційного дослідження, до якого увійшло 631 вагітна жінка з терміном гестації принаймні 10 тижнів, була продемонстрована 100%-ва діагностична чутливість та специфічність і точно визначені 52/52 випадки Т21, 16/16 випадків Т18 та 5/5 випадків Т13 у тих зразках, які відповідали критеріям контролю якості (n=611). Цей тест також правильно визначив стать плоду в усіх випадках.
У даному дослідженні ми зосередили увагу на аналізі хромосом 21, 18 та 13 та визначили, що оптимізований набір із приблизно 1500 локусів був достатнім для високоточної детекції фетальних анеуплоїдій. Ми також дослідили альтернативні набори, що містили менше TACS та/або TACS з різним вмістом GC. Ці експерименти дозволили нам дійти висновку, що найважливішим технічним фактором, що впливає на ефективність роботи методу, була кількість TACS на різних хромосомах, схожих за вмістом GC, а це давало можливість більш надійного коригування GC-зсуву. Ми помітили, що цей ефект був більше виражений на хромосомі 18: при застосуванні набору TACS, що не були оптимально співставленими за вмістом GC, 1 зразок Т18 був визначений як норма. Ці результати свідчать, що досліджуваний метод є чутливим до TACS із розбіжностями у вмісті GC, тому це дозволило нам створити оптимальний набір TACS на хромосомах 21, 18 та 13, що забезпечило правильну класифікацію як зразків норми, так і зразків трисомій (Рис.3).
Наша методика передбачає застосування надійного аналітичного алгоритму, який мінімізує випадкову та системну варіацію між постановками секвенування та є достатньо чутливим, щоб розрізнити еуплоїдні та анеуплоїдні зразки. Є чітка різниця між показниками ризику для трисомій та дисомій (Рис. 3), що дає можливість застосовувати схему двійкової (бінарної) класифікації.
Описаний у цій статті таргетний тест представляє собою інтегрований метод, який передбачає одночасне визначення фетальної фракції та точну детекцію фетальних анеуплоїдій. Цей алгоритм побудований на байєсівському підході до визначення фетальної фракції ДНК. До цієї моделі можна легко добудувати додаткову інформацію. Окрім цього, замість виведення точкової оцінки фетальної фракції ДНК, цей алгоритм обчислює апостеріорний розподіл фетальної фракції ДНК у кожному зразку. У подальшому він використовує нижню межу відповідного 95%-го довірчого інтервалу для того, щоб визначити, чи має той чи інший зразок достатню фетальну фракцію, чи ні. Такий консервативний підхід до визначення фетальної фракції забезпечує врахування найнижчої можливої фетальної фракції для цілей класифікації, таким чином мінімізується ймовірність неправильної класифікації, що може бути пов’язано з низькою часткою фетальної ДНК. Такий інноваційний алгоритм визначення фетальної фракції був також ретельно валідований незалежними спеціалістами із застосуванням локусів хромосоми Y у зразках від осіб чоловічої статі. Алгоритм розрахунку фетальної фракції був також протестований на зразках невагітних жінок. Цей алгоритм точно визначав відсутність фетальної ДНК у цих зразках.
У цьому дослідженні визначено 3 зразки з Т21 і 2 з Т18, в яких була низька фетальна фракція. Це ще раз доводить необхідність точної оцінки фетальної фракції при НІПТ для уникнення хибно-негативних результатів [32]. Описаний тут таргетний метод має внутрішньо притаманну йому велику глибину секвенування, що забезпечує високоточне кількісне визначення фетальної фракції та детекції анеуплоїдії. У клінічній практиці визначення низької фетальної фракції має надзвичайно велике значення, це потрібно для того, щоб повторно призначити взяття аналізу крові для повторного аналізу.
У поточному дослідженні оцінка зразків з багатьох центрів проводилась у вигляді простого поточного тестування, що можна легко відтворити в умовах реальної клінічної практики. Майбутня робота в основному зосереджуватиметься на зразках вагітних І триместру та з низьким ризиком, тому що НІПТ має тенденцію до переходу зі скринінгу в ІІ триместрі на скринінг в І триместрі та з високого та помірного ризику на низький. Наші дані свідчать про те, що цей метод демонструватиме однакову виняткову точність як для зразків низького, так і високого ризику.
Описаний тут таргетний неінвазивний пренатальний тест має декілька переваг у порівнянні з методами повногеномного секвенування. Для повногеномного секвенування потрібна дуже велика кількість зчитувань, крім того, одночасно можна аналізувати лише декілька зразків. Така обмежена продуктивність, властива методу повногеномного секвенування, пов’язана зі значними фінансовими та логістичними проблемами. А для описаного тут таргетного методу, навпаки, потрібні лише певні специфічні регіони геному, що суттєво зменшує кількість необхідних зчитувань. Це призводить до стрімкого підвищення ефективності та значного зменшення загальних витрат. Водночас, збагачення лише певних регіонів геному дає можливість корекції GC-зсуву та забезпечує високий рівень збагачення, що в результаті дає дуже високу точність детекції анеуплоїдій. Таргетна природа методу також забезпечує надзвичайно високу точність, пов’язану з надійним і точним визначенням фетальної фракції та відсутністю варіації числа копій генів або інших складних геномних архітектурних елементів, що можуть призводити до хибнопозитивних або хибнонегативних результатів [33, 34].
Хоча у порівнянні з традиційними методами скринінгу НІПТ має великі переваги, залишається низка невирішених питань. Було помічено, що при фето-плацентарному мозаїцизмі результати НІПТ і каріотипування плода можуть відрізнятися [35]. Хромосомний мозаїцизм у біоптатах хоріону виявляють у 1–2% випадків, при цьому можуть виявлятися різні числові або структурні хромосомні аномалії та фето-плацентарні лінії [36]. Істинний фетальний мозаїцизм (ІФМ) підтверджують лише у 13% випадків, водночас у 87% хромосомні аномалії стосуються лише плаценти (обмежений плацентарний мозаїцизм (ОПМ)) [37].
Відомо, що вфДНК у материнській плазмі крові з’являється у результаті апоптозу клітин зовнішнього прошарку плаценти, тобто клітин цитотрофобластів та синцитіотрофобластів [38].
Випадки з мозаїцизмом, у яких хромосомна будова цитотрофобласту відрізняється від будови цитотрофобласту плоду, є потенційними джерелами хибнопозитивних та хибнонегативних результатів. ОПМ типу I та III з патологічними цитотрофобластами та нормальними амніоцитами можуть давати хибнопозитивні результати, а от ІФМ типу V з нормальними цитотрофобластами та патологічними амніоцитами можуть давати хибнонегативні результати [36].
Найбільше моноцентрове дослідження, у якому вивчався зв’язок хромосомного мозаїцизму з результатами НІПТ, проводило ретроспективну перевірку 52673 зразків біоптату хоріону. Проводили цитогенетичний аналіз цитотрофобластів (прямий) та мезенхіми ворсин хоріону (культура), після чого випадки мозаїцизму, визначені за біопсією хоріону, підтверджували амніоцентезом [36]. За даними цього дослідження, сукупний показник хибнопозитивних результатів по Т21, Т18 та Т13 склав 1 на 3006 випадків, а хибнонегативних результатів – 1 на 107. Оскільки аномалії, пов’язані з Т13 та Т18, зазвичай виявляються на ультразвуковому дослідженні, і такі вагітності закінчуються самовільним абортом в період між 12 тижнями та терміном [39], основна проблема залишається з хибнопозитивними та хибнонегативними результатами Т21. Беручи до уваги частоту Т21 у загальному населенні (40) та частоту ІФМ типу V (36), кількість випадків Т21 з хибнонегативними результатами становить приблизно 1 на 100 000 НІПТ тестів. Окрім того, знаючи, що для того, щоб отримати хибнонегативний результат Т21 [36], потрібно принаймні 70% ОПМ, частота хибнонегативного результату Т21 має бути приблизно 1 на 13 000. Хоча ці значення дуже низькі, однак, розробляючи шляхи впровадження цього методу як елементу стратегії допологової допомоги, важливо розуміти генетичну фізіологію плаценти та обмеження, які це створює для НІПТ.
Дуже важливою задачею в сфері пренатального тестування є зменшення кількості непотрібних інвазивних маніпуляцій. Тестування вфДНК може достовірно зменшити кількість втрат, асоційованих з маніпуляціями, при цьому забезпечуючи високі показники детекції. Для лікарів та майбутніх батьків цей метод є потужним інструментом, який є безпечним для вагітних та допоможе їм у прийнятті поінформованих рішень стосовно потреби у проведенні інвазивних маніпуляцій. Цей клінічний аспект тестування вфДНК виявився дуже важливим, про що свідчить його швидка інтеграція в систему допологової допомоги. Масштаби потенційного застосування тестування вфДНК як інструменту універсального скринінгу на Т21, Т18 та Т13 залежать в основному від точності методу, низької кількості незадовільних результатів та вартості. У цьому дослідженні ми представили інформацію про розробку та валідацію інноваційного, економічно доцільного та винятково точного методу НІПТ на анеуплоїдії 21, 18 та 13 хромосом та визначення статі плоду.

Детальніше

РУХ ТА РОЗВИТОК

Вже вдруге Профі-Лаб «СХІДНОЄВРОПЕЙСЬКІ ЗУСТРІЧІ ПРОФЕСІОНАЛІВ: звичні втрати вагітності» зібрав у Києві фахівців, небайдужих до цієї важливої проблеми.
Репродуктологія, яка опікується усіма проблемами розладів фертильності, зокрема звичним невиношуванням вагітності, є чи не найдинамічнішою галуззю сучасної медицини, тож за два роки, що минули від попереднього Профі-Лабу, у світі накопичилося чимало досвіду, оновленої інформації, відкриттів та вдосконалень, що здатні позитивно вплинути на рівень надання допомоги жінкам з повторними втратами вагітності.
Звичні втрати вагітності – безумовно, міждисциплінарна проблема. Тож цього разу у нашій команді були експерти-репродуктологи, генетики, імунологи, психологи, сонологи, ендокринологи, гемостазіологи.
Ми зібрали найкращих українських та іноземних спікерів галузі, вже добре вам відомих і улюблених, а також нових і перспективних, і навіть зовсім неочікуваних і тим більше цікавих. Блискучі спікери ділилися знаннями та обговорювали контраверсійні питання і клінічні випадки.
У наступному номері ми більш детальніше познайомимо вас з науковою частиною конференції.
Більше фото: photos.app.goo.gl/A8iU4YbYd7S4URQh9



Редкие кейсы из практики врача пренатальной ультразвуковой диагностики
Синдром Корнелии де Ланге – доминантно-наследуемое заболевание, проявляющееся умственной отсталостью и множественными аномалиями развития. Частота — примерно 1 на 10 000 [1]. Большинство случаев являются спорадическими, возникшими de novo. У всех больных отмечаются отставание в росте, в 80% случаев — тяжелая умственная отсталость (имбецильность), в оставшихся 20% – менее выраженные интеллектуальные нарушения [6]; типичны рецидивирующие респираторные инфекции
Выделяют два варианта синдрома: первый (классический) — с выраженной пренатальной гипоплазией [3], значительной задержкой физического и интеллектуального развития, грубыми пороками развития; второй — с аналогичными лицевыми и малыми скелетными аномалиями, но пограничной задержкой психомоторного развития и отсутствием грубых пороков развития [5].
Кейс 1
Беременная Я. 20 лет, первая беременность. Обратилась к нам в центр на УЗИ в 14–15 недель.
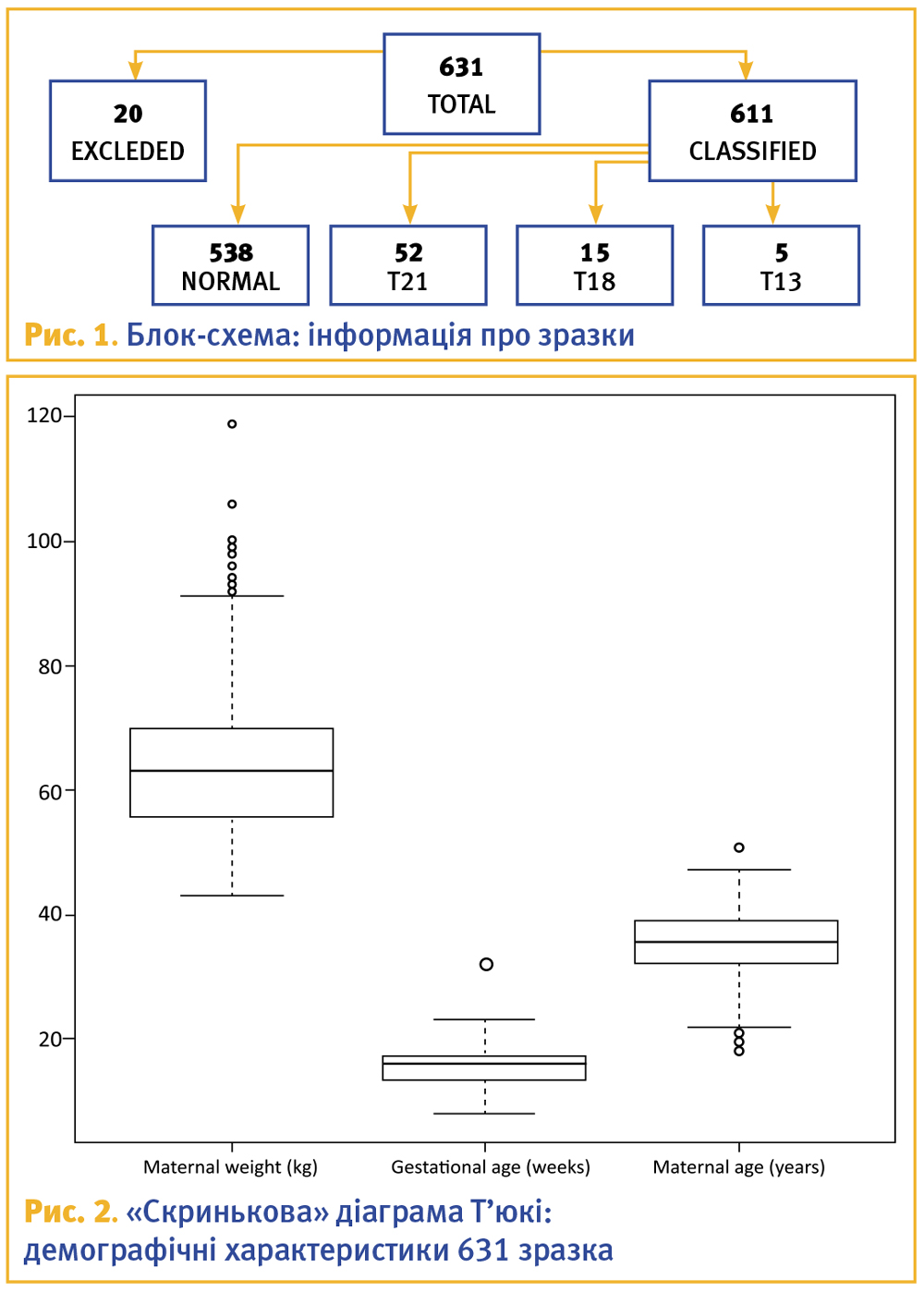
Выявлено: Микрогнатия (Рис. 1). Гипертелоризм (Рис. 2). Декстропозиция сердца. Диафрагмальная грыжа (Рис. 3). Укорочение бедренной кости. Низко посаженные ушные раковины (Рис. 5).
Неправильная форма головки «клубничка». Увеличение толщины шейной складки. Аплазия костей носа. Дефект МЖП (?). Ампутация обеих кистей рук, отсутствие локтевых костей (Рис. 4). Повышенная эхогенность кишечника.
Рекомендовано: Медико-генетическая консультация в КУ «Межобластной центр медицинской генетики и пренатальной диагностики имени П. Н. Веропотвеляна» ДОС.
При проведении консультативно-экспертного было выявлено: одноплодная беременность живым плодом в головном предлежании, по биопараметрам соответствующего 15 неделям гестации. У плода обнаружено: брахиоцефальная форма головы, отек мягких тканей головы, аплазия костей носа, гипертелоризм, ретромикрогения, низко посаженные уши, увеличение толщины шейной складки до 6,5 мм; на правой руке отсутствие лучевой кости, деформация, искривление, гипоплазия локтевой кости, отсутствие пальцев; левая рука выглядит аналогично (двухсторонняя лучевая косорукость, олиго-/монодактилия), нижние конечности без особенностей. Также отмечено отсутствие спиральной извитости сосудов пуповины. Аномалий внутренних органов не обнаружено.
Заключение: I беременность, 15 недель МВПР.
Основываясь на фенотипических признаках, поставлен предположительный диагноз: синдром Корнелии де Ланге.
Реккурентный генетический риск низкий.
Было рекомендовано кариотипирование, от которого пациентка отказалась.
В случае прекращения беременности – аутопсия плода с участием генетика, синдромологический анализ фенотипа.
Синдром Корнелии де Ланге (синдром Брахмана-Ланге) — наследственное заболевание, проявляющееся умственной отсталостью и множественными аномалиями развития [4].
Так как прогноз при этом синдроме неблагоприятный, родителями было принято решение о прерывание данной беременности [2].
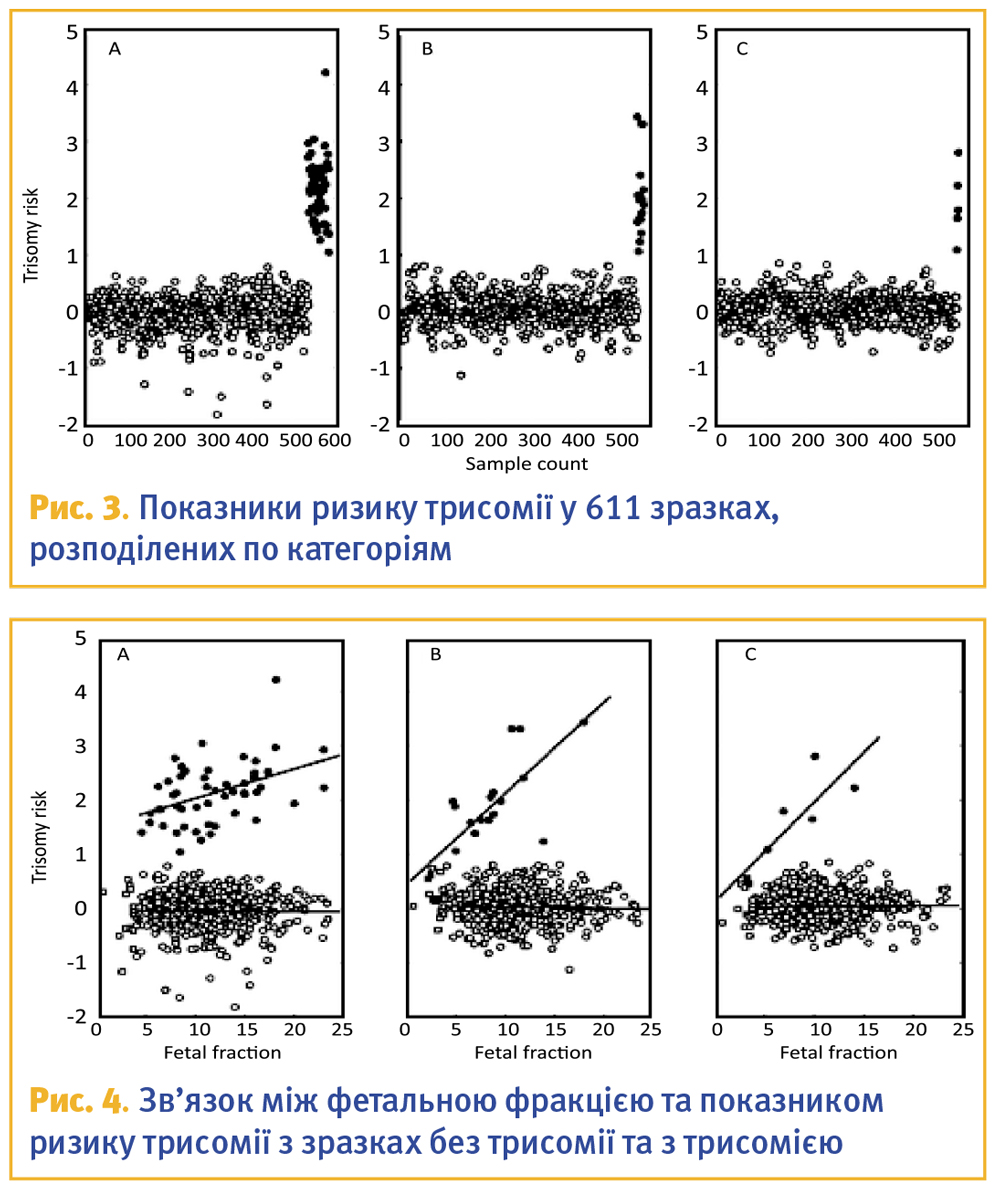
При патологоанатомическом исследовании подтверждены пренатально обнаруженные аномалии развития (рис. 6, 7, 8). А также выявлена расщелина мягкого и твердого неба (рис. 9).
У абортуса видно на фото отсутствие или значительное недоразвитие проксимальных отделов конечностей, вследствие чего кисти и стопы кажутся прикрепленными непосредственно к туловищу, уменьшение количества пальцев на обеих руках, свойственное для синдрома Корнелии де Ланге.
Кейс 2
Беременная К. 33 года, (резус-отрицательный фактор крови). Обратилась на УЗИ в сроке 15–16 недель.
Это 4-я беременность (2 родов в срок, без осложнений, 1 м/а). У плода был выявлен асцит (V 0,8 см3) (рис. 10).
Было рекомендовано: исключить материнско-плодовую инфекцию (CMV, toxoplasma, parvovirus B19).
Выявлено CMV Ig G 113 Ед/ мл, HSV (1 и 2 типов) Ig G 45,6 инд.поз.
Анализ на parvovirus B19 пациентка не сдавала.
Определить резус-фактор плода по крови матери (анализ прилагается).
Рекомендовано: Медико-генетическая консультация.
При проведении (через неделю в 16–17 недель) консультативно-экспертного у плода было выявлено в брюшной полости на уровне пупочного кольца справа объемное образование размером 14х9х17 мм неправильной округлой формы с гиперэхогенной стенкой. Печень повышенной эхогенности с множеством мелких кальцификатов в структуре, петли кишечника повышенной эхогенности. Асцита уже не было.
Плацента и амниотическая жидкость без видимых эхографических проявлений внутриутробного инфицирования. Также не отмечено проявлений задержки роста плода и нарушение плодового, плодово-плацентарного, маточно-плацентарного кровотока.
Предположен мекониальный перитонит; дифференцировать с кистой печени.
Прогноз: проблематичный.
Рекомендовано кариотипирование и генотипирование плода на мажорные мутации в гене ТРБМ на муковисцидоз.
В результате амниоцентеза:
- кариотип плода 46,XY;
- мутаций гена ТРБМ не выявлено;
- резус плода – положительный, в связи с чем беременной профилактически введена одна доза (300 мкг) антирезусного D-глобулина.
УЗИ в 18 недель: у плода выявлено кистозное многокамерное образование с утолщенной плотной стенкой (до 1,3 мм) в проекции печени справа, размерами 13х14 мм. В режиме ЦДК аваскулярное. Множество кальцинатов в печени.
Контрольное УЗИ в 20–21 неделю, при котором описано изменение ранее наблюдаемой эхокартины, – у плода передняя поверхность капсулы печени повышенной эхогенности, по поверхности печени и петель кишечника определяются многочисленные гиперэхогенные включения.
Заключение: IV беременность 20–21 нед., генерализованный мекониальный перитонит в стадии разрешения. Изменений в плаценте не отмечено.
Прогноз: сомнительный. Исходя из того, что прогноз для жизни сомнительный [8], а для восстановлении функции печени, возможно, неблагоприятный и в последующем имеется большая вероятность, что ребёнок будет инвалидом на всю жизнь [7], родителями было принято решение о прерывании беременности (Q00–Q89. Врожденные пороки развития летальные и некоторые витальные, сопровождающихся инвалидностью; постановление Кабинета Министров Украины от 15 февраля 2006 No144).
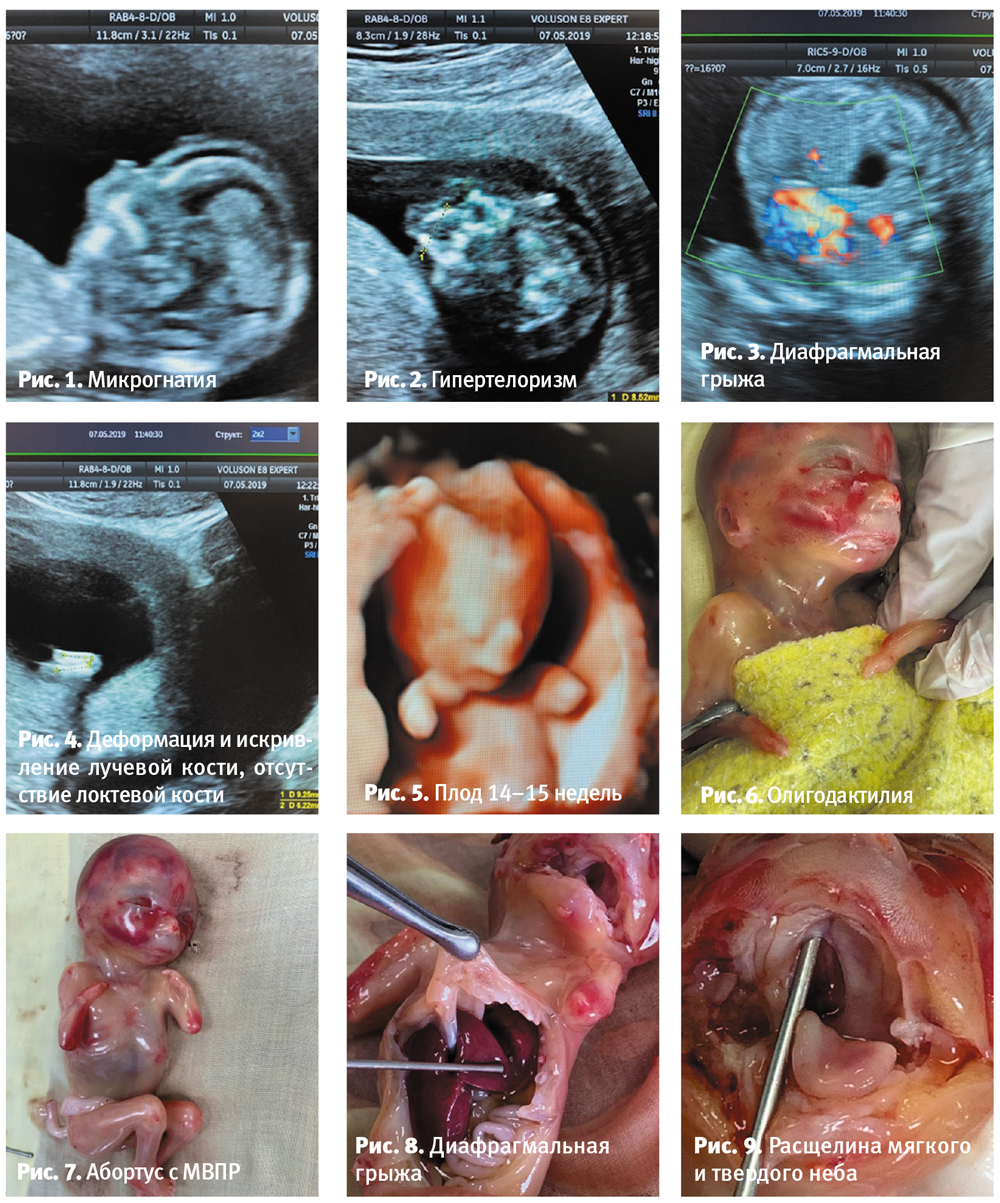
Проведено патологоанатомическое исследование (рис. 11–14). При аутопсии обнаружена необычная морфология ткани печени, признаков перитонита нет.
При патогистологическом исследовании имеет место гранулематозные продуктивное воспаление в печени, с большими скоплениями кальцинатов, пролиферацией мелких желчных капилляров. Признаков гематогенной внутриутробной инфекции в других органах не обнаружено, поражения плаценты также нет. Это может свидетельствовать о транзитной гематогенной диссеминации возбудителя врожденного гепатита через плаценту, без признаков воспаления в ней, хотя кое-где встречаются мелкие кальцинаты в строме ворсин.
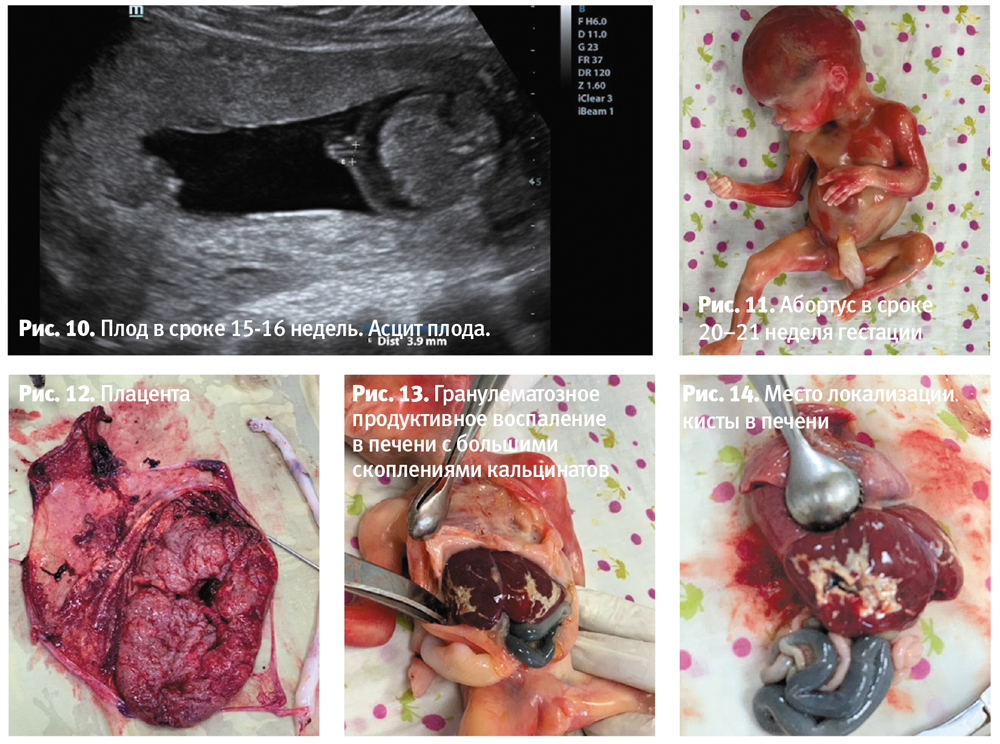
Согласно литературным данным, чаще всего это могут быть вирусные агенты типа вируса простого герпеса или вирусные гепатит В/С (анализ крови на гепатит В и С отрицательные).
Смерть плода мужского пола массой 380 г ростом 23 см наступила от внутриутробной асфиксии вследствие нарушения маточно-плацентарного кровообращения, обусловленного средством прерыванием беременности. Совпадение клинического и патологоанатомического диагнозов.
Реактивные изменения в плаценте, обусловленные средством прерывания беременности: очаги некроза и кровоизлияний в плодотворных оболочках и базальной пластинке. Плацента зрелая к сроку гестации. Одиночные включения кальцинатов в строме ворсин.
Детальніше

Преэклампсия.Cовременные подходы к диагностике (Часть ІI)
Одним из наиболее тяжелых осложнений в акушерской практике, обуславливающих высокие показатели материнской и перинатальной смертности, является преэклампсия (ПЭ). Значительные достижения в области современной генетики, молекулярной биологии и нанотехнологий позволили с новых позиций рассмотреть этиопатогенетические механизмы заболевания
Гены эндотелиальной дисфункции
В патогенезе ПЭ большое значение имеет эндотелиальная дисфункция, которая проявляется увеличением «чувствительности» сосудистой стенки к прессорным влияниям медиаторов с одновременным уменьшением продукции вазодилататоров, таких как эндотелиальный фактор релаксации оксид азота. Монооксид азота (NO) является основным эндотелий-зависимым вазодилатирующим фактором, оказывающим влияние на сосудистый тонус и агрегацию тромбоцитов, стабилизацию реологических свойств крови, нейротрансмиссию, участвует в устранении метаболического синдрома, а также в ряде иммунных реакций.
Детальніше
Недоношені діти. Перехід від інтенсивного до амбулаторного ведення
Термінологія, яка використовується для характеристики недоношених дітей [1]:
Детальніше
Поліморфізм генів фолатного обміну та фолієва кислота у гінекологічній практиці
Поліморфізм генів фолатного обміну трапляється у нашій популяції настільки часто, що його описують як варіант норми. Офіційні настанови різних фахових товариств не рекомендують обстежень щодо таких мутацій, вважаючи це марною тратою коштів. І все ж таки в багатьох дослідженнях засвідчили зв’язок мутацій генів, які відповідають за фолатний цикл, із підвищеним ризиком деяких захворювань. У цьому переліку можна знайти також гінекологічні захворювання і репродуктивні розлади. Пропонуємо огляд найновіших літературних джерел, які висвітлюють можливі підходи до ведення таких станів
Ген MTHFR знаходиться на короткому плечі Х-хромосоми та кодує ензим із такою ж назвою – метилентетрагідрофолатредуктазу. Цей ензим відповідає за реакцію відновлення 5,10-метилентетрагідрофолату до 5-метилтетрагідрофолату. Продукт цієї реакції потрібний для перетворення гомоцистеїну в метіонін. З метіоніну утворюється S-аденозилметіонін, який в організмі людини є важливим джерелом метилових груп, необхідних для реакцій відновлення нуклеїнових кислот, білків та інших сполук, які відіграють величезну роль в процесі пренатального розвитку та всього життя [1].
Детальніше
