
ДРУГА ПЕДІАТРИЧНА УКРАЇНСЬКО-ЛИТОВСЬКА ШКОЛА РЕСПІРАТОРНИХ ЗАХВОРЮВАНЬ ТА 23-Я ВІЛЬНЮСЬКА МІЖНАРОДНА ШКОЛА ДИТЯЧОЇ ПУЛЬМОНОЛОГІЇ ТА АЛЕРГОЛОГІЇ
29–30 березня у Вінниці відбулась Друга педіатрична українсько-литовська школа респіраторних захворювань та 23-я Вільнюська міжнародна школа дитячої пульмонології та алергології. Конференція зібрала понад 300 учасників зі всієї України
Медицина в Україні змінюється, лікарі все більше прагнуть отримувати доказову інформацію і якомога менше реклами – тому і в перший, і в другий день у Вінниці був повний зал слухачів.
К. мед. н. Олександр Катілов, співголова конференції, розповів, що спочатку школа задумувалась як пульмонологічна, однак в якості лекторів приїжджали і колеги-алергологи, які розширили тематику.

«Ідея цієї конференції була давно, раніше ми проводили їх на базі дитячої лікарні. З часом учасників приходило все більше, ми почали розширювати захід – і зараз проводимо конференції у різних залах Вінниці. Запрошуємо сімейних лікарів, педіатрів – тобто фахівців дубль-спеціальностей. Намагаємося запрошувати лекторів із різних сфер», – розповідає Олександр Катілов.

А склад лекторів був зірковим – Arunas Valiulis (Литва), Mark Rosenthal (Великобританія), Karoly Illy (Нідерланди), Andrew Bush (Великобританія), Tuomas Jartti (Фінляндія), Michael Hubmann (Німеччина). Говорили про менеджмент хронічних респіраторних захворювань у дітей, детально зупинились на астмі та бронхіоліті, обговорювали шляхи надання допомоги при алергії та її профілактику, розглядали питання імунізації та вакцинації і, звісно, не оминули проблему антибіотикорезистентності.
Учасники конференції відзначали, що Вінниця кожного року дивує цікавим контентом. Окрім клінічних питань пульмонології та алергології, розглядали тему медичного спілкування у колективі. Тож з нетерпінням чекаємо наступного року – і вже Третю педіатричну українсько-литовську школу респіраторних захворювань!
Детальніше
ТРУДНОЩІ ЕМБРІОНАЛЬНИХ ДОСЛІДЖЕНЬ У ССАВЦІВ
До вашої уваги – ще один матеріал від авторів науково-популярного порталу «Моя наука» у нашій новій рубриці «Дивовижний світ науки». Портал створений для того, щоб з'являлося більше зрозумілих та якісних текстів українською мовою про наукові досягнення та відкриття, про українських дослідників. Тому й автори цієї рубрики – українські науковці у галузі біології та медицини.
Зрозуміло, чому ми хочемо добре дослідити ембріональний етап розвитку. Крім того, що це цікаво – дізнатися, як з однієї клітини – нехай такої специфічної та незвичної, як запліднена яйцеклітина, але все одно лише однієї клітини організму – за певний час формується організм, здатний до самостійного функціонування. Адже організм складається з мільйонів клітин та різних тканин, усі з яких виконують свої специфічні функції й організовані в специфічні структури. Вся ця складність та сукупність організації виникає з однієї заплідненої яйцеклітини. Її можна уявити собі як густий бульйон, у якому плавають різні інгредієнти, але не просто так, а за чітко визначеною структурою та розміщенням, порушення яких призводить до тяжких наслідків
Але при цьому ембріональний розвиток — одна з найцікавіших і при цьому погано досліджених тем у біології, особливо у випадку плацентарних ссавців, до яких належить і людина. Так, впродовж двох тисяч років, починаючи з Аристотеля й аж до XVII сторіччя переважала хибна думка, що жіночий організм надає ембріону лише місце для існування, тоді як увесь зародок знаходиться у матеріалі, що його привносить чоловік під час запліднення [1]. Така помилка у розумінні біології розвитку сформувалася через те, що технічно складно дізнатися, як відбувається ембріогенез, адже всі процеси йдуть всередині організму.
Цікаво, що помилкова думка, ніби лише чоловічий матеріал несе в собі зародок майбутньої людини, також вплинула на культуру. Так чоловічий онанізм вважається табуйованим і «гріховним» у Західній культурі, адже Фома Аквінський, що мав великий вплив на її формування, вважав, що у спермі чоловіка вже міститься майбутній зародок, і аморально витрачати цей матеріал на щось інше, аніж на власне запліднення та вагітність.
Натомість існування такого явища як жіночий онанізм, оминалося у європейській традиції [2]. Це є цікавим фактом з галузі культурології, але ніяк не предметом цього допису, і наведено тут як приклад того, що трактування біології розвитку людини має не лише фундаментальний та медичний інтерес, а впливає на культурний розвиток цивілізацій, і тому варто його вивчати й через це також. Зокрема, у сучасний період гостро поставлено питання про легальність та етичність абортів на різних стадіях вагітності, та в цій дискусії для прийняття оптимального рішення варто мати гарне уявлення про ембріогенез людини.
Наявністю плаценти ссавці доволі сильно відрізняються від інших твварин. Так у більшості тварин ембріональні стадії проходять поза організмом самиці-матері, хоча сам процес запліднення може відбуватися внутрішньо. Найвідомішим прикладом, з яким зустрічається пересічна людина, є яйце птахів.
Яйце птахів — яйцеклітина зі складними оболонками. При цьому воно може бути як заплідненим, так і ні, та в більшості випадків курячі яйця, що потрапляють на ринок, не запліднені, отдже з них не може утворитися пташеня. Але й у випадку з типовими пташиними яйцями наявна непрозора шкарлупа, яка запобігає вивченню «на око» того, що відбувається всередині, і до появи новітніх технологій способу зазернути всередину, не розбивши яйце, не було. А яйце птахів та рептилій — гарний об’єкт досліджень для ембріології, адже воно має всі необхідні поживні речовини і фактори для утворення ембріона, і може бути відкладене у затишне місце і, як відбувається з деякими рептиліями, розвинутися у організм абсолютно самостійно, без втручання організму матері.
Також гарним об’єктом досліджень є яйцеклітина невеликих рибок Даніо реріо, популярних серед акваріумістів. Їх перевага у тому, що вони прозорі й спостерігати за ембріогенезом доволі легко.
Плацентарні же ссавці відрізняються від інших організмів тим, що у них утворюється власне плацента — місток, що з’єднує ембріон з організмом матері під час вагітності. Яйцеклітина ссавців при цьому – доволі мала клітина, вона більша за інші клітини організму, але все одно не перевищує діаметр у десяті частини міліметра (тоді як згадані вище яйця птахів можуть мати десятки сантиметрів в діаметрі) [3]. Формування плаценти дозволяє надходження в ембріон поживних речовин, необхідних для його росту та розвитку, і яйцеклітина не повинна запасати їх усі одразу. Плацента дозволяє розвинути ембріон до доволі значних розмірів, обмеження на розміри накладаються будовою тазового апарату матері — більший ембріон може мати проблеми під час пологів.
Нас як представників плацентарних ссавців, цікавить саме ембріогенез плацентарний, як з фундаментальної, так і з практично-медичної точки зору: велика кількість хвороб і аномалій відбувається саме в ембріональний період. А цей період розвитку людини, як уже сказано було раніше, досліджений найгірше. Чому?
Плацентарність ембріогенезу формує наступні проблеми для досліджень:
- I) овуляція та запліднення відбуваються всередині організму (на відміну від зовнішнього запліднення більшості риб). Мікроскопічні дослідження запліднення стали можливими лише у 20 сторіччі.
- II) дуже чіткі потреби до навколишнього середовищя ембріона порівняно, скажімо, з ембріонами морських їжаків, що розвиваються просто у солоній воді моря: постійна температура і складний коктейль рідини, у якій перебуває ембріон, робить спеціальні пристрої у клініках штучного запліднення схожими на техніку з космічного корабля.
III) формування плаценти та весь ембріогенез проходить всередині тіла матері, тому, крім стійких вимог до середовища, ембріони є світлочутливими: сильне світло їх пошкоджує. Більшість методів сучасної мікроскопії використовує лазери у своїх дослідженнях, що має пошкоджувальний вплив на ембріон.
- IV) у проміжок між заплідненням та формуванням плаценти зигота плаває не прикріплено, що є ускладненням для мікроскопічних досліджень — важко тримати об’єкт в полі чіткого фокусування мікроскопа, ембріон просто може виплисти з фокусу.
- V) ембріон значно збільшує свої розміри під час поділу клітин. Для оптичної мікроскопії це проблема тримання об’єкта в постійному полі зору та у фокусі.
Ці перераховані фактори та низка інших робить дослідження ембріогенезу плацентарних ссавців дуже важкими. Навіть найкраще досліджений об’єкт — мишей — вивчено далеко не так детально, як хотілося б.
У кінці 2018 року в журналі Cell опублікована робота К. МакДола та співавторів, присвячена мікроскопії раннього ембріогенезу мишей, що описує технологічні модифікації спеціалізованого мікроскопу та біоінформатичні програми, які разом дозволили у нечуваній деталізації описати та зробити відеомікроскопію ембріону миші на перших етапах розвитку [4].
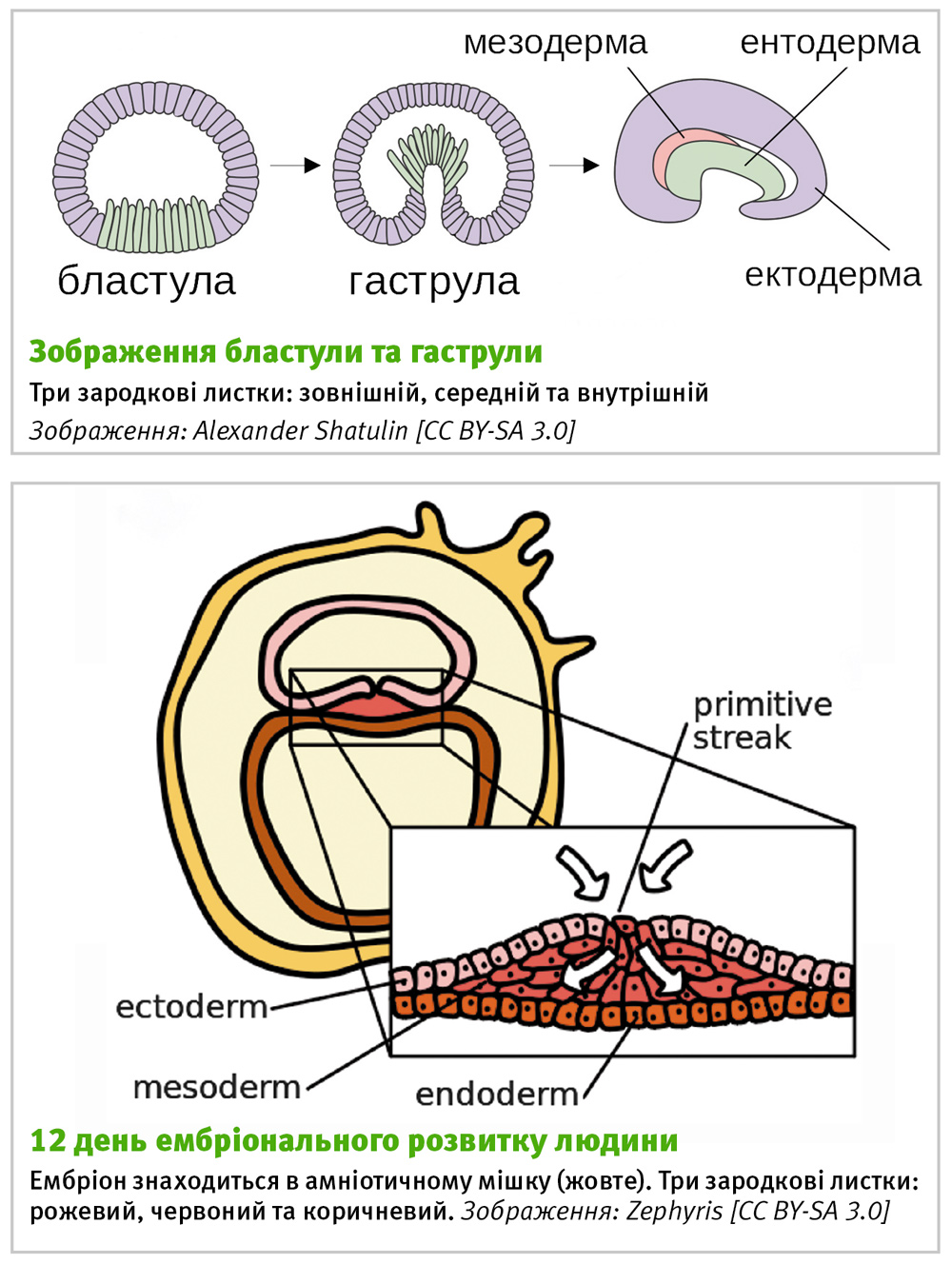
Перші дні ембріонального розвитку ссавців відбуваються ще до формування плаценти, і присвячені бластуляції. Під час переходу заплідненої яйцеклітини до життєздатного ембріона з різними органами треба впоратися з двома задачами: перейти від однієї клітини до багатьох і зробити це специфічним чином, адже кожна тканина має особливий набір клітин, які відрізняються за функціями та морфологією. Під час бластуляції вирішується питання одноклітинності: запліднена яйцеклітина починає ділитися велику кількість разів, формуючи власне бластулу. Десь на 7-й день після запліднення в людини (і на 5-й у мишей) відбувається імплантація — утворення плаценти [5].
Тоді наступає період гаструляції, коли відбувається перше розділення ембріона на «пратканини», які дадуть початок всім іншим тканинам і органам — так звані зародкові листки. У тварин три зародкові листки — внутрішній, середній і зовнішній. Деякі дослідники вважають, що зародок нервової тканини варто вважати четвертим зародковим листком [6].
У цей момент варто уявити, як виглядає ембріон: це такий собі мішок з кількістю клітин порядку тисячі, з порожниною всередині і трьома шарами клітин — зародковими листами (див. мал. «12-й день ембріонального розвитку людини»). Це вже зародок, який готовий почати формування органів.
І тут починається найцікавіше: клітини починають рухатися на потрібні місця, у цих місцях активно ділитися і формувати зачатки органів.
Це дуже складний, цікавий та погано вивчений процес. Він все ще протікає у невеликому об’ємі: зародок має діаметр ~1 мм. Клітин там декілька тисяч. І в цьому скупченні деякі клітини в залежності від їхнього оточення і активності генів всередині повинні мігрувати на потрібне місце і утворити там орган.
Власне цьому процесу і присвячена робота з мікроскопії, опублікована К. МакДолем у Cell [6].
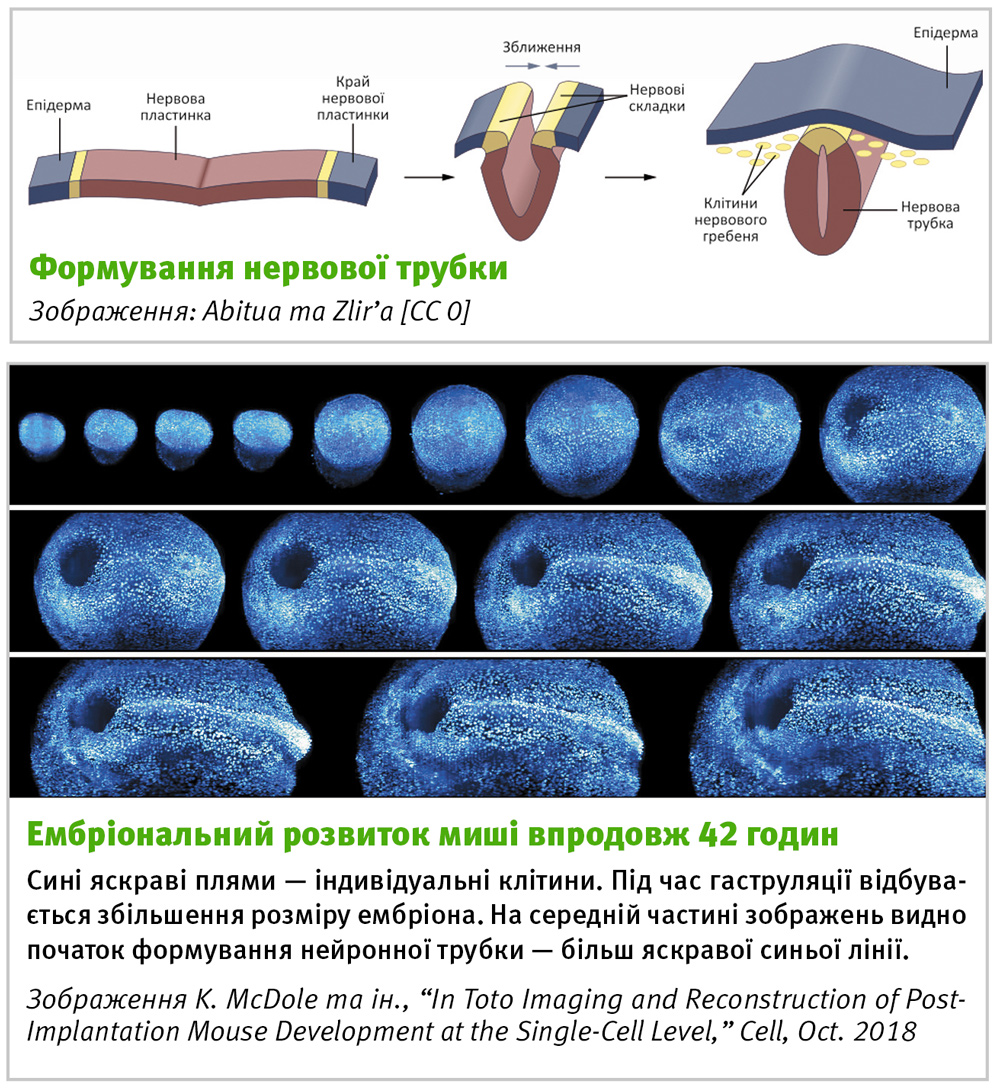
Автори змогли дослідити всі клітини ембріону миші впродовж 42 годин з моменту початку гаструляції. Це дало змогу дізнатися, звідки мігрують клітини, які формують зачатки органів, проаналізувати утворення нервової пластинки — зачатку спинного мозку. Це вийшло завдяки створенню мікроскопу та мікроскопічної методики спеціально для досліджень ембріонального розвитку [6].
Методика базується на light sheet microscopy (LSFM) — мікроскопії світлового поля або листка. Це створює настільки низький рівень опромінення препарату, що його не пошкоджує, а флуоресцентні барвники не вигоряють протягом дуже довгого часу. Плюс створення спеціальної системи відстежування об’єкта, що змінює своє положення у розчині та свій розмір, дозволило впродовж 2 днів слідкувати за ростом і розвитком ембріону миші з п’ятихвилинними інтервалами.
Додатково велетенський об’єм отриманих зображень було проаналізовано за допомогою біоінформатичних методів, бо людині обробити стільки інформації вручну займає дуже багато часу [6].
У результаті тепер відомо набагато більше про ембріогенез ссавців. Можна було відстежити, звідки мігрують клітини, які утворюють специфічні органи, та прослідкувати за формуванням зачатку нервової системи — нервової трубки.
Нервова трубка формується як вигинання зовнішнього шару ембріону — ектодерми. Це вигинання виникає не у будь-якому місці, а у місці, де є клітини, що вже мають предиспозицію бути нервовими і формують нервову пластинку. З нервової трубки формується як спинний, так і головний мозок.
Цікавим є те, що нервова трубка утворюється не з внутрішнього чи середнього шару клітин, а з зовнішнього. Тому впродовж певного часу під час у ембріона нервова пластинка відкрита і знаходиться на спині у вигляді складки. Далі ця складка починає закриватися шляхом поділу клітин. І цей процес розпочинається у центральній частині нервової трубки й рухається до голови й до хвоста. Це також допомагає створити головний та хвостовий відділи нервової системи: у голові буде формуватися мозок. Також цікавим є те, що під час формування нервової пластинки деякі клітини мігрують і рухаються вбік від осі нервової трубки і формують такі собі острівці — це клітини нервового гребня. Вони дають зачаток багатьом структурам периферичної нервової системи, що йдуть вздовж хребта.
Те, як закривається нервова трубка, можна було спостерігати під час цього мікроскопічного дослідження. Розміщення клітин у певній площині та їхній поділ відбувається лише таким чином, що тканина росте, і захлопується як застібка-блискавка.
На зображенні «Ембріональний розвиток миші впродовж 42 годин» можна побачити процес гаструляції мишачого ембріона з чітко помітним формуванням нервової трубки.
Результати додатково було оформлено у вигляді відео. Авторка цього посту дуже рекомендує його подивитися, зрештою, це ще й красиво: youtu.be/jqtL8dYM1H0.
К. МакДоль та співавтори зробили методологію безкоштовно доступною для інших науковців — можна записатися в чергу зі своїм об’єктом досліджень і гарно його вивчити. Тому маємо сподівання, що впродовж декількох наступних років ембріологія ссавців стане набагато краще вивченою.
Детальніше

РІДКІСНА ПОЄДНАНА ВАДА РОЗВИТКУ СЕРЦЯ ЯК ДЗЕРКАЛО СКЛАДНОЩІВ ПЕРИНАТАЛЬНОЇ ДІАГНОСТИКИ В УКРАЇНІ
«Анатомічно виправлена» транспозиція магістральних судин, аномалія Ebstein’a, гіпоплязія аорти
Транспозиція магістральних (чи головних або великих) артерій (Transposition of the great arteries)
Проста, повна чи dextro-транспозиція (D-транспозиція, права транспозиція) магістральних артерій (ТМА) – це наслідок аномального з’єднання головних (магістральних) судин зі шлуночками, так звана вентрикуло-артеріальна дискордантність або ж шлуночково-артеріальна невідповідність. Це означає, що основною відмітною ознакою ТМА є відходження аорти від морфологічно правого шлуночка, а легеневого стовбура – від морфологічно лівого шлуночка (рис. 1Б).
Етіологія ТМА є невідомою, ймовірно, мультифакторіальною. ТМА є найпоширенішою цианотичною (синюшною) вадою розвитку серця у новонароджених. Сягає 5–10% усіх вад розвитку серця новонароджених. Частота серед живих новонароджених складає 20–30:100 000, переважають хлопчики (до 60–70%). Причому дуже часто (від 50% до 90%) ця вада зустрічається ізольовано.
Проте у 10% відсотках випадків ТМА поєднується не лише з иншими вадами серця, а й з некардіологічними ураженнями, включно з системними. Ця статистика набуває принципово важливого значення як взагалі для родин, які воліють ще вагітніти й мати здорових спільних дітей, так і для цієї нашої статті. Хромосомні анеуплоїдії при ТМА зустрічаються рідко, частіше у таких пацієнтів знаходять мікроделецію 22q11.2 (синдром DiGeorgi), що не визначається шляхом дослідження каріотипу.
Детальніше
МЕНЕДЖМЕНТ БЕРЕМЕННЫХ С ВРОЖДЕННЫМИ НАРУШЕНИЯМИ СИСТЕМЫ ГЕМОСТАЗА (ЧАСТЬ ІІ)
Наряду с хорошо известными формами врожденных нарушений системы гемостаза, которые были рассмотрены в предыдущей части обзора, иногда встречаются более редкие заболевания. Задуматься об их наличии заставляет повышенная кровопотеря во время операций или родов. При этом часто возникает необходимость в проведении повторных оперативных вмешательств, применения дорогостоящих препаратов рекомбинантных факторов свертывания для осуществления надежного гемостаза
Традиционное изучение свертывающей системы путем определения показателей коагулограммы не дает возможности не только заподозрить ее врожденную патологию, но и осуществлять качественный мониторинг [1]. Состояние свертывающего потенциала возможно изучать с помощью тромбоэластографии, которая нашла широкое применение в акушерстве. Тем не менее, только идентификация непосредственного дефицита конкретного фактора свертывания или нарушения функционального состояния форменных элементов крови может стать основой правильной лечебной доктрины [13].
Дефицит XI фактора свертывания проявляется умеренной кровоточивостью тканей, которая может провоцироваться оперативными вмешательствами. При этом кровопотеря может различаться у людей с одинаковым уровнем этого фактора. Этот факт пока не ясен полностью, хотя в случаях тяжелого дефицита имеется взаимосвязь между фенотипом и генотипом пациенток [2, 3, 4]. В норме фактор XI активируется под влиянием тромбина.
Детальніше
КОАГУЛОПАТІЯ, АСОЦІЙОВАНА З ПІСЛЯПОЛОГОВОЮ КРОВОТЕЧЕЮ: можливості ротаційної тромбоеластометрії (ROTEM)
Вступ
Діагностика та корекція порушень коагуляції у пацієнток з післяпологовою кровотечею (ППК) завжди займала місце десь між наукою, практикою та шаманством. Одвічний брак швидких та достовірних лабораторних показників системи згортання крові змушує лікарів в ургентних ситуаціях розвивати надчуттєве пізнання, прислухатися до інтуїції, заходити в астрал у пошуках будь-якої інформації, яка б дозволила визначитись з кількісними та якісними параметрами гемостатичної терапії, та врятувати життя пацієнтки.
За відсутності коагуляційних тестів, валідних у випадку активної кровотечі, лікування гіпокоагуляції та гіперфібринолізу зазвичай має емпіричний характер та реалізується за принципом: «послідовне і суб'єктивне застосування наявних компонентів і препаратів крові, допоки кровотечу не буде зупинено».
За останні 5–7 років клінічні та наукові здобутки, отримані в країнах з гарним ресурсним забезпеченням, дозволили сформулювати нові рекомендації щодо діагностики та корекції коагуляційних порушень у пацієнток з ППК. Однією з головних передумов прогресу було широке впровадження у клінічну практику ротаційної тромбоеластометрії (ROTEM). Головною перевагою ROTEM є швидке отримання інформації щодо стану системи згортання (вже через 5–10 хвилин від початку тестування) безпосередньо в місці надання допомоги (point-of-care testing).
Деякі особливості патофізіології
Детальніше
АКУШЕРСЬКИЙ СЕПСИС Частина ІV: розродження та анестезія
Вельмишановні колеги! У №3 (96)/2019 вашій увазі був представлений огляд даних сучасних досліджень щодо пірексії та антипіретичної терапії в акушерстві. В останній (четвертій) частині нашої публікації з питань менеджменту акушерського сепсису пропонуємо ознайомитися з рекомендаціями Королівського коледжу акушерів-гінекологів, Товариства акушерів-гінекологів Австралії і Нової Зеландії, Американського коледжу акушерства та гінекології, Товариства материнської фетальної медицини щодо тактики розродження/контролю джерела інфекції, вибору анестезії, а також подальшої підтримувальної терапії у пацієнток цієї категорії
Проблема
Рішення щодо можливості і доцільності пролонгування вагітності залежить від ряду факторів, серед яких: важкість стану матері, локалізація джерела інфекції, гестаційний термін та життєздатність плода, наявність хоріоамніоніту [1, 2]. Однак, слід пам’ятати, що спроби розродження пацієнток із тяжкою серцево-судинною недостатністю на тлі сепсису можуть збільшити ризик смерті, як матері, так і плода, якщо джерело інфекції знаходиться позаматково [3]. Рішення відносно розродження таких вагітних мають приймати акушери-гінекологи, однак, думка анестезіологів-реаніматологів щодо стану матері є вкрай важливою. Велике значення має також комунікація та обговорення цієї проблеми з неонатологами, мікробіологами і самою пацієнткою. Таким чином, вирішення питань розродження у будь-якому випадку повинно бути мультисциплінарним.
Детальніше