 Сравнение эпидемии ВИЧ-инфекции в Украине и мире
Сравнение эпидемии ВИЧ-инфекции в Украине и мире
За последние годы Украина добилась значительных успехов в преодолении эпидемии ВИЧ-инфекции. В результате выполнения Общегосударственной программы обеспечения профилактики ВИЧ-инфекции, лечения, ухода и поддержки ВИЧ-инфицированных и больных СПИДом на 2009 и 2013 годы, снизился показатель темпа прироста новых случаев ВИЧ-инфекции (с 16,8% в 2006 году до 3,6% в 2011 году), и почти в 6 раз (с 27,8% до 4,7% соответственно) уменьшился показатель частоты передачи ВИЧ от матери к ребенку [1]. Впервые за годы эпидемии в 2012 году зарегистрировано снижение новых случаев ВИЧ-инфекции на 1,6% (с 21177 до 20743) [2]. В то же время, среди стран Восточной Европы по количеству новых случаев ВИЧ-инфекции Украина занимает второе место (21%) после России, где регистрируется 66% всех новых случаев ВИЧ [3]. В странах Восточной Европы употребление инъекционных наркотиков является основной движущей силой эпидемии, в отличие от всемирных тенденций [4]. Новые случаи инфекции равномерно распределены среди женщин и мужчин, а распространенность ВИЧ среди взрослого населения оценивается в 0,95% [5]. При этом около 60% случаев ВИЧ-инфекции в Украине остаются не диагностированными [6].
Частота передачи ВИЧ-инфекции от матери к ребенку в Украине в 2010 году составила 4,94% [2]. Для сравнения, в странах с высоким уровнем доходов количество новых случаев ВИЧ-инфекции среди детей, а также уровень детской и материнской смертности от ВИЧ-инфекции практически равны нулю [7]. В Украине достигнут прогресс в преодолении перинатальной передачи ВИЧ-инфекции благодаря широкому комплексу мер, в первую очередь, за счет обеспечения доступа к комбинированным антиретровирусным препаратам (кАРВ) для ВИЧ-инфицированных женщин и их детей.
В то же время, для достижения практической элиминации ВИЧ-инфекции среди детей, а также детской и материнской смертности от ВИЧ в Украине необходимо продолжать усилия по профилактике ВИЧ-инфекции среди женщин, по обеспечению ВИЧ-инфицированных женщин эффективными программами планирования семьи, по проведению эффективной кАРВ-профилактики или лечению всех беременных женщин, а также предоставлению комплексной медико-социальной помощи семьям, затронутым ВИЧ.
Стратегии предупреждения ВИЧ среди женщин и их детей
В 2011 году Объединенная программа Организации Объединенных Наций по ВИЧ/СПИДу (ЮНЭЙДС) утвердила Глобальный план по устранению новых случаев ВИЧ-инфекции среди детей к 2015 году и сохранению жизни их матерей, который Украина обязалась использовать для разработки национального плана [7]. Основой для устранения новых случаев ВИЧ-инфекции являются четыре направления стратегии профилактики и лечения (см. таблицу).
Предупреждение ВИЧ-инфекции среди женщин детородного возраста
Предупреждение ВИЧ-инфекции среди женщин детородного возраста предполагает организацию услуг, связанных с репродуктивным здоровьем, таких как дородовый уход, послеродовая и постнатальная помощь, а также других сервисов по охране здоровья и профилактике ВИЧ-инфекции, включая работу с общественными структурами.
В практике семейного врача или врача акушера-гинеколога осуществление стратегии по предупреждению новых случаев ВИЧ-инфекции среди женщин в возрасте от 15 до 49 лет означает:
- Предоставление информации о профилактике заражения ВИЧ-инфекцией, о важности знания путей передачи, об умении установить риски инфицирования и использования методов защиты.
- Объяснение важности использования барьерных методов контрацепции для предупреждения не только нежелательной беременности, но и инфекций, передаваемых половым путем.
- Обучение безопасному поведению при сексуальных контактах, в частности, обучение навыкам избегания рискованных (без презерватива) половых связей, опасности употребления алкогольных или наркотических веществ.
- Обучение правильному использованию презервативов.
Предоставление надлежащего консультирования и поддержки женщин, которые живут с ВИЧ-инфекцией
Консультирование предполагает обеспечение пациенток контрацептивами с целью удовлетворения потребности в планировании семьи и интервалов между родами, а также для улучшения состояния здоровья этих женщин и детей.
Стратегия по предупреждению нежелательных беременностей среди ВИЧ-инфицированных для семейного врача или врача акушера-гинеколога:
- Охват женщин детородного возраста, живущих с ВИЧ-инфекцией, программами планирования семьи.
- Обеспечение ВИЧ-инфицированных женщин двойным методом контрацепции.
Обеспечение ВИЧ-инфицированных женщин антиретровирусными препаратами для профилактики передачи ВИЧ-инфекции от матери к ребенку
Профилактика передачи ВИЧ-инфекции от матери к ребенку (ППМР) является основой третьей стратегии – консультирования и тестирования на ВИЧ; обеспечение ВИЧ-инфицированных женщин препаратами для АРВ для профилактики передачи ВИЧ-инфекции от матери к ребенку во время беременности, родов и во время кормления ребенка грудью. Стратегия также предполагает предоставление пожизненного лечения для женщин, у которых имеются показания для начала лечения. 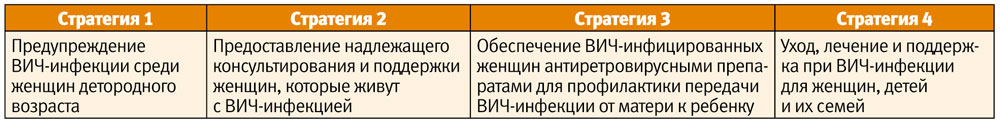
Роль семейного врача или врача акушера-гинеколога, который наблюдает беременных женщин на всех этапах, соблюдая медицинскую этику и обеспечивая конфиденциальность для всех пациенток, состоит в следующем:
- При сборе анамнеза установить возможные факторы риска для инфицирования ВИЧ у женщин.
- Выяснить, когда проходил обследование на ВИЧ-инфекцию половой партнер женщины.
- Установить наличие или отсутствие ВИЧ-инфекции у женщины, а также у ее супруга (полового партнера):
- провести дотестовое консультирование на ВИЧ-инфекцию (групповое, парное, индивидуальное);
- взять образец крови на исследование (идеально это делать у обоих партнеров, так как они оба несут ответственность за здоровье своего ребенка);
- получить результат;
- сообщить результат исследования, т. е. провести послетестовое консультирование.
При отрицательном результате теста на ВИЧ проводится послетестовое консультирование с целью убедиться в том, что женщина и ее супруг смогут защитить себя от риска инфицирования.
При положительном результате теста на ВИЧ-инфекцию необходимо обеспечить консультирование у врача-инфекциониста в территориальном кабинете «Доверие» или в городском/областном центре по профилактике и борьбе с ВИЧ/СПИДом, где у женщины будет:
- Установлена стадия ВИЧ-инфекции.
- Назначена профилактика передачи ВИЧ-инфекции к ее ребенку, при І и ІІ стадиях и уровне количества клеток СД4 более 350 клеток/мм3, на период до рождения ребенка.
- Назначено пожизненное лечение ВИЧ-инфекции, если независимо от стадии инфекции уровень клеток СД4 – менее 350 клеток/мм3, или, если у женщины имеются состояния, характерные для ІІІ–ІV стадии независимо от уровня клеток СД4.
В задачи врача – специалиста службы родовспоможения входит:
- Помочь женщине, принимающей АРВ-препараты, правильно соблюдать режим приема лекарств.
- Подготовить пациентку к безопасному родоразрешению:
- получить результат обследования беременной женщины на уровень вирусной нагрузки в сроке беременности 36 недель;
- направить для безопасного родоразрешения с выдачей данных обследования на уровень вирусной нагрузки и режима АРВ препаратов на период до родоразрешения, родов и в послеродовый период.
При поступлении женщины для родоразрешения в родильное отделение медицинский персонал устанавливает, когда был проведен анализ на наличие антител к ВИЧ-инфекции. При наличии в обменной карте данных о двукратном обследовании и отсутствии антител к ВИЧ у женщины – нет риска ВИЧ-инфицирования для ребенка и для нее не требуется мероприятий по ППМР в родильном доме;
При отсутствии обследования на ВИЧ во время второй половины беременности, следует:
- провести дотестовое консультирование;
- осуществить тестирование на наличие антител к ВИЧ-инфекции методом быстрых тестов (экспресс-тестирование).
При отрицательном результате экспресс-теста (имеется одна контрольная полоска, т. е. суммарных антител к ВИЧ не выявлено) – у женщины отсутствует риск ВИЧ-инфицирования ее ребенка и дальнейших мероприятий по ППМР в родильном доме не требуется.
При положительном результате экспресс-теста (имеются две полоски – контрольная и образца, что свидетельствует о выявлении суммарных антител к ВИЧ) – у женщины имеется риск инфицирования ее ребенка. При положительном результате экспресс-тестирования необходимо экстренно назначить препараты АРВ для ППМР женщине до, во время и после родов, а также препараты АРВ для ребенка через 6–8 часов после его рождения.
При поступлении для родоразрешения женщины, у которой ВИЧ-инфекция была выявлена до или во время беременности, медицинским работникам следует продолжать назначенные АРВ-препараты:
- до рождения ребенка, если так указано в обменной карте женщины, т. е. у нее I-я либо II-я стадии ВИЧ-инфекции и уровень клеток СД4 более 350 клеток/мм3;
- после рождения, если так указано в обменной карте, т. е. у женщины уровень СД4 клеток менее 350 клеток/мм3 или независимо от этого III-я или IV-я стадии ВИЧ-инфекции и женщине надлежит принимать лечение на протяжении всей жизни.
- Провести безопасное родоразрешение.
Если при указании в обменной документации (в период 36 недель беременности или позже) уровень вирусной нагрузки (количество копий РНК ВИЧ) составлял менее 1000 копий/мл – то риск передачи ВИЧ к ребенку при кесаревом сечении или при вагинальных родах не будет отличаться и при проведении курса АРВ-профилактики более 4-х недель будет составлять менее 2%. Женщину следует проинформировать о потенциальных рисках вмешательств и передачи ВИЧ-инфекции ребенку и выбрать приемлемый для нее способ родоразрешения с ее информированным решением.
Если уровень вирусной нагрузки был выше 1000 копий/мл или данные об исследовании во второй половине третьего триместра беременности отсутствуют, а женщина принимала АРВ более 4-х недель, то вероятность передачи ВИЧ-инфекции ребенку будет составлять менее 5%, но при проведении кесарева сечения риск может быть снижен в 2 раза. Женщину следует проинформировать о потенциальных рисках вмешательств и передачи ВИЧ-инфекции ребенку и выбрать приемлемый для нее способ родоразрешения с ее информированным согласием. Проводить кесарево сечение следует тем методом, которым владеет хирург, а ведение родов осуществляется согласно принципам эффективного перинатального ухода.
- Оказать помощь новорожденному:
- после рождения ребенка, через 6–8 часов ему назначают АРВ-препараты для профилактики инфицирования ВИЧ;
- следует консультировать женщину о безопасном методе вскармливания и рекомендовать рассмотреть возможность замены грудного вскармливания, если это для нее приемлемо, допустимо, выполнимо, безопасно и будет возможность постоянного обеспечения заменителями грудного молока;
- поддержать женщину в обеспечении безопасного вскармливания заменителями грудного молока, обучив методу приготовления молочной смеси и безопасного кормления ребенка выбранным ею методом вскармливания [10];
- при выписке женщины и ее ребенка из родильного отделения обеспечить конфиденциальность передачи информации и преемственность в наблюдении во взаимодействии с врачом кабинета «Доверие» или городского/областного центра по профилактике и борьбе со СПИДом.
В противодействии эпидемии ВИЧ-инфекции, одной из основных задач которого является обеспечение лечением всех инфицированных лиц, ППМР играет одну из главных ролей, т. к. позволяет выявить ВИЧ-инфекцию у женщин репродуктивного возраста, предупредить передачу инфекции детям и помогает вовлечь мужчин-партеров для консультирования и обследования. Следующей логичной стратегией после ППМР является обеспечение здоровья матери, ее ребенка, других детей в ее семье и отца, поскольку любой из них может быть, в свою очередь, затронут инфекцией.
Роль семейного врача или специалиста службы родовспоможения состоит в:
- Обеспечении непрерывности помощи для ВИЧ-инфицированных женщин, организации взаимодействия с кабинетом «Доверие» или центрами по профилактике и борьбе со СПИДом при ведении женщин и членов их семей.
- Направлении женщин для получения социальной помощи в региональные центры социальной помощи семьям, детям и молодежи, которые оказывают поддержку семьям, оказавшимся в затруднительном положении (ВИЧ-инфекция в семье входит в список таких положений).
- Направлении женщин для получения специализированной помощи, например, противотуберкулезной, наркологической, в программы для заместительной опиоидной терапии, центры по реабилитации наркозависимых.
- Направлении женщин для получения поддержки в региональных общественных ВИЧ-сервисных организациях.
Консультирование при тестировании на ВИЧ-инфекцию и предупреждении передачи ВИЧ-инфекции от матери к ребенку
Основными методами предоставления информации по тестированию на ВИЧ и предупреждению вертикальной передачи инфекции от матери к ребенку являются рутинное групповое, индивидуальное или парное консультирование.
Групповое консультирование
Одним из эффективных методов предоставления информации является групповое консультирование:
- Каждой впервые обратившейся женщине рекомендуется принимать участие в групповой обучающей беседе, которую проводит акушерка или медицинская сестра еще до того, как она будет принята врачом. Во время группового консультирования участники получают общую информацию и используются рекомендуемые обучающие материалы.
- При взятии беременной на учет специалист дополняет групповое информирование индивидуальным или парным консультированием, с учетом особенностей семейной пары и помогает принять осознанное решение о тестировании.
- Медицинский работник должен объяснить женщине важность участия ее супруга, партнера в консультировании и его тестировании на ВИЧ для сохранения здоровья ребенка и всей семьи, поэтому рекомендуется приглашать для участия в данных беседах половых партнеров.
Индивидуальное или парное (с супругом) консультирование на ВИЧ
Такое консультирование проводится:
- если женщина или ее партнер сами попросили об этом;
- если женщина или ее партнер отказываются проходить тестирование.
Администрация лечебно-профилактического учреждения (ЛПУ) обязана принять все меры по соблюдению принципов конфиденциальности, а все медицинские работники должны их строго выполнять.
Задачи медицинского работника, к которому женщина обращается за помощью:
- установить и поддерживать отношение взаимного доверия и понимания;
- собрать медицинский анамнез, включая возможные риски ВИЧ-инфекции;
- провести стандартный медицинский осмотр;
- обсудить результаты групповой беседы;
- провести индивидуальное или парное консультирование;
- проявить уважение и понимание к женщине и ее нуждам.
Задачи индивидуального консультирования:
- уверить в конфиденциальности тестирования;
- выяснить, какие вопросы беспокоят женщину, и дать на них ответ;
- получить письменное информированное согласие на тестирование;
- провести забор крови для исследования;
- провести тестирование;
- провести послетестовое консультирование;
- выработать план дальнейшего наблюдения женщины и при необходимости направить ее в соответствующие медицинские организации (центр СПИД и др.);
- для тех, кто отказывается проходить тестирование, – провести повторно предтестовое консультирование во время следующего визита к врачу с целью изменения отношения к тестированию.
На практике важно разъяснить:
- Какие услуги могут быть предоставлены в данном учреждении.
- Пояснить, что информация, которая будет предоставлена женщине или установлена в ходе оказания ей помощи, не будет передана третьим лицам без ее согласия.
- При обсуждении конфиденциальности выяснить у женщины перечень лиц, которым медики могут предоставлять информацию о ее здоровье.
- Очень важно отметить, что в ходе оказания помощи доступ к данным о пациентке имеют только медицинские работники, оказывающие помощь, но не обслуживающий персонал или персонал, непосредственно не принимающий участия в лечении данного пациента.
Обсуждение вопросов конфиденциальности является проявлением заботы и уважения о пациенте со стороны медиков и способствует установлению доверительных отношений.
Если пациентка отказывается проходить тестирование, консультант должен подчеркнуть важность тестирования для сохранения здоровья ребенка и начать дотестовое консультирование с таких предложений:
- «Расскажите, пожалуйста, о причинах, по которым вы решили не проходить обследование сегодня».
- «Расскажите, пожалуйста, о ваших сомнениях по поводу обследования сегодня».
- «Расскажите, пожалуйста, почему важно знать свой ВИЧ-статус». Если женщина не может объяснить, то следует рассказать еще раз об антиретровирусной профилактике вертикальной передачи.
- «Расскажите, пожалуйста, почему сейчас все женщины во время беременности должны проходить обследование на ВИЧ».
- «Расскажите, пожалуйста, что означает для Вас пройти тестирование».
Если после этих вопросов женщина все же не соглашается проходить тестирование:
- следует проявить понимание и показать, что медицинский работник уважает мнение женщины;
- пояснить, что для нее всегда открыты двери ЛПУ, и она всегда может прийти на тестирование и/или обратиться за помощью;
- предоставить ей информационные материалы о ВИЧ, тестировании, профилактике передачи инфекции от матери к ребенку.
Послетестовое консультирование
Послетестовое консультирование проводится как при отрицательном, так и при положительном результатах. Содержание послетестового консультирования зависит от результата теста.
Консультирование при отрицательном результате теста:
- обсуждение значения полученного результата;
- повторное информирование о путях передачи ВИЧ-инфекции и возможных способах предохранения от заражения;
- подтверждение необходимости придерживаться правил безопасного поведения в отношении ВИЧ-инфекции.
- при наличии у женщины факторов риска инфицирования рекомендовать повторное тестирование через 1 месяц.
Консультирование при положительном результате теста
Важно, чтобы результат теста сообщал тот же специалист, который консультировал перед тестированием. Послетестовое консультирование должно проводиться без присутствия других медицинских работников или пациентов.
Специалисту следует:
- уточнить информацию, полученную о пациентке и ее семье во время предшествующей консультации;
- пояснить значение положительного теста на ВИЧ-инфекцию;
- следует дать возможность проявления пациенткой своих чувств, признать их оправданность (даже если это агрессивная реакция в отношении врачей), чтобы она могла свыкнуться с полученной информацией;
- следует логично и последовательно объяснить пациентке преимущества знания своего ВИЧ-статуса, рассказать о жизни с ВИЧ-инфекцией;
- помочь решить первоочередные проблемы;
- нельзя поддаваться панике; давать ложные заверения; обижаться на поведение пациентов;
- информировать об основных мерах ППМР;
- объяснить женщине и ее партнеру важность обследования для обеспечения качественной ППМР и сохранения здоровья ее и ребенка;
- установить совместное наблюдение за женщиной со специалистом по лечению ВИЧ-инфекции;
- предоставить информацию о ВИЧ-сервисных организациях;
- назначить дату следующего посещения.
Использование АРВ-препаратов у женщин с ВИЧ во время беременности, родов и после родов для ППМР
Назначение препаратов для ППМР необходимо решать в тесном сотрудничестве со специалистами по лечению ВИЧ-инфекции.
Профилактические вмешательства для беременной женщины выбирают на основании:
- клинических и иммунологических показаний к АРВ-терапии;
- срока гестации на момент обращения;
- использования АРВ-препаратов в анамнезе;
- наличия сопутствующих заболеваний или состояний.
Беременных женщин, инфицированных ВИЧ, можно отнести к одной из следующих категорий.
- Те, кто в настоящее время не нуждаются в АРВ-терапии по состоянию здоровья.
- Те, кто нуждаются или могут нуждаться в АРВ-терапии по состоянию здоровья.
- Те, кто начал АРВ-терапию до беременности.
- Те, кто не обращался в соответствующие службы до момента родов.
- Женщины, в настоящее время не нуждающиеся в терапии АРВ по состоянию здоровья
Женщины, у которых выявлена ВИЧ-инфекция во время антенатального ухода, не имеющие клинических проявлений болезни, с количеством лимфоцитов СД4 более 350/ кл/мм3, не нуждаются в настоящее время в лечении ВИЧ-инфекции по состоянию здоровья. Таким женщинам проводится только профилактика ПМР во время беременности и родов.
Для профилактики ПМР нужно использовать такой режим: зидовудин 300 мг + ламивудин 150 мг + лопинавир/ритонавир 400/100 мг каждые 12 часов. Начинать АРВ-профилактику следует после 14 недели в течение всей беременности и родов. Курс АРВ-препаратов следует прекратить после рождения ребенка. Методом выбора родоразрешения в данной клинической ситуации является плановое кесарево сечение в сроке 38 недель при информированном согласии беременной.
2.Беременные, в настоящее время нуждающиеся в АРВ-терапии по состоянию здоровья
2.1. Женщины, у которых ВИЧ-инфекция выявлена во время беременности, имеющие или не имеющие клинические проявления болезни, но у которых количество лимфоцитов СД4 менее 200 клеток/мм3, нуждаются в пожизненной АРВ-терапии по состоянию здоровья. Независимо от срока гестации, им необходимо назначить такую схему лечения: зидовудин 300 мг + ламивудин 150 мг + невирапин 200 мг каждые 12 часов. Прием невирапина начинать с 200 мг 1 раз в сутки, а через 14 дней необходимо определить активность печеночных ферментов – если уровень не превышает базовый более, чем в 5 раз, то следует перейти на прием невирапина по 200 мг каждые 12 часов.
В родах и после рождения ребенка женщина продолжает начатую схему лечения.
2.2. Беременные, у которых количество СД4 от 200 до 350 клеток/мм3, могут нуждаться в АРВ-терапии. Независимо от срока гестации, предпочтительно после завершения первого триместра назначить следующую схему лечения: зидовудин 300 мг + ламивудин 150 мг + лопинавир/ритонавир 400/100 мг каждые 12 часов.
В родах и после рождения ребенка женщина продолжает начатую схему лечения.
- Беременные, которые начали АРВ-терапию до беременности.
Если у беременной, поступающей на учет по поводу беременности, уже выявлена ВИЧ-инфекция и она принимает АРВ-терапию по состоянию здоровья, следует продолжать текущую схему лечения. Если схема содержит эфавиренц, а женщина находится в первом триместре беременности, нужно заменить эфавиренц на лопинавир/ритонавир 400/100 мг или абакавир 300 мг каждые 12 часов. Если беременность выявлена после первых трех месяцев – замена эфаверенца не является целесообразной, в связи с завершившимся органогенезом.
В родах и после рождения ребенка женщина продолжает начатую схему лечения.
- ВИЧ-позитивные беременные женщины, впервые обратившиеся к моменту родов (не получали АРВ-профилактику во время беременности).
Роженицам, не получавшим дородовую помощь или поступающим на роды без наличия результатов обследования на ВИЧ-инфекцию, рекомендуется пройти до- и послетестовое консультирование, а также тестирование на ВИЧ экспресс-методом в родовспомогательной организации.
В случае получения положительного результата экспресс-теста женщина должна получить короткую схему АРВ профилактики ПМР:
- с началом родовой деятельности необходимо начать прием зидовудина по 300 мг каждые 3 часа + ламивудин по 150 мг каждые 12 часов и однократно невирапин 200 мг или при развившейся родовой деятельности назначить однократно зидовудин 600 мг + ламивудин 300 мг + одна доза невирапина 200 мг;
- если роды не наступили в течение 24 часов, следует продолжать зидовудин 300 мг + ламивудин 150 мг каждые 12 часов и невирапин 200 мг повторить через 48 часов после первого приема. Можно использовать комбинированный препарат комбивир 300/150 мг по 1 таблетке каждые 12 часов вместо отдельных таблеток зидовудина и ламивудина.
После рождения ребенка родильнице необходимо продолжить курс зидовудина 300 мг и ламивудина 150 мг каждые 12 часов в течение 7 суток, это важно для снижения риска развития устойчивости к невирапину у матери.
Выбор метода родоразрешения у женщин с ВИЧ-инфекцией
Снизить риск ПМР можно, соблюдая правила родовспоможения, направленные на сокращение контакта плода с кровью и другими биологическими жидкостями матери. Все инвазивные процедуры повышают риск инфицирования плода, и их назначение возможно лишь по жизненным показаниям. Любые вмешательства при родоразрешении женщин с ВИЧ-инфекцией должны проводиться с соблюдением универсальных мер предосторожности.
Факторы риска передачи ВИЧ-инфекции в родах:
- длительный безводный промежуток (более 4-х часов);
- отсутствие АРВ-профилактики в родах;
- инвазивные процедуры.
Решение о способе родоразрешения принимается в соответствии с конкретной ситуацией, в зависимости от уровня вирусной нагрузки у женщины, с учетом интересов матери и плода.
Для выбора оптимального метода родоразрешения необходимо определить уровень вирусной нагрузки у женщины в сроке 36 недель беременности:
- Если количество РНК ВИЧ-инфекции менее 1000 копий/мл, то проводить самопроизвольные роды.
- Плановое кесарево сечение, проведенное до начала родовой деятельности и излития околоплодных вод, является важным методом вертикальной профилактики ВИЧ-инфекции (в 2 раза снижает риск передачи ВИЧ-инфекции от матери к ребенку).
Показания для проведения планового кесарева сечения на 38 неделе до начала родовой деятельности:
- нет возможности определить вирусную нагрузку;
- уровень вирусной нагрузки более 1000 копий/мл;
- женщина не соблюдала режим приема АРВ-профилактики или лечения (приверженность к ВААРТ менее 95%, т. е. женщина приняла меньше 95% назначенных таблеток);
- продолжительность приема АРВ во время беременности менее 4-х недель.
Рекомендуется стандартный метод оперативного родоразрешения.
Необходимо проводить антибиотикопрофилактику во время проведения кесарева сечения. Антибиотикопрофилактика проводится в стандартных дозировках. При возникновении осложнений лечение проводится согласно общепринятым схемам.
В активной фазе родов, через 4 часа поле излития околоплодных вод проводить кесарево сечение нецелесообразно.
При самопроизвольных родах, необходимо избегать вмешательств, повышающих риск ПМР:
- родовозбуждения и родоусиления;
- искусственного вскрытия плодного пузыря (амниотомии);
- перинео- (эпизио-) томии;
- частых вагинальных исследований и осмотров шейки матки (выполнять осмотр шейки матки только при крайней необходимости, обязательно соблюдая правила асептики);
- наложения акушерских щипцов;
- вакуум-экстракции плода;
- затяжных родов.
Для оценки показаний к акушерским вмешательствам использовать неинвазивный мониторинг состояния плода и партограмму.
Риск развития послеродовых кровотечений снизить путем активного ведения третьего периода родов, ушивать разрывы родовых путей, тщательно удалять все остатки последа.
Заключение
Для достижения глобальной цели – искоренения передачи ВИЧ-инфекции от матери к ребенку – роль врача семейной практики, врача акушера-гинеколога, акушерки является основной на всех этапах оказания помощи, от рутинного наблюдения за девочками-подростками до планирования семьи, дородового наблюдения, родильного ухода и послеродовой помощи. Очень важно помнить, что несоблюдение простых, но эффективных подходов к предупреждению передачи ВИЧ-инфекции на любом этапе оказания помощи женщине, влечет за собой риск инфицирования новорожденного, что в дальнейшем глубоко влияет не только на его жизнь и здоровье, но и на судьбу. Сегодня в Украине ежегодно рожают детей около 3000 ВИЧ-инфицированных женщин и приблизительно 150 детей получают инфекцию от своих матерей. Возможно, эти цифры кому-то покажутся незначительными, но в наших силах сегодня прервать этот процесс. Опыт Европейских стран и стран с ограниченными ресурсами, где широкомасштабно внедряется профилактика передачи ВИЧ среди женщин и детей, служат прекрасным примером и ориентиром.
Список литературы находится в редакции.


коментариев