
ДОСЛІДЖЕННЯ ВПЛИВУ ПРЕПАРАТУ КАНЕФРОН®Н НА КОРЕКЦІЮ ПОРУШЕНЬ СИСТЕМ ПЕРЕКИСНОГО ОКИСЛЕННЯ ЛІПІДІВ ТА АНТИОКСИДАНТНОГО ЗАХИСТУ ПРИ ЛІКУВАННІ ХВОРИХ З ГЕСТАЦІЙНИМ ПІЄЛОНЕФРИТОМ
 Гестаційний пієлонефрит (ГП), або пієлонефрит вагітних – гострий інфекційно-запальний процес з переважаючим ураженням інтерстиціальної тканини, канальцевого апарату і стінок чашково-мискової системи нирки (частіше правої), який вперше розвинувся під час теперішньої вагітності
Гестаційний пієлонефрит (ГП), або пієлонефрит вагітних – гострий інфекційно-запальний процес з переважаючим ураженням інтерстиціальної тканини, канальцевого апарату і стінок чашково-мискової системи нирки (частіше правої), який вперше розвинувся під час теперішньої вагітності
Частота даного захворювання в акушерській практиці складає, за даними різних авторів, 6–10% і, як правило, виникає у вагітних молодого віку в II–III триместрах вагітності (частіше в терміни 20–28 тижнів) [1, 4, 5].
У патогенезі гестаційного пієлонефриту важливе місце належить мембрано-патологічним процесам, зумовленим активацією перекисного окислення ліпідів (ПОЛ) та порушенням стану антиоксидантної системи захисту (АОСЗ) [3]. Тому взаєморівновага в оксидантно-антиоксидантній системі є важливою ланкою в підтриманні гомеостазу взагалі та при патології нирок зокрема і обумовлює включення у комплексне лікування засобів антиоксидантної дії [2, 3, 6].
Перспективним можна вважати застосування фітопрепаратів з високим вмістом біофлавоноїдів та антиоксидантних вітамінів [7, 9, 10]. Високоефективним представником біофлавоноїдів може бути препарат Канефрон® Н компанії «BIONORICA», Німеччина.
Канефрон® Н був вибраний тому, що до його складу входять трава золототисячника, корінь любистку звичайного, листя розмарину.
Ці рослинні компоненти мають комплексний ефект, володіють протизапальною, діуретичною, спазмолітичною і антибактеріальною дією. Однак даних літератури про вплив препарату Канефрон® Н на ПОЛ та АОСЗ у хворих на хронічний пієлонефрит ми не зустрічали.
Метою нашого дослідження було вивчення антиоксидантної активності препарату Канефрон® Н компанії «BIONORICA», Німеччина, при лікуванні хворих на гестаційний пієлонефрит.
Матеріал і методи дослідження
Нами було проведене обстеження та лікування 58 вагітних із гестаційним пієлонефритом. У залежності від обраної схеми лікування, хворі були поділені на дві групи.
До складу групи порівняння (28 осіб) увійшли пацієнтки, які отримували традиційне лікування (відновлення порушеного пасажу сечі, антибіотик з групи цефалоспоринів ІІ або ІІІ покоління, та спазмолітик у середньо-терапевтичних дозах).
Основну групу (30 осіб) склали хворі, яким у комплексне лікування був включений препарат Канефрон® Н. Препарат призначали у дозі 2 драже або 50 крапель 3 рази на день протягом 1 місяця. Середній вік хворих складав 25,8±2,6 років. Групу контролю склали 20 практично здорових вагітних віком від 18 до 40 років.
Стан ПОЛ та активність АОСЗ оцінювали за такими показниками: вміст малонового диальдегіду (МДА), сульфгідрильних груп (СГ) білків і небілкових компонентів плазми крові, рівень активності церулоплазміну та насиченість трансферину залізом.
Отримані дані опрацьовані статистично. За таблицею Ст’юдента–Фішера визначали коефіцієнт достовірності (р). Статистично достовірною вважали різницю при р <0,05.
Результати дослідження та їх обговорення
До початку лікування у хворих на гестаційний пієлонефрит виявлено достовірне посилення процесів ПОЛ (підвищення вмісту МДА на 47,9%) і зниження функціональної здатності АОСЗ: дезадаптація системи церулоплазмін–трансферин (підвищення активності церулоплазміну на 45,4%, зниження насиченості трансферину залізом на 21,3%), зменшення сульфгідрильних груп білків та небілкових компонентів плазми крові: загальних – на 32,1%, залишкових – на 47,2% та білкових – на 29,5% (р<0,05) (табл. 1). 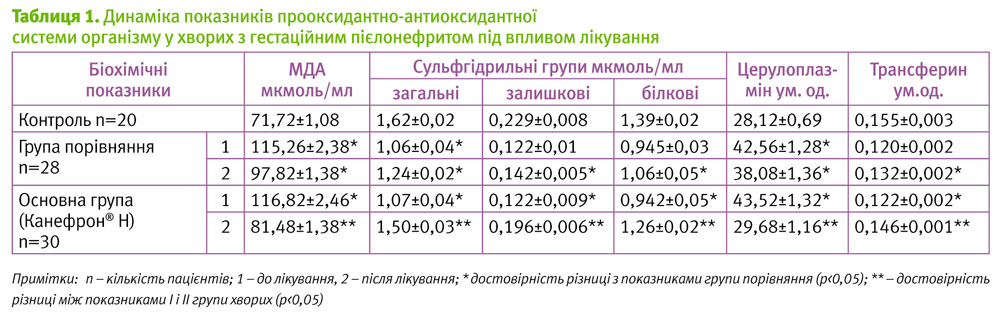
Після проведеного лікування позитивна динаміка клініко-лабораторних проявів захворювання у пацієнтів основної групи, які отримували препарат Канефрон® Н, супроводжувалась суттєвим зменшенням активності процесів ліпопероксидації (зниження вмісту МДА на 33,5% у порівнянні з початковим рівнем) і покращенням функціональної здатності АОСЗ (відновлення майже повної взаєморівноваги у системі церулоплазмін–трансферин, а також підвищення загальних СГ – на 23,2%, залишкових – на 17,9% та білкових – на 23,7% (р<0,05) (табл. 1).
В той же час, у хворих групи порівняння нормалізації показників вільнорадикального окислення ліпідів не відмічено (табл. 1).
Виявлені зміни при дослідженні у хворих на гестаційний пієлонефрит показників вільнорадикального окислення ліпідів – активація процесів ПОЛ і пригнічення АОСЗ – співпадають з даними літератури [2, 3].
Застосування традиційної терапії сприяло зниженню клініко-лабораторних проявів захворювання. Однак залишається високий рівень продуктів пероксидації ліпідів при зниженні антиоксидантного захисту, тобто є умови для подальшого прогресування та хронізації патологічного процесу після припинення лікування.
Застосування у хворих основної групи препарату Канефрон® Н сприяло як нормалізації клініко-лабораторних показників, так і зниженню процесів ПОЛ та відновленню активності АОСЗ.
Висновки
Активація ПОЛ на фоні зниженої активності АОСЗ відіграє важливу роль у процесі хронізації та прогресуванні гестаційного пієлонефриту. Застосування препарату Канефрон® Н у комплексному лікуванні хворих на гестаційний пієлонефрит сприяє скороченню термінів нормалізації клініко-лабораторних показників завдяки відновленню взаєморівноваги між ПОЛ та АОСЗ.
Література
- Аляев Ю. Г., Газимиев М. А., Еникеев Д. В. Современные аспекты диагностики и лечения гестационного пиелонефрита // Урология.– 2008.– №1.– С. 3-6. [1]
- Возіанов О. Ф., Нікуліна Г. Г., Пасєчніков С. П., Бухалов Ю. В. Клініко-лабораторна оцінка активності запального процесу в нирках при гострому пієлонефриті// Лабораторная диагностика. – 1997. – №1. – С. 17-21. [2]
- Литвинець Є. А., Зеляк М. В., Соломчак Д. Б. та інш. Стан перекисного окислення ліпідів і антиоксидантного захисту при патології сечовидільної системи та доцільність використання біофлавоноїдів у комплексному лікуванні//Галицький лікарський вісник. – 2004. – №3. – С. 110-113.
- Потапов В. О., Березницька Г. Г. Гестаційний пієлонефрит//Жіночий лікар. – 2006. – №1. – С. 8-17.
- Серов В. Н., Тютюнник В. Л. Гестационный пиелонефрит: диагностика, профилактика, лечение//Здоровье женщины. – 2010. – №7. – С. 57-60.
- Чекман І. С. Флавоноїди – клініко-фармакологічний аспект // Фітотерапія в Україні. – 2000. – №2. – С. 3-5.
- Anon F. Cranberry juice and urinary tract infections // Harv. Health Lett. – 2005. – Vol. 30. №6. – P.7.
- Howell A. B. Cranberry juice and adhesion of antibiotic-resistant uropathogens // JAMA. – 2002. – Vol. 287. – P. 3082-3083.
- Randomized trial of cranberry-lingo berry juice and Lactobacillus GG drink for the prevention of urinary tract infections in women// T. Kontiokari, K. Sundgvist, M. Nuutinen et al. // BMJ. – 2001. – Vol. 322, №7302. – P. 1571-1573.
- Does cranberry juice have antibacterial activity?/Y. L. Lee, J. Owens, L. Thrupp et al. // JAMA. – 2000. – Vol. 283, № 13. – P. 1691-1693.

СТАТЕВІ ВІДМІННОСТІ СПЕЦІАЛІЗАЦІЇ РІЗНИХ ДІЛЯНОК ПЛАЦЕНТАРНОЇ ПОВЕРХНІ
Sex differences in regional specialisation across the placental surface
Placenta Volume 35, Issue 6 , Pages 365-369, June 2014
http://www.placentajournal.org/article/S0143-4004%2814%2900089-7/abstract
Автори:
S. H. Alwaselemail,
A. H. Harrath, W. M. Aldahmash,
Z. Abotalib, J. R. Nyengaard, C. Osmond, M. R. Dilworth, S. Y. Al Omar,
A. A. Jerah, D. J. P. Barker.
Переклад Олексія Соловйова.
Можуть існувати спеціалізації побудови та функції різних ділянок плацентарної поверхні. У місті Ер-Ріяд (Саудівська Аравія), довжина й ширина плацентарної поверхні при народженні мали високу кореляцію, проте ширина була тісніше пов’язаною з розмірами дитини. Для підтвердження цього ми дослідили 321 вагітну саудівську жінку в місті Байш. Вимірювали новонароджених та їх посліди.
Зв'язок довжини й ширини плацентарної поверхні з розмірами тіла дітей виявився різним для хлопчиків та дівчаток. У хлопчиків ширина мала тісніший зв'язок з усіма розмірами при народженні, за винятком довжини тіла від тім’я до п’ятки. Це було подібно знахідкам у Ер-Ріяді. Довжина плацентарної поверхні теж була пов’язана з довжиною тіла від тім’я до п’ятки. З кожним сантиметром довжини поверхні довжина тіла збільшувалася на 0,27 см (95% CI 0,09–0,44, p=0,004). У дівчаток ширина посліду мала зв'язок з довжиною тіла, натомість довжина поверхні була пов’язана з вагою новонароджених та обводами голівки і стегна. З кожним сантиметром ширини поверхні довжина тіла збільшувалась на 0,33 см (0,13–0,53, p=0,001).
Ми дійшли висновку, що у Саудівській Аравії існують як географічні, так і статеві відмінності спеціалізації різних ділянок плацентарної поверхні. У несприятливих умовах міста Байш, де матерям притаманна коротка статура, хлопчики були меншими при народженні, ніж дівчатка. У хлопчиків нестача живлення компенсувалася радше глибшою інвазією, ніж залученням додаткових спіральних артерій. Можливо, дівчатка мають ефективнішу спеціалізацію різних ділянок плацентарної поверхні.
Слід наголосити, що на превеликий жаль, тема статевих особливостей перебігу вагітностей, залежних від статевих особливостей розвитку послідів, дуже повільно розвивається не лише в Україні, але й у цілому світі. Упорядник розділу вперше почув про наслідки фундаментальних наукових розвідок цього напрямку в 2009 році на міжнародній конференції Світової федерації національних товариств з вивчення плаценти від професорки Vicki Clifton (Robinson Institute, Department of Paediatrics and Reproductive Health, Faculty of Health Sciences, University of Adelaide, South Australia). З дозволу автора було здійснено переклад українською мовою статті «Статеві функціональні особливості людського ложиська (placentae)», який оприлюднено в №4 (60) українського часопису «Здоровье женщины» у 2011 р.
Хто зацікавиться цією статтею, може безоплатно завантажити її на е-сторінці «Фонду Медицини Плода, Україна» у розділі «Обмін досвідом» за адресою http://www.fmfua.com/fmc/Stalenavchannja_58.html.
Ключовою, на погляд упорядника розділу, є така цитата зі згаданої статті: «Беручи до уваги розглянуті відмінності, важливо пам’ятати, що розділення одержаних для обстеження послідів згідно їх статевої належності досі не є усталеною науковою практикою, і статева розбіжність ложиськової тканини має серйозно враховуватися при плануванні всіх наукових досліджень». Проте, оскільки ця вкрай важлива особливість знаходиться на «стику» різних напрямків наукових знань і досліджень, вона ще не посіла свого визначного місця у свідомості керівників більшості світових наукових груп.
І навіть розрахунки особистих ризиків першого триместру щодо можливих хромосомних аномалій плодів та можливих пізніших положничих ускладнень проводяться без врахування статевих відмінностей. Ця публікація є дуже дрібним і малопомітним крочком, проте відомо, що «крапля камінь точить...».
Детальніше

МИНИ-MBA ПО ПРЕНАТАЛЬНОЙ ДИАГНОСТИКЕ
Модуль 2. Группы риска во время беременности: ГБП и ЗРП. Мастер-класс Виктора Ошовского и Николая Веропотвеляна
Как вы думаете, где в Киеве 19 июня наблюдалась максимально высокая концентрация акушеров-гинекологов?
Конечно же, в бизнес центре «Дом Пашкова», где на мастер-класс ведущих «мастеров» медицины плода Виктора Ошовского и Николая Веропотвеляна собрались врачи из разных уголков Украины.
Заявленная тема «Гемолитическая болезнь и задержка развития плода» привлекла как специалистов родильных домов, так и врачей женских консультаций.
Заданный с первых минут высокий уровень общения спикеров и слушателей обеспечил тот результат, который порадовал всех участников. Ну и нас как организаторов мероприятия, ведь мы обещали нашим гостям повышение знаний, непринужденное профессиональное общение, вкусную еду и приятную компанию. И свое обещание выполнили!
Изюминкой мастер-класса стала отработка на муляжах практических навыков проведения кордоцентеза и работа с пациентами. Как оказалось, учителя охотно делятся знаниями, если есть желание учеников!

МОВЧАЗНА ЕПІДЕМІЯ
Одне з найсерйозніших ускладнень у жінок періоду клімактерію – постменопаузальний остеопороз. Попри те, що його ускладнення несуть у собі загрозу не меншу, ніж онкологічні захворювання, цю патологію досі недооцінюють
За експертною думкою щодо проблеми постменопаузального остеопорозу редакція звернулася до президента Української асоціації остеопорозу, експерта з Інституту геронтології НАМН України, який досліджує це захворювання не один десяток років, – професора Владислава Володимировича Поворознюка, та його колеги ст. н. с. Тетяни Василівни Орлик.

Валентин Володимирович Поворознюк
д. мед. н, проф., заслужений діяч науки і техніки України, президент Української асоціації остеопорозу, директор Українського науково-медичного центру проблем остеопорозу, керівник відділу клінічної фізіології та патології опорно-рухового апарату ДУ «Інститут геронтології ім. Д. Ф. Чеботарьова НАМН України». У квітні 2014 року на Міжнародному конгресі WCO-IOF-ESCEO першим серед вчених отримав медаль Міжнародної асоціації остеопорозу та Комітету національних товариств (CNS) за активну участь у діяльності комітету та поширення місії IOF
Тетяна Василівна Орлик 
к. мед. н., ст. н. с., зав. відділенням вікових змін опорно-рухового апарату ДУ «Інститут геронтології ім. Д. Ф. Чеботарьова НАМН України»
Пане Владислав, чому сьогодні жіночому здоров’ю, зокрема, жінок «за 35», відводиться особливе місце?
Владислав Поворознюк (В. П.): Тому що світ змінюється, медицина не стоїть на місці, й сьогодні те, що ще вчора вважалося природнім станом, який потрібно «просто пережити», наразі не влаштовує сучасних жінок, які хочуть залишатися фізично й соціально активними у будь-якому віці. Зрештою, сьогоднішній темп життя диктує такі вимоги. А, зважаючи на те, що третина життя сучасної жінки – постменопаузальний період, якому властива ціла низка різноманітної клінічної симптоматики, що тією чи іншою мірою знижує якість життя, медицина не може стояти осторонь. Тому сьогодні гінекологи говорять про впровадження нової системи комплексної медичної допомоги – менеджменту здоров’я жінки, який включає й менеджмент клімактерію. Справа ця мультидисциплінарна, тому гінекологам, безумовно, доводиться співпрацювати зі спеціалістами різних медичних спеціальностей, у тому числі (й не в останню чергу!) з фахівцями, що знаються на клінічній фізіології та патології опорно-рухового апарату людини. Адже найсерйознішими ускладненнями періоду, про який ми говоримо, є метаболічні порушення, обумовлені низьким рівнем естрогенів. Одне з них – постменопаузальний остеопороз.
Чим обумовлена актуальність вивчення цього небезпечного прояву постменопаузального періоду та його ускладнень?
В. П.: Попри те, що цією проблемою займається чимало вчених в усьому світі, багато питань і досі залишаються не з’ясованими. Наприклад, наразі достеменно відомо, що менопауза й старіння – головні причини інволюційного остеопорозу, але досі не встановлено, чому не в усіх жінок у постменопаузальному періоді розвивається остеопороз, як і не вивчено до кінця механізми втрати кісткової тканини при старінні. Роль статевих гормонів у патогенезі остеопорозу безперечна, хоча значення естрогенного дефіциту в порушенні метаболізму кісткової тканини й розвитку остеопорозу не було встановлено до того часу, доки в 1941 році Fuller Albright не звернув увагу на факт, що за відсутності будь-яких метаболічних захворювань кісток, остеопороз часто виникає в жінок у постменопаузальному періоді, особливо після ранньої або штучно викликаної менопаузи. Згодом ці дані були підтверджені численними дослідженнями як в експерименті, так і в клініці. Остеопороз, як відомо, зумовлює суттєве збільшення кількості переломів тіл хребців, кісток передпліччя й шийки стегнової кістки. У віці 65 років близько 25% жінок уже мають компресійні переломи хребців, а 30% — переломи кісток передпліччя. При цьому серед жінок європеоїдної раси у віці 50 років і старше летальність у результаті ускладнень після остеопоротичних переломів шийки стегнової кістки становить 2,8%, що дорівнює показнику летальності при злоякісних пухлинах молочної залози.
Такі відомості, насправді, мають неабияк стимулювати і лікаря, і пацієнта до застосування профілактичних заходів, якнайшвидшого виявлення хвороби. Але перед тим, як перейти до питань профілактики, діагностики та лікування, корисно дізнатися про саме захворювання, його форми та причини.
В. П.: Остеопороз – найбільш розповсюджене метаболічне захворювання скелета, що характеризується низькою кістковою масою та порушенням мікроархітектоніки кісткової тканини, які призводять до підвищеної крихкості кісток та збільшення ризику переломів.
Наразі виділяють (на підставі наявності або відсутності в пацієнта захворювань, хірургічних втручань або медикаментозної терапії) дві форми остеопорозу – первинний та вторинний. Причинами вторинного остеопорозу можуть бути: ендокринна патологія, порушення кровотворення, захворювання ШКТ, нирок, ревматоїдний артрит, довгострокова імобілізація, тривале застосування лікарських препаратів (глюкокортикостероїдів, антиконвульсантів, антацидних засобів, що містять алюміній, тощо). Потрібно звернути увагу, що дана класифікація інколи призводить до помилки, адже припускає незалежність одного типу від іншого, хоча, насправді, це не так.
Відомо, що переломи хребців частіше зустрічаються в жінок постменопаузального періоду, які приймають глюкокортикостероїди, ніж у жінок пременопаузального періоду з аналогічною терапією.
Первинний системний остеопороз поділяють на ідіопатичний (у дітей та людей молодого віку) та інволюційний (виявляється у середньому віці, частіше зустрічається при старінні). Є два типи інволюційного остеопорозу – постменопаузальний (тип I) та сенільний (тип II).
Які фактори ризику ускладнень цієї патології?
В. П.: Фактори, що збільшують вірогідність розвитку хвороби та її ускладнень у вигляді остеопоротичних переломів, визначаються вже в перименопаузальному періоді. У жінок цього віку спостерігається підвищення швидкості ремоделювання кісткової тканини з переважанням резорбції над формуванням; знижується абсорбція кальцію з їжею (внаслідок порушень його всмоктування у тонкому кишечнику); збільшується втрата кальцію із сечею. Проте, якщо у жінок у перименопаузі темп втрати кісткової тканини незначний, то з настанням менопаузи інтенсивність його зростає. Чинниками ризику постменопаузального остеопорозу є: вік, первинна аменорея, вторинна аменорея, рання менопауза (ідіопатична, після оваріоектомії), довготривала імобілізація та нерухомість, приналежність до європеоїдної або монголоїдної раси, паління цигарок, зловживання алкоголем, гіподинамія, аліментарні фактори (недостатнє вживання кальцію та вітаміну D, зловживання кофеїном тощо), використання деяких лікарських препаратів (кортикостероїдів, метотрексату, циклоспорину, антиконвульсантів, тривале застосування гепарину, великих доз тироксину, агоністів ГнРГ, антацидних засобів, які містять алюміній), деякі захворювання (ендокринні порушення, захворювання нирок та кишково-шлункового тракту, ревматоїдний артрит, анкілозивний спондилоартрит, розсіяний склероз тощо), низький індекс маси тіла (<19 ум. од.), наявність остеопорозу та остеопоротичних переломів у батьків, рано виявлена крихкість кісток, малий зріст та тонкі кістки.
Швидкість втрати кісткової тканини значно вища в більшості жінок з передчасною менопаузою, особливо штучною, а мінеральна щільність кісткової тканини (МЩКТ) достовірно нижча у молодих жінок з anorexia nervosa, для яких характерний гіпогонадизм, та у спортсменок зі стійкими порушеннями менструального циклу.
У патогенезі остеопоротичних переломів суттєва роль належить трьом чинникам — ризику падіння, пошкоджуючій силі та зниженій МЩКТ. Вірогідність падінь залежить від багатьох факторів — віку, способу життя, навколишнього середовища й зростає в літньому та старечому віці у зв’язку з наявністю хронічних захворювань (паркінсонізму, гіпертонічної хвороби, остеохондрозу хребта, остеоартрозу великих суглобів тощо) та медикаментозною терапією (застосуванням седативних та гіпотензивних засобів, міорелаксантів тощо). Міцність кісткової тканини визначається кількістю та якістю кісткової маси. Зниження МЩКТ хребта, стегнової кістки та зап’ястка на 10% призводить до збільшення ризику перелому в 1,5–3 рази.
У чому полягає проблема діагностики остеопорозу? (до розмови долучається Тетяна Василівна Орлик)
Тетяна Орлик (Т. О.): Основна проблема полягає в тому, що лікарі приділяють цьому захворюванню мало уваги, і діагностика, як правило, починається на тому етапі, коли у пацієнтки з’являються ускладнення хвороби. Адже головне, що відрізняє постменопаузальний остеопороз від інших захворювань опорно-рухового апарату, – майже повна відсутність клінічних проявів. Хворі можуть не знати про нього до тих пір, доки їхні кістки не стануть настільки слабкими, що несподіване напруження, удар або падіння призведуть до перелому кістки чи колапсу (деформації) хребця.
Є дві форми клінічного перебігу захворювання в початковій стадії – повільна та гостра. Гострий початок зумовлений компресійним переломом хребця, який виникає у результаті незначної травми і супроводжується інтенсивним больовим синдромом в ушкодженому відділі хребця (грудному або поперековому). Біль може поширюватися на грудну клітку, черевну порожнину, ділянку серця, нижні кінцівки, що часто призводить до помилкової діагностики стенокардії або інфаркту, плевриту, гострої хірургічної патології ШКТ, остеохондрозу хребта з його нейрон-рефлекторними та компресійно-корінцевими синдромами.
І, відповідно, обирається неправильна тактика лікування?
Т. О.: Так, і це дуже важливо, адже подібний помилковий діагноз призводить до призначення масажу, або хвору спрямовують до мануального терапевта, у той час, як маніпуляції у ділянці хребта у такого контингенту протипоказані й можуть завдати значної шкоди!
Кашель, чхання й навіть незначні рухи супроводжуються значним посиленням больового синдрому. Рухи в хребті різко обмежені, можливість згинання обмежується більшою мірою, ніж розгинання. Часто можна спостерігати чи пальпаторно визначити спазм паравертебральних м’язів, він стає більш вираженим при глибокій пальпації та перкусії над рівнем перелому.
Повільний початок захворювання характеризується тупим болем у ділянці спини, що виникає час від часу, особливо при чергуванні спокою й руху. Згодом біль посилюється. Причиною такого перебігу може бути «повзуча» деформація хребців або мікропереломи в них.
Отже, які методи діагностування ви б рекомендували лікарям?
Т. О.: Для діагностики постменопаузального остеопорозу використовуються рентгенологічні, морфологічні, гістоморфологічні, денситометричні та біохімічні методи, що відрізняються між собою за точністю й складністю проведення досліджень. Але «золотим стандартом» залишається рентгенологічна денситометрія, основною перевагою якої є доступність і поширеність. Отже лікарю, який підозрює в пацієнтки це захворювання, необхідно спрямовувати її на денситометрію. Це дослідження є сьогодні доступним у будь-якому регіоні Україні. Останніми роками широко застосовується також ультразвукова денситометрія, якій притаманна висока точність, швидкість обстеження та відсутність іонізуючого випромінення.
Владиславе Володимировичу, чи є можливість запобігти розвитку цього небезпечного захворювання?
В. П.: Оскільки з медичних і соціально-економічних позицій запобігти втраті кісткової маси та грізним ускладненням остеопорозу (переломам) легше й дешевше, особливу увагу необхідно приділяти профілактиці.
Основними задачами профілактики системного остеопорозу є:
- досягнення максимально можливого піку кісткової маси у період дозрівання, формування скелета з максимальними характеристиками міцності;
- зниження та запобігання негативного впливу екзогенних та ендогенних чинників на кісткову тканину;
- запобігання втраті кісткової маси та, за можливістю, підвищення щільності кісткової тканини.
Раціональне харчування посідає важливе місце у профілактиці остеопорозу в усіх вікових періодах. Воно відіграє важливу роль у формуванні піку кісткової маси у молодому віці та темпах втрати кісткової тканини у жінок постменопаузального періоду. На даний час у розвинених країнах світу дотримуються норм добового вживання кальцію 1000–1500 мг/добу, проте результати численних досліджень свідчать про недостатній вміст кальцію у харчових раціонах різних популяцій. Наприклад, більшість жінок у постменопаузальному періоді, які живуть у Німеччині, вживають менше 800 мг кальцію на добу; 61% жінок у пременопаузі та 75% пацієнток у постменопаузі, які живуть в Австралії, вживають кальцію менше рекомендованих норм, а 29% жінок у постменопаузальному періоді — менше 500 мг/добу.
Основна проблема полягає в тому, що лікарі приділяють цьому захворюванню мало уваги, і діагностика, як правило, починається на тому етапі, коли у пацієнтки з’являються ускладнення хвороби
А щодо українських жінок?
В. П.: Проведені нами дослідження показали, що фактичний раціон харчування постменопаузальних жінок в Україні також характеризується вираженим дефіцитом основних макро- та мікронутрієнтів, у тому числі кальцію. Лише у 3,2% жінок вміст кальцію в раціоні був вищим за 1000 мг/добу (рекомендована норма 1000–1500 мг/добу), у половини він становив менше 400 мг/добу.
За даними численних досліджень, надходження кальцію з харчовими продуктами є більш доцільним порівняно з використанням фармакологічних засобів. Основними джерелами кальцію є молочні продукти (молоко, сири тощо), риба, горіхи, цвітна та морська капуста. Засвоєнню кальцію перешкоджають продукти з високим вмістом щавлевої кислоти (шпинат, агрус, смородина, ревінь), а також захворювання кишково-шлункового тракту (виразкова, жовчнокам’яна хвороби, хронічні гепатити тощо).
Сьогодні широко обговорюється питання компенсації дефіциту вітаміну D. У контексті даної проблеми, це також важливо?
В. П.: Так, на сучасному етапі особлива увага приділяється рівню вітаміну D в організмі людини, оскільки засвоєння кальцію у кишечнику значно зменшується при недостатньому рівні даного вітаміну, особливо в осіб старших вікових груп. За останні роки значно розширились знання щодо ролі вітаміну D у розвитку остеопорозу і на сьогодні дефіцит вітаміну D розцінюють як клінічний стан.
У 2011 році були прийняті Міжнародні рекомендації щодо діагностики та лікування дефіциту вітаміну D, у яких затверджено міжнародну класифікацію дефіциту та недостатності вітаміну D: норма (75–374 нмоль/л), недостатність (50–74 нмоль/л), дефіцит (49–25 нмоль/л) та тяжкий дефіцит вітаміну D (нижче 25 нмоль/л). У зазначеному виданні вказані рекомендовані дози вживання вітаміну D залежно від віку та групи ризику окремо для дітей (від 0 місяців до 8 років), осіб чоловічої та жіночої статі (від 9 до 70 років і старше), вагітних жінок та жінок, які годують дітей грудьми (14–50 років).
А у 2013 році опубліковані оновлені Міжнародні рекомендації щодо корекції дефіциту вітаміну D для людей літнього віку й жінок у постменопаузальному періоді (співавтором яких є наш співрозмовник, – прим. ред.), у яких вказано три основні шляхи збільшення рівня вітаміну D у організмі: із продуктами харчування, фортифікованими виробами, із препаратами вітаміну D. Зазначено, що вживання фортифікованих продуктів призводить до підвищення засвоєння кальцію у організмі до 35–40%. Результати епідеміологічних досліджень в Україні показали катастрофічний стан щодо дефіциту та недостатності вітаміну D у населення нашої країни – лише 5% осіб мають рівень вітаміну D у межах норми.
Нещодавно група найавторитетніших експертів Американського національного фонду остеопорозу надала рекомендації щодо застосування кальцію та вітаміну D.
- Лікування препаратами кальцію є економічно ефективним навіть у жінок із нормальними показниками МЩКТ.
- На тлі лікування препаратами кальцію ризик переломів знижується не менше, ніж на 10%.
- У хворих із дефіцитом вітаміну D лікування препаратами кальцію та вітаміну D знижує ризик переломів на 30%.
- Адекватне вживання кальцію (з їжею чи за рахунок прийому препаратів) слід рекомендувати всім жінкам незалежно від прийому інших антиостеопоротичних засобів.
Дані доказової медицини свідчать про ефективність препаратів кальцію та вітаміну D у профілактиці та лікуванні остеопорозу.
У зв’язку з існуючим дефіцитом різних макро- й мікроелементів у фактичному раціоні харчування жінок старших вікових груп, доцільним є використання комплексних препаратів, які містять не тільки кальцій та вітамін D, але й мікроелементи, що дублюють кальцій-зберігаючі функції та позитивно впливають на метаболізм кісткової та хрящової тканини. Насамперед — це бор, цинк, мідь і марганець (кальцемін).
Аналіз літературних даних свідчить про те, що на тлі прийому кальцію та вітаміну D у рекомендованих дозах побічні ефекти розвиваються надзвичайно рідко (приблизно з такою самою частотою, як і в групі хворих, що приймали плацебо).
Отже профілактичні заходи є достатньо ефективними. А у чому полягають сучасні підходи до лікування?
В. П.: За останнє десятиліття медицина збагатилася значним арсеналом лікувальних антиостеопоротичних засобів. На підставі прогнозованих для теперішнього тисячоліття демографічних змін слід припускати, що остеопороз із його витратними технологіями лікування та реабілітації переломів, у тому числі за допомогою хірургічних методів, посідатиме за фінансовими витратами одне із провідних місць у бюджеті охорони здоров’я.
На даний час за механізмом дії всі антиостеопоротичні препарати поділяють на такі групи:
- засоби, що впливають на диференціацію остеокластів і їх активність (бісфосфонати, естрогени, селективні модулятори естрогенних рецепторів, препарати кальцитоніну);
- засоби, що впливають на диференціацію остеобластів (препарати паратиреоїдного гормону (терапаратид));
- засоби, що одночасно впливають на диференціацію остеобластів і остеокластів (стронцію ранелат);
Доведена ефективність значної кількості лікувальних антиостеопоротичних засобів. Вказані групи препаратів підвищують МЩКТ і знижують ризик переломів більшою або меншою мірою, мають свої переваги та ризики побічних ускладнень, які можуть зробити для практичного лікаря один засіб кращою альтернативою порівняно з іншими залежно від клінічного стану хворого та очікуваного ефекту.
Що стало передумовою змін у схемах лікування?
Справа в тому, що в останні 10 років відбувся значний прорив у розумінні біології кісткової тканини – відкриття RANK-L (останнього цитокіну в ланцюгу процесів резорбції), його природного антагоніста – остеопротегерина (OPG), інгібітора сигнального WNT-шляху – склеростину, що й призвело до розвитку нових ліній терапії. Було розроблено лікарський засіб деносумаб (моноклональні антитіла до RANK-L), який ефективно знижує частоту переломів і на даний час є одним із прогресивних методів медикаментозної терапії остеопорозу. Останні розробки моноклональних антитіл до склеростину довели їх високу анаболічну ефективність, що призводить до значного збільшення щільності кісткової тканини.
А щодо українських реалій?
В. П.: В Україні найбільш вивченою та доступною є група бісфосфонатів, терапія якими призводить до зниження частоти переломів на 30–50%. Препарати добре переносяться і мають високу ефективність, за винятком подразнення шлунково-кишкового тракту. На сьогоднішній день медичні засоби цієї групи дають можливість задовольнити прихильність до більшості схем лікування: щоденно, щотижнево, щомісячно й щорічно або перорально чи внутрішньовенно. Обов'язковою умовою при призначенні антиостеопоротичних препаратів будь-якого механізму дії є адекватне щоденне вживання вітаміну D (400–800 МЕ) і елементарного кальцію (1000–1500 мг).
Яке місце у лікуванні постменопаузального остеопорозу посідає замісна гормонотерапія?
В. П.: Результати численних клінічних досліджень підтверджують позитивний вплив ЗГТ на зменшення відносного ризику переломів на 23–36% та збільшення мінеральної щільності кісткової тканини до 3–6%. До 2001 року вважалося, що ЗГТ є одним із важливих і патогенетично обґрунтованих методів лікування постменопаузального остеопорозу. Проте результати 6-ти річного дослідження Ініціативи жіночого здоров'я (WHI) показали збільшення частоти серцевих нападів і раку молочної залози. У більш пізніх аналітичних дослідженнях WHI (2005 р.) було доведено, що застосування естрогенів знижує кількість нових переломів і фактично запобігає серцевим нападам у віковій групі 50–60 років. У зв'язку із цим постало гостре питання застосування ЗГТ – користь/ризик. Були переглянуті основні принципи призначення ЗГТ і визначені чіткі покази до її застосування: первинна аменорея, штучна менопауза, рання або передчасна менопауза, естрогендефіцитні стани у репродуктивному періоді. Згідно сучасних уявлень, терапію необхідно призначати короткими курсами й якомога раніше при визначенні показів, препарат і його доза повинні бути підібрані індивідуально, у жінок старших вікових груп бажане застосування низьких доз препаратів зі щорічною оцінкою їх ефективності. Обов’язковим є диференційований підхід до вибору ЗГТ з урахуванням індивідуальних особливостей пацієнтки та проведення низки лабораторних та інструментальних обстежень до початку терапії (мамографія, УЗД органів малого таза, коагулограма тощо).
Подібна ситуація склалася й із групою селективних регуляторів естрогенної активності (STEAR). Клінічні дослідження тиболону встановили його позитивний вплив на мінеральну щільність кісткової тканини й зниження ризику вертебральних і невертебральних переломів. На жаль, у великомасштабних дослідженнях було показано збільшення ризику розвитку серцево-судинної патології та ГПМК. Поки що великі надії покладаються на групу селективних модуляторів естрогенної рецепції (SERM), які не збільшують ризик розвитку раку ендометрію та знижують ризик розвитку раку молочної залози. Тому на сучасному етапі віддається пріоритет фітоестрогенам, зокрема ізофлавоноїдам, які не мають перерахованих вище побічних ефектів та містять натуральні естрогени у мінімально ефективній дозі.
У будь-якому разі необхідно пам’ятати, що фармакологічне лікування остеопорозу повинно бути спрямованим не лише на ефективне зниження ризику переломів, втрати мінеральної щільності кісткової тканини та покращення якості життя пацієнтів, а й призначатися, виходячи з вікових та статевих особливостей функціонування організму, наявності супутньої патології та інших факторів ризику остеопорозу, а також бути довгостроковим.
Пане Владислав, не кожну пацієнтку лікар має можливість спрямувати до Вашого Центру остеопорозу. Тож які ще можливості є в лікаря, аби, крім як з літературних джерел, докладніше дізнатися про сучасні методи профілактики, діагностики та лікування остеопорозу?
В. П.: Ми проводимо спеціалізовані школи-семінари, курси лекцій для практичних лікарів. Зараз за підтримки зарубіжних колег ми створили Міжнародний остеоартрологічний центр, на базі якого й проходять ці курси. Потрібно лише подзвонити до Центру і записатися.
Матеріал підготувала
Тетяна СТАСЕНКО.
Детальніше

ПРОГЕСТИНЫ
 Практические вопросы применения
Практические вопросы применения
Внедрение препаратов прогестерона в клиническую практику стало одним из важнейших достижений фармакологии ХХ века. В этой статье мы поговорим о принципах рационального выбора, фармакодинамике, фармакокинетике и профилактике побочных реакций при назначении прогестагенных лекарственных препаратов (прогестинов)
Дифференцированные подходы к выбору и применению прогестинов определяются физико-химическими, биофармацевтическими, фармакологическими (селективность), фармакокинетическими свойствами препарата.
Принципы рационального выбора препарата для лечения являются основополагающими для достижения успеха наиболее эффективным и безопасным путем. При этом немаловажным является вопрос происхождения лекарственного препарата и особенности его технологии в процессе производства.
Выбор препарата
Одной из главных характеристик применяемого препарата является показатель биодоступности. К сожалению, натуральный прогестерон в кристаллической форме практически не абсорбируется при введении пероральным способом. Связано это с тем, что метаболизм такого прогестерона начинается сразу при его попадании в желудочно-кишечный тракт. Пероральные формы прогестерона подвергаются ряду последовательных этапов метаболических превращений в стенке тонкой кишки и в печени. Еще 80 лет тому назад стало известно, что прогестерон очень быстро (период полураспада – 40 мин.) метаболизируется в организме человека. Таким образом, получение препаратов прогестерона путем прямой экстракции из животного сырья принесло только разочарование. В связи с этим ученые продолжили поиск новых прогестинов с высокой биодоступностью, эффективных при пероральном введении. Было предложено большое количество синтетических производных прогестерона, однако такой существенный недостаток как плохая переносимость (андрогенизация; задержка жидкости в организме; изменение уровня липопротеинов высокой плотности; головная боль; нарушения настроения; достаточно высокая вероятность тератогенного действия) ограничивал их применение.
В настоящее время все препараты прогестерона, представленные на фармацевтическом рынке, получают полусинтетическим методом из диосгенина растительного происхождения, с последующими химическими и технологическими преобразованиями (микронизация, УФ-облучение и др.). Но добившись таким путем хорошего всасывания и получения терапевтического эффекта, ученые не смогли убрать дополнительные нежелательные эффекты прогестерона, которые при высоких дозах, применяемых в клинической практике, могут стать побочными (токсическими) эффектами. Поэтому возникла клиническая потребность найти оптимальный путь создания препарата, подобного прогестерону, но обладающего высокой биодоступностью и исключительно гестагенным действием. И такой путь был найден! В 1950 г. впервые был синтезирован дидрогестерон (Дуфастон®). Сырьем для его синтеза послужили соя и ямс.
Соя/Ямс ® Диосгенин ® Прогестерон ® УФ-облучение ® Дидрогестерон
Мы чуть позже вернемся к тому, какие преимущества дает клиницисту высокая биодоступность для гестагенного действия, а пока рассмотрим, какие есть гестагены, и какие критерии нам помогут определиться с оптимальным выбором.
Достижение максимального эффекта в лечении при минимальном нежелательном системном воздействии прогестагенов на организм всецело зависит от правильного выбора препарата, оптимальной дозы и режима его введения в каждом конкретном случае. Для пациентки и лечащего врача очень важно, наряду с терапевтическим эффектом, отсутствие побочных эффектов, что обусловлено особенностями химической структуры и степенью избирательности (селективности) препарата.
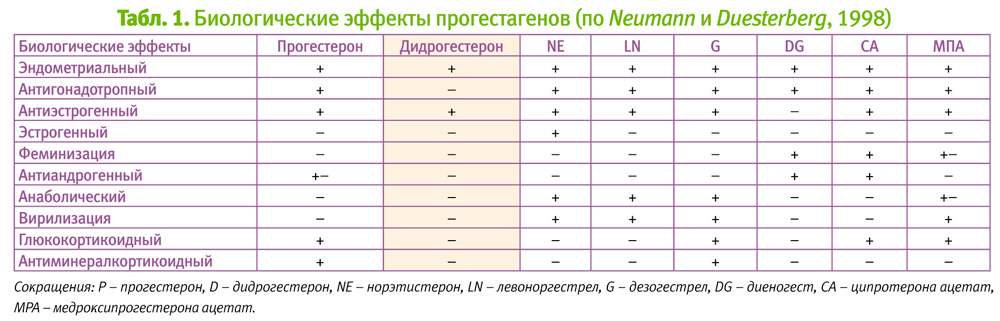
Классификация прогестинов
В арсенале современного врача имеется большой выбор препаратов, обладающих прогестагенным действием, но все они различаются химической структурой и особенностями биологических эффектов. Спектр прогестагенов, применяющихся в клинической практике, можно разделить на три группы: природные, которые по химической структуре идентичны эндогенному прогестерону, ретропрогестерон (дидрогестерон) и синтетические препараты.
Препараты прогестерона выпускаются в форме мазей, гелей и инъекций для парентерального применения, а также в форме капсул для перорального и интравагинального применения. Современные технологии получения препаратов такого прогестерона включают экстракцию из растительного сырья (ямс, соя, батат и др.) с последующей фармацевтической технологической «доработкой».
Дуфастон (ретропрогестерон) является стереоизомером прогестерона. Его молекулярная структура практически идентична структуре природного прогестерона, при этом имеет уникальные особенности, которые делают его фармакологически активным прогестагеном, эффективно «работающим»при пероральном применении. Небольшие различия в стереоизомерии структуры дают клиницисту такие важные преимущества как устойчивость при пероральном применении, хорошее всасывание, метаболическую стабильность, быстрое наступление эффекта и его удержание на более длительное время, чем при применении обычного прогестерона, и отсутствие побочных эффектов, вызванных взаимодействием с эстрогенными, андрогенными и минералокортикоидными рецепторами.
Синтетические прогестагены, относящиеся к третьей группе, делятся на структурно сходные прогестерону и структурно сходные тестостерону.
Среди структурно сходных прогестерону можно выделить прегнановые производные. Они бывают ацетилированные, такие как медроксипрогестерона ацетат, и неацетилированные. Среди непрегнановых производных – демегестон, промегестон, номегестрола ацетат.
Классификация структурно сходных тестостерону прогестагенов включает этинилированные, эстрановые производные (примолютнор, норэтинодрел), гонановые производные (левоноргестрел, дезогестрел), неэтинилированные (диеногест).
В гинекологии может в разной степени использоваться весь этот спектр гестагенов, в акушерстве же нашли применение всего два — прогестерон, идентичный эндогенному по строению молекулы, и его стереоизомер, ретропрогестерон — дидрогестерон (Дуфастон®).
Дискуссия относительно «натуральности» прогестинов с позиции современных научных взглядов и фармацевтических технологий считается исчерпанной, ведь растительное сырье подвергается обработке в условиях производства. Мировая фармацевтика идет по пути разработки и внедрения полусинтетических и синтетических препаратов прогестерона и его аналогов. При этом независимо от особенности технологии производства главным остается степень очистки, физико-химические, биофармацевтические свойства, и особо важное место занимает селективность гестагена. Все эти факторы обеспечивают комплекс фармакокинетических, фармакологических свойств и побочных эффектов препаратов прогестерона.
Фармакология прогестинов
Селективность – свойство лекарственного препарата избирательно взаимодействовать со специфическими прогестероновыми рецепторами – определяет эффективность прогестина. Способность препарата связываться другими стероидными рецепторами – андрогеновыми, эстрогеновыми, кортизоловыми, альдостероновыми, а также влияние на энзимы, участвующие в метаболизме стероидов, определяет спектр побочных реакций прогестина, т. е. безопасность.
Поговорим подробнее про селективность и почему она так важна для гестагена. Как видно из табл. 1, спектр биологических эффектов весьма велик. Чем менее селективен (избирателен) препарат, тем больше комбинаций побочных эффектов он может дать. Именно комбинации этих эффектов могут обуславливать побочные эффекты прогестинов (ПЭ).
Как предотвратить ПЭ в процессе терапии?
Профилактика побочных эффектов
Поскольку гестагены обычно назначаются более-менее длительными курсами, следует обязательно учитывать имеющиеся противопоказания, встречающиеся побочные явления, своевременно обеспечивая их устранение, медикаментозную и алиментарную коррекцию.
Широко применяя гестагены в последние годы, клиницисты встретились с развитием патологического симптомокомплекса, возникающего при длительном применении или передозировке прогестинов и описанного в литературе как синдром непереносимости гестагенов (СНГ). Этот синдром включает психопатологический, метаболический и физикальный компоненты, обусловленные системным действием различных гестагенов или их метаболитов на организм женщины.
Психопатологический компонент СНГ обусловлен особенностями метаболизма гестагенов в ЦНС. Метаболит препаратов прогестерона прегнанолон и его сульфат являются антагонистами гамма-аминомасляной кислоты (ГАМК), излишняя блокада которых вызывает полиморфизм проявлений СНГ. Кроме воздействия на рецепторы, прегнанолон повышает активность ферментов, инактивирующих катехоламины (норадреналин, адреналин и дофамин), индоламины (серотонин) и увеличивает обратный захват серотонина. Этим объясняются депрессивные состояния, развивающиеся на фоне применения некоторых прогестагенов. Целесообразная альтернатива – применение дидрогестерона (Дуфастона), не имеющего такого метаболита, и, соответственно, не обладающего действием на ЦНС.
Чаще побочные эффекты прогестагенов отмечаются при длительном применении достаточно высоких доз препаратов. Очень чувствительны к ПЭ гестагенов пациентки с нарушениями липидного обмена, сахарным диабетом, ожирением, а также при повышенном риске развития этой патологии. Именно для этой категории больных особенно важен тщательный выбор типа прогестагена, его оптимального дозирования и длительности лечения, т. е. показан препарат, не влияющий на липидный метаболизм и метаболизм углеводов, такой как дидрогестерон.
«Видимые» побочные эффекты прогестагенов, такие как себорея, акне, алопеция, связаны с их андрогенным действием за счет связывания с андрогенными рецепторами. Минералокортикоидные эффекты прогестагенов проявляются периферическими отеками, прибавкой массы тела, метеоризмом, мигренью. Опять же, альтернативой может стать дидрогестерон (Дуфастон®), не обладающий андрогенным влиянием.
Поэтому научные исследования, направленные на поиск путей преодоления СНГ, развивались в двух направлениях:
- Применение препарата с максимально селективным прогестероновым действием, таких как дидрогестерон.
- Использование новых путей введения гормональных препаратов, в частности, вагинального, что может уменьшить системное влияние на организм.
Кроме высокой селективности, позволяющей избежать множества побочных эффектов и добиться большей эффективности терапии, важны также и пути введения препарата, особенности его применения. Режимы, схемы применения и пути введения различных прогестинов определяются биологическими эффектами различных доз препаратов.
Для примера рассмотрим преимущества и недостатки существующих путей введения препаратов прогестерона, идентичных эндогенному.
Внутримышечное введение
Главное преимущество внутримышечного пути введения прогестерона (масляный р-р для инъекций) – это относительно высокая биодоступность. Недостатки данного пути – риск возникновения постинъекционных осложнений, дополнительное использование персонала, травматичность, нежелательные реакции (выраженная седация).
Интравагинальный путь введения
Этот путь для микронизированного прогестерона выгоднее перорального его применения вследствие снижения печеночного метаболизма, но только при условии применения невысоких доз. Однако возможно раздражающее действие на слизистую влагалища, приводящее к изменению его биоценоза, что может быть неблагоприятно для беременной женщины из-за риска инфекционных осложнений. Также для данного пути введения характерна большая вариабельность индивидуальных значений концентрации активного вещества как в плазме крови, так и в органе-мишени, что влияет на ожидаемый эффект. Например, микронизированный прогестерон, по данным Bulletti C. et al. (Hum. reprod., 1997) проникает в матку на протяжении 4–5 часов, а спустя 5 часов его концентрация уменьшается, при этом, по мнению авторов, «прогестерон, вводимый вагинально, аккумулируется в матке непропорционально в сравнении с пероральным приемом».
Пероральный прием
Этот вариант (ципротерона ацетат, МПА) удобен в применении, эффективен за счет большой всасывающей способности тонкого кишечника. Для указанных препаратов характерны побочные эффекты, связанные с дополнительной стероидной активностью. Последнее не относится к селективному прогестину — дидрогестерону.
Анализируя особенности фармакологии различных гестагенов, можно прийти к выводу, что оптимальный гестаген с точки зрения фармаколога должен отвечать таким критериям: исключительная селективность в сочетании с пероральным приемом. Именно это обеспечит высокую биодоступность, прогнозируемую стабильную концентрацию в крови, удобство применения и высокий комплайенс пациенток.
Дидрогестерон – высокоселективный прогестин
Почему так важна и ценна селективность для любого лекарственного препарата? Потому что «селективность» = «безопасность»: чем выше селективность препарата, тем меньше следует ожидать побочных эффектов в ходе его приема. При использовании же препаратов у беременных селективность приобретает особое, нетривиальное значение. Образно можно сказать, что Дуфастон® имеет единственный «ключик» (см. рис. 1) для взаимодействия только с рецепторами прогестерона, а препараты прогестерона, включая микронизированный, целых три «ключа» — помимо сродства к рецепторам прогестерона, еще два — к минерало- и глюкокортикоидным.
Поэтому гестаген с высокой селективностью в виде связывания только с одним видов стероидных рецепторов, и полное отсутствие связывания с остальными – это оптимальный профиль безопасности. Именно таким гестагеном является дидрогестерон (Дуфастон®).
Как мы уже упоминали выше, дидрогестерон — стереоизомер прогестерона — был получен в 1950 году в результате ультрафиолетового облучения прогестерона в течение 9 месяцев, как бы повторяя срок физиологической беременности. 
Если молекула прогестерона почти полностью «плоская», то молекула ретропрогестерона Дуфастона изогнута за счет изменения положения метиловой группы на атоме углерода 10 из b-положения в a-положение, и водорода на атоме углерода С9 из положения a в положение b. Также существует дополнительная двойная связь между С6 и С7. В результате метаболизма образуется фармакологически активный метаболит, обладающий исключительно прогестагенной активностью. Этот метаболит, 20-дигидродидрогестерон, обладает в 20 раз более высокой прогестагенной активностью, чем прогестерон, что позволяет существенно снизить, также в 20 раз, используемую для лечения пациенток дозу препарата и избежать значительной стероидной нагрузки на печень.
В отличие от дидрогестерона, микронизированный прогестерон не обладает селективностью. Высокие дозы прогестерона (более 600 мг в сутки) оказывают побочное действие из-за большого количества метаболитов, что делает возможным возникновение отечного синдрома, гестозов, гестационного диабета, внутрипеченочного холестаза. Например, основной метаболит прогестерона, аллопрегненолон, обладает нежелательным воздействием на ЦНС, описанным выше. А 11-дезоксикортикостерон вызывает отеки, головную боль, повышает АД, снижает диурез. Сам же прогестерон снижает толерантность материнских тканей к глюкозе, стимулирует глюконеогенез и является антагонистом инсулина, тем самым провоцируя возникновение гестационного диабета. Прогестерон может вызвать закупорку желчевыводящих канальцев и некроз гепатоцитов, что приводит к холестатическому гепатиту беременных. Также высокие дозы прогестерона могут привести к повышению печеночных ферментов, что особо нежелательно в условиях беременности, когда печень будущей матери трудится за двоих (J. L. Benifla et al. Contracept. Fertil. Sexo–1997).
Дидрогестерон (Дуфастон®) среди всех прогестинов, показанных при беременности, обладает самым высоким сродством к прогестероновым рецепторам, что повышает эффективность препарата, особенно у пациенток, имеющих на момент проведения лечения сниженную чувствительность прогестероновых рецепторов.
Т. к. дидрогестерон не обладает кортикоидным и андрогенным действием, то у этого препарата отсутствует маскулинизирующий эффект на плод женского пола и антиандрогенный эффект на плод мужского пола. Отсутствие связи у дидрогестерона с андрогенными, глюкокортикоидными, минералокортикоидными рецепторами обуславливает отсутствие у этого препарата целой группы нежелательных реакций.
Какие еще преимущества дает клиницисту малая терапевтическая доза дидрогестерона? Она не подавляет овуляцию: сохраняет двухфазный характер динамики базальной температуры тела; в ходе ряда исследований продемонстрировано нормальное повышение концентрации эстрогена и прегнандиола, характерное при овуляции; по данным биопсии описаны характерные гистологические признаки овуляции; при лапароскопии подтверждено формирование желтого тела. Это его уникальное отличие как от аналогов прогестерона, так и от синтетических гестагенов.
Еще одно отличительное фармакологическое свойство дидрогестерона–доказанный иммуномодулирующий эффект. В многочисленных исследованиях было показано, что под влиянием дидрогестерона иммунокомпетентные клетки вырабатывают особое соединение, прогестерон-индуцированный блокирующий фактор (ПИБФ), который, воздействуя на иммунные клетки в эндометрии, способствует нормализации иммунных взаимоотношений «мать–плод». В противном случае происходит активация киллерных клеток, увеличение продукции провоспалительных цитокинов и активация локальной тромбофилии. Это ведет к образованию микротромбозов в хорионе, его отслойкам, формированию ретрохориальных гематом и развитию плацентарной недостаточности, если беременность не прерывается. Ранние потери беременности в большинстве наблюдений являются иммунообусловленными, поэтому применение Дуфастона является не только оправданным, но крайне необходимым компонентом терапии при риске потери беременности.
Все же фармакологические уникальные свойства препарата – это всего лишь предпосылка для его возможной клинической эффективности. Давайте посмотрим, сдержал ли Дуфастон «обещание» в виде доказательств эффективности и безопасности в предотвращении потери беременности, обусловленной дефицитом прогестерона.
В 2012 году проф. Говардом Карпом (Израиль) был проведен метаанализ исследований по применению дидрогестерона при невынашивании беременности, соответствующий самым высоким требованиям уровня доказательности І (А). Целью этого систематического обзора было определить, снижает ли пероральный прогестаген дидрогестерон частоту невынашивания беременности у женщин с угрозой прерывания беременности.
По базам данных Medline, Embase и Ovid Medline был проведен компьютерный поиск оригинальных работ, в которых упоминались бы препарат «Дуфастон» или «дидрогестерон». Была найдена 21 публикация о терапии дидрогестероном у 1380 пациенток.
Результаты этого систематического обзора показывают, что применение дидрогестерона на 47% снижает вероятность прерывания беременности по сравнению со стандартным лечением и обеспечивает абсолютное снижение частоты спонтанных абортов на 11%.
Также по всем найденным исследованиям анализировалась безопасность Дуфастона. Данные дальнейшего наблюдения 1380 пациенток говорят о том, что частота побочных эффектов, в том числе врожденных пороков, минимальна.
Очень важны данные исследования Башмаковой Н. В. (2004 г.), которые позволили оценить, как раннее назначение Дуфастона при угрозе аборта влияет на более поздние исходы, т. е. прогноз. У пациенток, применявших дидрогестерон в І триместре в комплексной терапии, по сравнению с контрольной группой, отмечено:
- снижение частоты развития хронической фетоплацентарной недостаточности в 2 раза (40 и 77,3%);
- менее тяжелое течение гестоза (количество пациенток с тяжелым течением в 2,3 раза ниже по сравнению с контрольной группой (3,9 и 8,6%);
- кроме того, применение Дуфастона в ранних сроках позволило снизить риск такого грозного осложнения как преждевременные роды, в два раза (10,4 и 20%, соответственно).
Таким образом, дидрогестерон (Дуфастон®) имеет ряд фармакологических и клинических преимуществ по сравнению с другими препаратами прогестерона:
- хороший профиль безопасности применения, обусловленный высочайшей селективностью препарата, который дает возможность использовать более низкие дозы;
- доказанная клиническая эффективность и безопасность в сохранении беременности при угрозе ее прерывания;
- пероральный способ приема, повышающий комплаенс пациенток;
Дидрогестерон применяется в акушерской практике при следующих состояниях:
- привычная потеря беременности, обусловленная неполноценной лютеиновой фазой гормонального генеза;
- привычная потеря беременности, обусловленная наличием хронического эндометрита;
- невынашивание беременности, обусловленное тромбофилией;
- угроза прерывания беременности с наличием ретрохориальной гематомы;
- аллоиммунные нарушения как причина ранних потерь беременности.
Итак, мы пришли к выводу, что исходя из принципов рационального выбора, фармакодинамики, фармакокинетики и профилактики побочных реакций, при назначении прогестинов нужно учитывать именно высокую селективность препарата, обеспечивающую исключительно прогестагенный эффект.
Путем многочисленных исследований препарат, соответствующий всем этим требованиям, был найден. Дидрогестерон является вершиной эволюции гестагенов как эффективный и одновременно обладающий оптимальным профилем безопасности и переносимости препарат.
В следующей, заключительной, статье цикла мы рассмотрим вопросы рационального использования препаратов прогестинов при заместительной гормональной терапии.
Детальніше

В ЛОНДОНЕ ЗОНТ БЕСПОЛЕЗЕН
 15 Всемирный Конгресс по патологии шейки матки и кольпоскопии
15 Всемирный Конгресс по патологии шейки матки и кольпоскопии
«ВПЧ и заболевания генитального тракта. Вчера, сегодня, завтра»,
Международная федерация по патологии шейки матки и кольпоскопии (IFCPC).
26–30 мая, Лондон, Великобритания
После киевской жары в конце мая Лондон встретил дождем и температурой +12. Я к этому была готова, долго изучала прогноз погоды и понимала, что мне просто необходима непромокаемая обувь, ветровка и зонт. Хотя разум отказывался верить в то, что где-то в трех часах перелета в это же время может быть холодно и все время мокро.
Постоянный дождь, который то усиливался, то немного прекращался, чтобы через полчаса возобновиться с удвоенной энергией, абсолютно никак не влиял на пешеходный и велосипедный трафик местных жителей и туристов. На улицах британской столицы не замечено пробок и луж. Автомобилисты терпеливо пропускают пешеходов-нарушителей. Видимо, привыкли к тому, что эти пешеходы в центре города всегда смотрят в противоположную сторону и никогда не видят водителей. Полицейские с искренней улыбкой что-то объясняют и отвечают на вопросы, а почтенные леди на остановке долго совещаются по поводу того, какой номер автобуса будет наиболее удобен для тебя, в то время, когда этот автобус уже стоит на остановке. Невозмутимость и спокойствие британцев как-то энергетически передаются гостям города, которые точно так же уже никуда не спешат, невзирая на дождь. К нему здесь все привыкли, его не замечают и поэтому зонтом перестаешь пользоваться ровно через пару часов, заменив его капюшоном – все равно бесполезно. И так все 5 дней – серое плачущее небо, такая же серая «неширокая, но холодная, глубокая и бурная», как в цитате из советского учебника по английскому языку, Темза; мокрый асфальт и гладкие светлые камни тротуаров; мокрая, блестящая, неестественно зеленая трава и листва растений; мокрые алые «double buses»; мокрые пешеходы. Три цвета: серый в небе, воде, постройках, жизнеутверждающий зеленый в растениях и оптимистичный красный в автобусах и телефонных будках… И вдруг, на Whitehall, это цветовое трио внезапно дополняет яркий желто-голубой развевающихся украинских флагов.
В окна-витрины одного из лучших конференц-центров британской столицы Queen Elizabeth II Conference Centre в полный рост, как в огромной фотографической рамке, с востока смотрит Биг Бен. Сквозь южный стеклянный фасад можно любоваться крупным планом на Вестминстерское аббатство. В таком окружении величественных зданий проходит 15-й Всемирный конгресс по патологии шейки матки и кольпоскопии «ВПЧ и заболевания генитального тракта. Вчера, сегодня, завтра», организованный Международной федерацией по патологии шейки матки и кольпоскопии (IFCPC) при содействии Британского общества по кольпоскопии и патологии шейки матки (BSCCP).
Немного истории
В Украине о существовании IFCPC широко стало известно после принятия Римской кольпоскопической классификации 1990 года, которая была опубликована Stafl и Wilbanks в 1991 году. Международная федерация по кольпоскопии и патологии шейки матки организована 6 сентября 1972 года на первом Всемирном конгрессе по патологии шейки матки и кольпоскопии в Аргентине, участие в котором принимали Burghardt, Chanen, Coppleson, Staff, Hamperl, Jordan, Wespi, McIndoe, Kolstad и другие.
Одна из многих целей IFCPC – вносить свой вклад в стандартизацию терминологии и оценки диагностических и терапевтических процедур в области патологии шейки матки.
На 14-м Всемирном конгрессе IFCPC в Рио-де-Жанейро была одобрена и утверждена новая номенклатура кольпоскопических терминов для шейки матки, вульвы, влагалища. На сегодня она остается действующей.
Надежда умирает последней
Когда планируешь поездку на такие конгрессы, всегда ожидаешь чего-то нового, воодушевляющего, открывающего глаза, подтверждающего твои теории и догадки, надеешься получить ответ если и не на все вопросы, то хотя бы на часть. Хочется адреналина и «взрыва», праздника науки и практики. Ожидаешь встречи со старыми друзьями, и новых знакомств. Очень радуют воодушевленные отзывы о таких форумах коллег других специальностей.
Окончательная программа конгресса была заявлена за пару недель до его начала. Ознакомившись с ней, я несколько «приземлилась» еще в Киеве, но, как говорится, надежда умирает последней.
До начала официального открытия конгресса работало три секции – сестринская, Американского общества по кольпоскопии и патологии шейки матки (ASCCP) и Исследовательской Организации Азии и Океании по генитальным инфекциям и неоплазиям (АOGIN).
Опыт скрининга
На секции ASCCP были изложены обновленные руководства по цервикальному скринингу (Alan Waxman), менеджменту при абнормальной цитологии (Herschel Lawson) и гистологии (Michael Gold).
Данные руководства широко представлены для ознакомления в открытом доступе. В украинских научных изданиях они даже периодически перепечатываются различными авторами, но не известно, почему каждый раз в урезанном и отредактированном виде. На сегодня правовых оснований следовать этим рекомендациям в Украине нет, поскольку данные руководства базируются на цитологической классификации Бетесда и ВПЧ-тестировании; соответственно, с ними тесно связаны и алгоритмы менеджмента патологических мазков. Все это не коррелирует со существующими украинскими стандартами, материальным и техническим обеспечением, экономическими и правовыми реалиями.
Вся ценность государственных скрининговых программ заключается в широком охвате населения, а не на использовании тех или иных пунктов зарубежных руководств по скринингу отдельно взятым «продвинутым» доктором у отдельно взятой пациентки.
Но, даже в руководстве ASCCP ведущим остается цитологическое исследование каждые 3 года у женщин в возрасте 21–29 лет и приемлемым в возрасте 30–65 лет (предпочтительна в этой возрастной группе комбинация цитологического скрининга и ВПЧ-тестирования каждые 5 лет). Само только ВПЧ-тестирование не приемлемо ни в одной из групп! А в группе до 21 года и 22–29 лет ВПЧ-тестирование с целью скрининга не проводится вообще!
Отдельно хочется обратить внимание, что вакцинированные женщины, согласно стандартам ASCCP, подлежат скринингу на общих основаниях. Для сравнения: в Украине во всех возрастных группах цитологический скрининг рака шейки матки проводится с интервалом 1 год.
На этой же секции Teresa Darragh представила рекомендации CAP/ASCC PLAST, которые, с моей точки зрения, как раз реально применять в отечественных клинических практиках в разделе использования биомаркеров для гистологической диагностики ВПЧ-ассоциированных плоскоклеточных поражений нижних отделов аногенитального тракта.
Первая рекомендация: целесообразность применения ИГХ р16 в случае необходимости H&E морфологической дифференциации диагноза предрака -IN2 или -IN3 и процессов, которые морфологически схожи с ним, однако таковыми не являются — т. н. имитации предрака – незрелой метаплазии, атрофии, репаративных изменений эпителия и тангенциальных срезов.
Вторая рекомендация: когда H&E морфологическое исследование трактуется как -IN2, в таких случаях ИГХ р16 позволяет прояснить ситуацию и отнести поражение либо к предраку, либо к заболеванию низкой степени или неассоциированному с ВПЧ.
Третья рекомендация: ИГХ р16 используется как инструмент в разрешении спорных случаев в расхождении трактовки патологами гистологических образцов для постановки диагноза, однако с оговоркой, что дифференциальная диагностика включает -IN2 или -IN3.
Четвертая рекомендация: ИГХ р16 не используется рутинно как дополнительное исследование для гистологической оценки биопсийного материала, если Н&E образцы интерпретированы как негативные, -IN1 или -IN3. И… еще небольшая ремарка: ИГХ р16 может использоваться для оценки биопсийных образцов ≤-IN1, когда присутствует высокий риск пропустить заболевание высокой степени, которое было определено цитологически как HSIL, ASC-H, ASC-US/+HPV16, AGC.
Вот так кратко по основным пунктам рекомендаций САР/ASCCP (College of American Pathologist). Данные рекомендации неоднократно упоминались во многих докладах на протяжении всего конгресса, в частности, в докладе Christine Bergeron «Гистологическая терминология и биология».
Вокруг света
Конгресс открылся докладом R. Sankaranaraynan «Рак шейки матки и его профилактика в мире». Он представил данные IARC по текущей ситуации в решении проблемы рака шейки матки и отметил, что эта патология занимает 4-е место в мире по распространенности у женщин. В 2012 году в мире было зафиксировано 528 000 новых случаев рака шейки матки, 266 000 случаев смерти от него. При этом 85% случаев — в развивающихся странах.
Докладчик указал возможные пути контроля и профилактики. Особенно остановился на программах вакцинации. Так, ВПЧ-вакцинация включена в национальные программы иммунизации в 53 странах. Австралия, США и Канада были среди первых стран, которые применили ВПЧ-вакцинацию.
В Европе в 2007 году было 3 страны, которые включили ВПЧ в национальные программы вакцинации, а в 2012 году их количество увеличилось до 22. В Африке в национальную программу вакцинация включена в Руанде и ЮАР, в Азии — в Бутане, Малайзии, Фиджи, Брунее, Вануату, в Латинской Америке — в Панаме, Перу, Аргентине, Колумбии, Мексике, Уругвае, Парагвае, Бразилии.
Национальная программа борьбы с раком шейки матки в Таиланде включает цитологический скрининг, а также изучает возможности программы единого визита – скрининг и лечение. Скрининг проводят с помощью визуального теста с уксусной кислотой (VIA) и, при необходимости, с одномоментной криотерапией. Таким образом, осмотрено 800 000 женщин в возрасте 30–44 года. Подобная программа проводится и в Бангладеш. Например, из 539 000 VIA позитивными были 27000. Бразилия имеет национальную скрининговую цитологическую программу женщин 25–64 лет и в 2014 году включила ВПЧ-вакцинацию в национальную иммунизацию девочек 11 лет.
В Австралии, например, вакцинация начата в 2007 году и охватывала женщин 18–29 лет в период 2007–2009 гг. Распространенность ВПЧ 6, 11, 16, 18 типов у 18–24 летних женщин была 28,7% в 2005–2007 гг. и 6,7% в 2010–2011 гг. В это же время, распространенность онкогенных типов ВПЧ, не включенных в вакцины, в 2005–2007 году составила 37,6% и в 2010–2011 — 30,8%. Докладчик показал, что вакцинация снижает популяционную распространенность ВПЧ как вакцинных, так и невакцинных типов. Однако, цифры все же наводят на размышления.
Но, продолжу, в результате был предложен новый алгоритм профилактики рака шейки матки для мало- и среднеобеспеченных стран, о котором позже говорил и X. Bosсh – это вакцинация девочек (9–13 лет, с выбором единого возраста, например, 11 лет) с последующим проведением ВПЧ-теста в возрасте 35–39 лет и повторением скрининга с интервалом в 10 лет, возможно, 7 лет в зависимости от ресурсов страны.
Следующий доклад представила Julietta Patnick, директор британской NHSCSP (National Health Service Cervical Screening Programme). Свою программу они назвали примером успешного скрининга. Заболеваемость в Англии в 2011 году составляла 8,7 на 100 000 женского населения. За последние 20 лет смертность уменьшилась на 60% с 5,8 до 2,1 на 100 000 женского населения, что позволило сохранить 4500 жизней в год.
Основные проблемы скрининга остаются те же, что и у всех – интервал, охват, прослеживание и ведение аномальных результатов, ложно-негативные результаты. Как же они справлялись с основными проблемами скрининга? А меры все те же – требования к органам здравоохранения соблюдать скрининговый интервал, компьютеризация учета, охвата, приглашения на скрининг; меры по улучшению обучения цитологов, обеспечение минимальных стандартов, встреча рабочих групп по качеству и обмен опытом, а самое главное – это обеспечение ресурсами.
Выводы: государственная поддержка с соответствующими ресурсами, партнерство с профессиональными организациями, покрытие скринингом всех возрастных групп и социальных слоев населения, качество важнее количества, поощрять персонал, вовлеченный в программу скрининга за качество и усердие и т. д.
После таких слов я понимаю, что в Британии эти программы тоже тянут энтузиасты.
Как ни пойдешь – в цель попадешь
Мэтр эпидемиологии Xavier Bosсh в своем докладе «ВПЧ и нижние отделы генитального тракта. Перспективы и возможности профилактики рака» показал современное состояние проблемы ВПЧ и стратегию контроля.
Существующая модель профилактики — цитологический скрининг в среднем с 25 до 65 лет с интервалом в три года — в наиболее развитых странах до внедрения вакцинации.
Вторая действующая модель – ВПЧ-тестирование с 30 до 60 лет с интервалом в 5 лет. Фаза внедрения такой модели проходит в Турции, Австралии, Нидерландах.
Третья действующая модель в развитых странах — вакцинация в 11 лет с последующим цитологическим скринингом с 25 до 65 лет с интервалом в 3 года, либо ВПЧ-тестированием с 30 до 50 лет с интервалом в 5 лет и через 10 лет до 60 лет.
Четвертая модель — по внедрению превентивной стратегии в профилактику рака шейки матки — проводится в Европе и Мексике. Смысл состоит в вакцинации ВПЧ-отрицательных женщин любого возраста до 45/50 лет непосредственно после ВПЧ-тестирования. Повторное ВПЧ-тестирование проводят в 55 лет.
И пятая, теоретическая стратегия для популяции — вакцинация в возрасте 11 лет и одно ВПЧ-тестирование в возрасте 40 лет. Ожидаемые эффекты от быстрых протоколов: непосредственные — выявление и лечение женщин с патологий шейки матки, что позволит снизить уровень смертности среди взрослых; отдаленные — появление поколения вакцинированных подростков, а также ожидаемое снижение количества вновь инфицированных взрослых и связанных с ними случаев рака. Это особенно важно для стран с развивающейся экономикой, высоким уровнем заболеваемости раком шейки матки и ограниченными возможностями скрининга.
Стоит отметить, что многие доклады пленарных заседаний в том или ином смысле дублировали друг друга. В своем докладе «Сочетание вакцинации и скрининга» Eduardo Franco также коснулся вариантов скрининговых программ вакцинированных популяций.
Лекция президента IFCPC Silvio Tatti из Аргентины «Будущее кольпоскопии» как-то мало затронула саму кольпоскопию, не говоря уже о ее будущем, и больше содержала краткое изложение лекций всех предыдущих докладчиков и некоторые аспекты существующей классификации. Поэтому не всегда доклад с таким обнадеживающим заглавием несет такое же содержание.
Книжная полка
В перерыве между заседаниями я изучила книжные полки, глаза разбегались, хочется все и сразу, но цены и вес книг возвращают к действительности.
Albert Singer представил третье издание книги «Предрак шейки матки и нижних отделов генитального тракта. Диагностика и лечение». Я, как всегда, присматривалась, и в результате купила, да еще и получила памятную надпись от авторов для себя любимой. При этом профессор, узнав, что я из Украины, сочувственно и долго расспрашивал о последних событиях в нашей стране. А в беседе с соавтором Ashfaq M. Khan — одним из ведущих британских кольпоскопистов — выяснилось, что его супруга родом из Киева.
А переиздание Cartie купить, как всегда, не успела. У него самые лучшие иллюстрации, имхо. У меня есть первое издание 1977 года – и скажу, что его полиграфическое качество намного лучше, чем у нового. Все самые знаковые кольпофотограммы и схемы, которые, не стесняясь, «одалживают» десятки «авторов» кольпоскопических атласов в течение более 30 лет, принадлежат авторству Картье!
На этом же конгрессе Albert Singer в своем докладе представил новую компьютерную обучающую программу, которую на месте можно было и приобрести.
Хождение по кругу
Ряд докладов был посвящен номенклатуре кольпоскопических терминов для классификации патологии шейки матки, вульвы, влагалища. Докладчики традиционно повторялись, дублируя информацию.
Подробно на номенклатуре останавливаться в этом отчете не буду, поскольку детальный разбор трех классификаций требует отдельного повествования. Хочу только отметить, что никаких изменений в классификации 2011 года Рио-де-Жанейро не вносилось. Много докладов было посвящено оценке опыта клинической работы с данными классификациями.
В докладе Walter Prendiville по оценке качества и обучению кольпоскопии мое внимание привлекли данные по диагностике рецидивов предрака и рака шейки матки после аблативных методов лечения. Цифры, которые показал докладчик, практически коррелируют с данными нашего исследования по рецидивам после деструктивных методик, опубликованными в последнем номере «Клинической онкологии».
Три доклада было посвящено влиянию эксцизий шейки матки на беременность и преждевременные роды. Эта проблема меня волнует, поскольку в Украине в силу определенных объективных причин уже давно и прочно среди врачей и пациентов культивируется миф и страшилки по поводу беременности после эксцизионного лечения шейки матки. Это, в свою очередь, приводит к отказу пациенток от адекватного эксцизионного лечения предрака шейки матки и к прогрессированию заболевания.
Из опыта наблюдения и родоразрешения наших пациентов замечу, что мы не регистрировали достоверного негативного влияния этого хирургического вмешательства на беременность и роды.
Вся сложность заключается в правильном дизайне таких работ и выборе критериев и стандартов оценки проведенных стандартизованных эксцизионных процедур. А также в определении связи этих процедур с теми или иными осложнениями беременности и родов.
Так вот, лишь одна из трех представленных работ, с моей точки зрения, соответствовала заявленным требованиям. Авторы пытались замерять ширину и глубину по материалу конуса, пытались рассчитывать объем с помощью МРТ и УЗИ, а также пропорцию удаленного материала. Естественно, делали вывод: чем больше пропорция, длина и иссеченный объем шейки матки – тем больше вероятность преждевременных родов, но из 142 пролеченных женщин беременностей было только 12 (а преждевременные роды случились у троих). И это нормальные, «жизненные» цифры. А не так, как у нас подчас бывает, что диссертант в своей работе описывает более 200 случаев такой патологии шейки матки, которую я в своей 18-летней медицинской практике работы с шейкой матки встречала не более 10–12 раз!
В целом, конгресс был организован на отлично, а вот научная часть оставила чувство хождения по кругу: скрининг–вакцинация–ВПЧ–тестирование–вакцинация–скрининг. И это хождение по кругу происходит в течении нескольких последних лет. Но в любом случае, в такой массе разнообразной информации всегда находишь что-то полезное, выуживаешь рациональное зерно.
Утром в день отлета случилось чудо — выглянуло солнце на голубом безоблачном небе.
Все будет хорошо!
 Lynette Denny
Lynette Denny
Главный специалист по гинекологической онкологии клиники Groote Schuur, Кейптаун, ЮАР.
Профессор, зав. кафедрой акушерства и гинекологии, сотрудник Института инфекционных болезней и молекулярной медицины Университета Кейптауна.
Президент International Gynecologic Cancer Society (IGCS).
Занимает ведущее место в рейтинге ученых Национального научно-исследовательского фонда Южной Африки
Детальніше
