
ВЕДЕННЯ РОЗРИВІВ ПРОМЕЖИНИ ІІІ ТА ІV СТУПЕНЯ (ЧАСТИНА 1)
Шановні колеги! Вашій увазі надаються рекомендації Королівського коледжу акушерів та гінекологів з діагностики, ведення та лікування розривів промежини третього і четвертого ступеня (акушерські травми анального сфінктера, далі АТАС). Належним чином підготовлені акушери-гінекологи, більш ймовірно, можуть забезпечити оптимальне лікування травм анального сфінктера на високому рівні і сприяти скороченню масштабів захворюваності
- Вступ і довідкова епідеміологія
Повідомлений рівень АТАС (під час перших термінових вагінальних пологів одним плодом у головному передлежанні) зріс в Англії у три рази: з 1,8 до 5,9% з 2000 по 2012 рік [1]. Загальна захворюваність у Великобританії складає 2,9% (діапазон 0–8%), з частотою 6,1% у першонароджуючих, порівняно з 1,7% у повторнонароджуючих [2]. З ростом поінформованості та проведення тренінгів збільшується і рівень виявлення травм анального сфінктера [1]. Тенденція до збільшення числа випадків розривів промежини третього або четвертого ступеня не обов'язково показує поганий рівень догляду. Таке збільшення може вказувати, принаймні у короткостроковій перспективі, на поліпшення якості надання медичної допомоги через покращення виявлення таких випадків та звітності про них [3].
Детальніше

ПЕРЕЛИВАННЯ КРОВІ В АКУШЕРСЬКІЙ ПРАКТИЦІ (ЧАСТИНА 1)
Шановні колеги! Вашій увазі надаються клінічні рекомендації Королівського коледжу акушерів та гінекологів щодо належного використання продуктів крові в акушерській практиці та обговорюються стратегії підвищення рівня гемоглобіну під час пологів, а також зведення до мінімуму втрат крові
- Мета і галузь застосування
Акушерські стани, які асоціюються з необхідністю переливання крові, можуть призвести до захворюваності і смертності при їх некоректному веденні. Все важливішими питаннями, пов'язаними з переливанням крові, є несприятливі події, у тому числі можливість передачі інфекційних збудників, зростання грошових витрат і можливі проблеми з доступністю процедур у майбутньому.
Детальніше
НА «ПЕРЕДОВІЙ» МЕДИЦИНИ ПЛОДА
 З 21 по 25 червня на мальовничому острові Крит пройшов 14-й Світовий конгрес з Медицини Плода, зібравши 2100 учасників з 90 країн світу. Місце концентрації експертів найвищого ступеню з різних медичних закладів світу, зустрічі невтомних ентузіастів, нові враження та емоційні дискусії, обмін досвідом та невгамовне бажання рухатись далі і робити щось нове – ось що таке Конгрес з Фетальної Медицини!
З 21 по 25 червня на мальовничому острові Крит пройшов 14-й Світовий конгрес з Медицини Плода, зібравши 2100 учасників з 90 країн світу. Місце концентрації експертів найвищого ступеню з різних медичних закладів світу, зустрічі невтомних ентузіастів, нові враження та емоційні дискусії, обмін досвідом та невгамовне бажання рухатись далі і робити щось нове – ось що таке Конгрес з Фетальної Медицини!
Незалежно від відхилень регламенту, були обговорені абсолютно всі теми без скорочень, а дискусії тривали майже до 23-ї ночі при заповненому залі.
Наша делегація, безперечно, звертала на себе увагу: позитивні, яскраві, енергійні, зацікавлені – і майже всі одягнені у вишиванки. Це був не «флешмоб», а внутрішнє відчуття єдності з Україною, одного з одним, бажання показати всьому світу силу духу нашого народу в такий для нас непростий час.
Ми подарували керівникові Фонду Медицини Плода панові Кіпросу Ніколаідесу вишиванку ручної роботи, на знак пошани і поваги за ту працю, яку виконує професор для змін у медицині та оточуючому суспільстві, за його життєлюбність і оптимізм. Хочемо ще раз подякувати Кіпросу за надані українцям реєстраційні пільги – цього року конгрес відвідали вже 19 наших лікарів.
Детальніше
ПОЛЕГШЕННЯ ХРОНІЧНОГО ТАЗОВОГО БОЛЮ: методи терапії, спрямовані на взаємодію з нервовою системою (частина 2)

Шановні колеги! Вашій увазі надається практичне керівництво Королівського коледжу акушерів та гінекологів з терапії, спрямованої на полегшення хронічного тазового болю у жінок шляхом використання препаратів, які впливають, перш за все, на центральну нервову систему
- Хірургічні інвазивні методи лікування
4.1 Блокада нерва
Було розглянуто лише дві невеликі серії випадків блокади підчеревних нервів, що показало обмежену перевагу методу. В інших документах було обговорення методів ін'єкції і практичного ведення хворих без надання доказів [39, 40] або описувалось мультимодальне лікування, яке включало різні види нервових блокад [41].
Детальніше

ЭРОЗИЯ И ЭКТОПИЯ: РАССТАВИМ ВСЕ ПО МЕСТАМ Взгляд онкогинеколога Национального Института Рака!
В структуре гинекологической заболеваемости патология шейки матки занимает ведущее место.
По сути, шейка матки – это защитный орган, который является мощным мышечным сфинктером на входе в полость матки, защищая ее от инфекций и попадания инородных тел. Слизистая шейки матки со стороны влагалища (эктоцервикс) покрыта многослойным плоским эпителием, а канал шейки матки (эндоцервикс) выстлан однослойным цилиндрическим эпителием. Все болезни на шейке матки затрагивают эти два вида эпителия, а точнее зону их перехода, которая называется «зоной трансформации».
Несмотря на современные методы диагностики, многие врачи продолжают упорно диагностировать несуществующий диагноз – «эрозию шейки матки». Безусловно, существует понятие «истинная эрозия шейки матки» (травматический дефект эпителия), но это явление очень редкое, практически не подлежит диагностике, так как эрозивный дефект замещается цилиндрическим эпителием уже в течение недели и формирует зону «эктопии шейки матки».
Но чаще всего гинеколог сталкивается с эктопией шейки матки другого генеза.
Что приводит к эктопии шейки матки?
В норме у большинства женщин цилиндрический эпителий выстилает поверхность эндоцервикса, состоит из одного ряда высоких цилиндрических клеток, секретирующих слизь. В период развития половой системы у новорожденной девочки отмечается перемещение цилиндрического эпителия за наружный маточный зев и расположение его в виде овала вокруг наружного зева. В таких случаях говорят о врожденной эктопии, что является очень распространенным физиологическим явлением шейки матки.
Эктопия у большинства девочек присутствует перед первой менструацией и сохраняется долгое время. В детородном возрасте в норме граница цилиндрического и плоского эпителия в большинстве случаев отходит к наружному зеву шейки матки.
Кольпоскопическая картина
Поверхность цилиндрического эпителия выглядит как красная, бархатистая и сосочковая. По сравнению с окружающим многослойным плоский эпителием уровень цилиндрического эпителия может быть ниже. Эктопические элементы имеют вид гроздевидных образований шаровидной или продолговатой формы различных размеров, блестящих и как бы мокрых, которые четче выявляются после обработки раствором уксусной кислоты (гроздья белеют); при этом раствором Люголя эктопия практически не окрашивается. Без уксусной кислоты видно только красное пятно (его иногда называли эритроплакия). По мнению большинства авторов, врожденная и приобретенная эктопии кольпоскопически имеют одинаковую традиционную картину. Внутри каждого сосочка может визуализироваться сосудистая петля. Врачи, не применяющие кольпоскопию, до сих пор обозначают это явление как «псевдоэрозию или просто эрозию».
Цилиндрический эпителий шейки матки выделяет щелочную слизь, которая проникает в кислую среду влагалища и может вызвать гиперсекрецию с вторичным воспалением. При остром и хроническом цервиците, сопровождающемся белями, эктопия может быть вторично изменена в результате воспаления – «осложненная» эктопия. Такая эктопия требует обязательного лечения.
При беременности и при приеме гормональных противозачаточных средств в эктопии могут появиться отечные полипозные изменения в виде гиперплазированных длинных сосочков. В подобных ситуациях гипертрофированные сосочки можно легко перепутать с начальными формами экзофитных кондилом, тогда могут прояснить ситуацию Пап-тест и цитологические анализы. Самым лучшим и быстрым средством отличия в данном случае служит реакция на уксусную кислоту. Кондиломы реагируют активнее и становятся белыми.
Эктропион шейки матки
Эктропионом называют состояния выворота слизистой оболочки цервикального канала во влагалище. Происходит иногда после родов, операций, иногда бывает врожденный. В результате изменения стромально-эпителиальных соотношений на фоне нарушения микроциркуляции и иннервации наружный зев не смыкается, а вывернутый участок канала определяется в виде структуры с характерными складками в форме еловых ветвей, направленных к зеву. Нередко эктропион подвергается метаплазии, тогда наблюдается зона трансформации.
Дифференцируют с эктопией. Так, эктропион при частичном выведении влагалищного зеркала уменьшается в размере и частично «складывается», при этом шейка матки более напоминает свою физиологическую форму. Эктопия при этом не меняется.
Кольпоскопическая картина
Зависит от качества эпителия, наличия метаплазии, наличия или отсутствия участков аномального эпителия. Характеризуется наличием складок в виде еловых ветвей, которые часто покрыты метапластическим эпителием, несколько белеющим после обработки раствором уксусной кислоты.
Следует помнить о том, что при обычной жизни шейка матки с эктропионом находится в «сложенном» состоянии, зев при этом не зияет, как это можно увидеть при нарушении архитектоники влагалища при врачебном осмотре в зеркалах. Поэтому особой потребности в лечении эктропиона нет.
Как может себя проявлять эктопия шейки матки?
Эктопия шейки матки чаще всего себя никак не проявляет. Однако…
Цилиндрический эпителий канала шейки матки секретирует слизь, поэтому при эктопии шейки матки может увеличиться количество обычных слизистых выделений из влагалища. Если к эктопии присоединяется инфекция, то выделения могут стать желтоватыми.
Поверхность эктопированного цилиндрического эпителия достаточно ранима и легко кровоточит, поэтому могут появиться контактные кровотечения (кровянистые выделения после полового акта).
Что может происходить с эктопией шейки матки?
Она может сохраняться в прежних размерах и никак не изменяться. Может увеличиваться, а может начать самостоятельно заживать – и происходит это довольно своеобразно.
Когда эктопия шейки матки заживает самостоятельно, плоский эпителий начинает нарастать на цилиндрический или происходит превращение цилиндрического эпителия в плоский. Граница между плоским и цилиндрическим эпителием называется «зоной трансформации». В процессе заживления эктопии эта зона обычно неровная. Когда плоский эпителий практически полностью покрывает собой место эктопии, на его поверхности могут оставаться островки цилиндрического эпителия, наботовы железы (ov.naboti), устья открытых желез. Формируются они следующим образом: плоский эпителий нарастает на цилиндрический, в котором, как уже отмечалось выше, находятся железы, производящие слизь. Так как плоский эпителий перекрывает наружное отверстие железы, то в этом месте накапливается слизь, которая растягивает плоский эпителий, и тот приобретает вид пузырька. Таких кист может быть много, внутри них содержится сгустившаяся слизь. В целом такие кисты не несут никакой опасности, их можно не вскрывать, но иногда их все же просто прокалывают, если они перекрывают вход в канал шейки матки или за ними не видно других участков шейки матки. Прокалывание наботовых кист безболезненно.
Если процесс метаплазии эпителия в зоне эктопии происходит в условиях инфекционного процесса, то эпителизация характеризуется «неполной зоной трансформации» и частым рецидивированием эктопии. А частое замещение эпителия в зоне трансформации – это высокая вероятность «неправильной» метаплазии с формированием зоны атипии.
Опасна ли эктопия шейки матки и надо ли ее лечить?
Эктопия шейки матки не опасна, но лечить ее надо.
Нестабильным моментом является «зона трансформации» – место, где соприкасаются плоский и цилиндрический виды эпителия. Именно эта зона является входными воротами для бактериальной и вирусной инфекции, платформой для развития диспластических изменений в шейке матки.
Как лечат эктопию шейки матки?
Основная цель лечения эктопии шейки матки – удаление цилиндрического эпителия с того места, где он не должен существовать, и позволить плоскому эпителию вновь аккуратно вернуться на место и покрыть шейку матки снаружи.
На первоначальном этапе необходимо устранить этиологический фактор эктопии – провести антимикробную санацияю или коррекцию гормонального статуса женщины.
Вторым этапом терапии эктопии является регенерация и замещение дефекта эпителия многослойным плоским эпителием.
У молодых пациенток, с необширной зоной эктопии, при впервые выявленной эктопии можно рассмотреть вариант создания благоприятных условий для самостоятельной регенерации с кольпоскопическим контролем через 3 месяца. В таком случае рекомендована консервативная тактика и применение средств с репаративными и иммуностимулирующими свойствами.
При обширной зоне эктопии, при длительном рецидивирующем течении, у пациенток старшего возраста рекомендовано применение средств «уничтожения» цилиндрического эпителия:
- смесь специальных кислот (препарат «Солковагин»);
- жидкий азот, лазер, радиоволновые инструменты.
После деструктивных методов лечения эктопии обязательно проведение реабилитационных мероприятий – назначение противовоспалительной терапии, регенерирующих средств с целью ускорения эпителизации послеоперационной раны.
N.B! Критической ошибкой является применение местных антисептиков или, еще хуже, комбинированных антибактериальных средств на этапе реабилитации. Их воздействие на раневую поверхность обладает раздражающим действием и может привести к замедлению процесса регенерации, кроме того повышает вероятность дисбиотических изменений во влагалище.
Можно ли и стоит ли лечить эктопию шейки матки нерожавшим?
Этот вопрос задается пациентками постоянно, так как бытуют два мнения: одни врачи утверждают, что нерожавшим эктопию лечить нельзя, другие – что можно и нужно.
Почему некоторые считают, что лечить эктопию у нерожавших женщин нельзя? Много лет назад, до появления современных приборов и препаратов, эктопию шейки матки прижигали электрокоагуляцией или попросту иссекали. Эти методы лечения очень травматичны, так как в результате их применения в месте воздействия развивается соединительная ткань, которая лишает шейку матки присущей ей эластичности. Эластичность требуется в родах, так как шейка должна растянуться до таких размеров, чтобы пропустить головку новорожденного. При разрастании соединительной ткани эластичность шейки снижается, и это приводит к тому, что шейка не растягивается, а рвется. В настоящее время эти методы практически не применяются.
Современные методики минимально травмируют шейку матки, воздействуя только на цилиндрический эпителий, что никак не отражается на эластичности шейки.
Эктопию шейки матки у нерожавших женщин лечить нужно, так как наличие большой эктопии в момент родов также повышает риск разрыва шейки матки во время ее расширения. Разрыв, как правило, происходит в зоне эктопии.
Что применять на этапе реабилитации после удаления очага эктопии?
Не одно десятилетие нам приходилось пользоваться метилурациловыми свечами или использовать «старые бабушкины методы» – спринцевание отваром трав. Но фармацевтика не стоит на месте и сегодня в нашей клинике успешно применяются вагинальные свечи Ревитакса®. Суппозитории Ревитакса® – это уникальная комбинация природных компонентов с выраженным регенеративным, антисептическим, противовоспалительным и иммуностимулирующим действием для быстрого восстановления слизистой оболочки влагалища и шейки матки.
В состав свечей Ревитакса входят экстракты календулы, алоэ, масла чайного дерева, масляный экстракт центеллы азиатской и гиалуроновая кислота. Нам хорошо известны противовоспалительные и антимикробные свойства календулы, алое и масла чайного дерева, но уникальностью свечей Ревитакса® является наличие поверхностно-активной гиалуроновой кислоты. Гиалуронат натрия как природный полисахарид покрывает слизистую оболочку влагалища, создает защитный барьер, препятствуя контакту очага эктопии с кислой средой и микрофлорой влагалища; способствует заживлению, снимает воспалительную реакцию (уменьшает покраснение и раздражение); укрепляет стенки влагалища после электроэксцизии, лазерной терапии и криотерапии шейки матки или влагалища, оказывает увлажняющие свойства при сухости влагалища.
Экстракт алоэ усиливает местный иммунитет, восстанавливает тканевый обмен веществ, благодаря чему повышает регенеративные возможности слизистой оболочки шейки матки. Еще одной особенностью свечей Ревитакса® является высокое содержание витамина С в экстракте алое, благодаря чему наблюдается восстановление оптимальных показателей рН влагалища и поддержка жизнедеятельности нормального состава микрофлоры влагалища.
Применение вагинальных суппозиториев Ревитакса® на этапе реабилитации после удаления эктопированного эпителия шейки матки, позволяет ускорить процесс заживления шейки матки за счет сокращения фазы воспаления и достичь эпителизации с полной зоной трансформации у большинства пациенток.
Но самое главное, что следует помнить – залог эффективного лечения любой патологии шейки матки – это правильный скрининг – ПАП-тест и кольпоскопия.
При правильной верификации диагноза всегда высокий шанс правильной лечебной тактики. И это очень важно, так как в нашей стране с каждым годом растет заболеваемость на РШМ, и нередко в Институте рака мы сталкиваемся с ситуацией, когда пациентке долго лечили «эрозию», пропустив дисплазию шейки матки!!! ![]()
Детальніше

НЕІНВАЗИВНА ПРЕНАТАЛЬНА ДІАГНОСТИКА Ставлення та знання аспірантів акушерів-гінекологів, що спеціалізуються на медицині матері та плода*
 * Ставлення до неінвазивної пренатальної діагностики та знання аспірантів акушерів-гінекологів, що спеціалізуються на медицині матері та плода. Paul Swaney, Emily Hardisty, Lauren Sayres, Samantha Wiegand, Neeta Vora. Національне товариство генетичних консультантів, США, 2015
* Ставлення до неінвазивної пренатальної діагностики та знання аспірантів акушерів-гінекологів, що спеціалізуються на медицині матері та плода. Paul Swaney, Emily Hardisty, Lauren Sayres, Samantha Wiegand, Neeta Vora. Національне товариство генетичних консультантів, США, 2015
Вступ
Застосування неінвазивної пренатальної діагностики (НПД) з використанням безклітинної ДНК швидко поширюється у клінічній практиці. Наукові дослідження показали високу чутливість та специфічність методу для груп високого ризику (Bianchi et al. 2012; Palomaki et al. 2011).
Проводяться дослідження для перевірки можливостей цієї технології у групі низького ризику (Bianchi et al. 2014) і методи НПД розповсюджуються для скринінгу мікроделецій (Wapner et al. 2015) та розширених трисомій (Vora & O'Brien 2014). Оскільки використання НПД та число показань для її застосування збільшуються швидкими темпами, акушери намагаються бути в курсі подій, використовуючи різні навчальні посібники. Часто використовувані інструменти включають в себе практичні бюлетені і висновки комітету Американського коледжу акушерів і гінекологів (ACOG), прямі взаємостосунки між лікарями, огляди наукової літератури, навчальні курси за рахунок спонсорів, конференції без спонсорування виробниками і пряму взаємодію з представниками компаній, що виробляють обладнання і матеріали для генетичного тестування.
Більшість лікарів почуваються погано підготовленими до використання геномних досягнень в клінічній практиці, вони відчувають себе перевантаженими кількістю нової інформації щодо генетичних методів, яку вони повинні засвоїти (Selkirk et al. 2013).
Опитування лікарів показують: багато хто вважає себе не готовим зробити замовлення геномного тестування, інтерпретувати і консультувати пацієнтів стосовно його результатів. Огляди сучасного рівня знань показали наявність істотної кількості помилок у замовленнях лікарями генетичних досліджень (Brierley et al. 2012; Plon et al. 2011).
Стосовно ММП аспірантів (клінічних пост-докторантів, які навчаються в американських чи канадських програмах), прогрес у їхньому навчанні, здатність засвоювати знання про майбутні методи геномного тестування необхідні, щоб ефективно використовувати ці нові технології. Метою даного дослідження є розуміння того, як аспіранти ММП дізнаються про нові технології, такі як НПД, і оцінити ефективність їхнього навчання.
Методи
Дизайн опитування
Ми розробили опитування на 13 питань, щоб оцінити, як фахівці ММП у Сполучених Штатах дізнаються про нові геномні технології, а також їх знання та ставлення до НПД.
Опитувальник було відправлено стипендіатам з ММП у листопаді 2012 року, перш ніж висновок комітету ACOG щодо НПД було опубліковано. Питання були розроблені так, щоб зібрати довідкову інформацію про кожного респондента, оцінити, яким чином респонденти дізналися про НПД, точність їх знань; і, нарешті, визначити ставлення респондентів до нової технології та її можливих застосувань.
Обрані питання були розроблені на основі попередні опитувань для інших аудиторій (Sayres et al. 2011), або написані на основі інформації, отриманої з валідаційних (вивчення надійності) досліджень під час тестування НПД.
Розробка питань була результатом співпраці між авторами за сприяння Odum Institute Університету Північної Кароліни (Інститут соціальних наук з досвідом розробки опитувань).
Розповсюдження опитування
Опитування було розіслане в електронному вигляді з використанням веб-сайту і програмного забезпечення Survey Monkey. Одержувачами опитування були 274 аспіранти – фахівці з ММП, які мали адреси електронної пошти, доступні у їхніх профілях Товариства медицини матері та плода (SMFM), а також знаходилися в активному стані. Реципієнтам були відправлені електронні листи, які включали заявку на участь та посилання на опитування. Жодних заохочень не використовувалось. Єдиною отриманою демографічною інформацією був рік навчання аспіранта та інформація, чи пропонують пацієнтам у їхньому закладі проведення НПД.
Проект був схвалений Інституційною наглядовою радою Університету Північної Кароліни у Чапел-Хілл.
Аналіз даних
Відповіді опитування були проаналізовані з допомогою персоналу відділу статистики Регіонального медичного центру в Нью-Ганновері.
Результати
Контекст і демографічні показники
З розісланих 274 запрошень пройти опитування анкети заповнили 116 осіб, що відповідає рівню відгуку 42,3%. Розповсюдження опитування серед аспірантів за роком їх навчання показане в таблицях і на малюнках.
У третьому запитанні респондентів попросили оцінити їх рівень знань з НПД відповідно до результатів, показаних у табл. 1.
У четвертому запитанні досліджували, які методи були використані фахівцями для вивчення НПД, з результатами, показаними у табл. 1. Три відповіді були обрані більшістю респондентів у питанні щодо джерел їх навчання: формальні навчальні заходи (69,0%), самостійний огляд літератури (67,3%), живі дискусії та обговорення з колегами (64,6%). Слід зазначити, що 8 з 12 респондентів, які вибрали опцію «інше джерело», вважали таким джерелом знань спілкування з генетиком-консультантом.
Точність знань
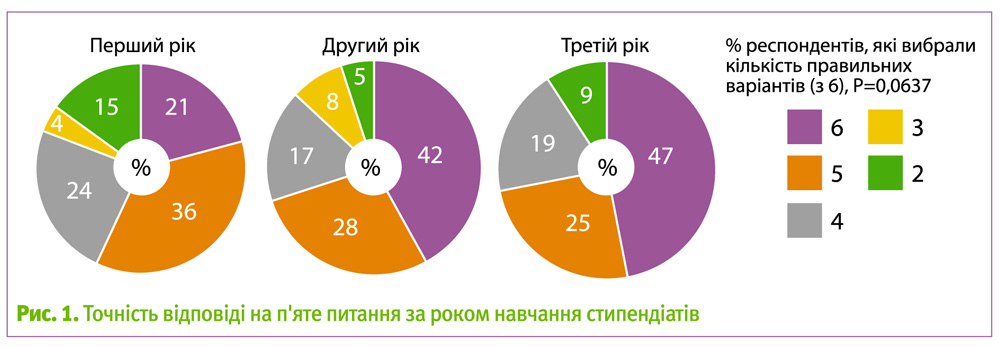
У п'ятому запитанні оцінювалась точність знань стипендіатів щодо використання НПД. У цьому питанні були перераховані різноманітні можливі показання для використання НПД, і стипендіатів попрохали вибрати з них надійні показання для проведення НПД.
Критерії включення, використані для перевірки НПД, варіювались між виробниками; тому остаточний аналіз цього питання був зосереджений на критеріях, використаних у численних дослідженнях з вивчення надійності НПД.
Таким чином, два варіанти відповіді у первісному опитуванні не були включені до аналізу, тому що вони відрізнялися у залежності від того, для перевірки якого дослідження були використані. Слід зазначити, що ці показання були тими ж, що й опубліковані після того, як опитування було розповсюджене у висновку комітету ACOG №545: неінвазивна пренатальна діагностика на наявність анеуплоїдії плода (You et al. 2013).
Статистичний аналіз проводили з використанням шести опцій, з них чотири були точними показаннями для тестування і дві – неточними (табл. 2). Середня похибка для даного показання склала 77,9%. При використанні тільки цих шести показників, рівень точності за роком навчання фахівців показано у необробленому форматі у табл. 2 і графічно на рис. 1.
Кореляція між рівнем підготовки і точністю відповіді респондента на п'яте питання мала схильність до вищих рівнів точності зі збільшенням року навчання (P=0,064).
Співвідношення між самостійно повідомленим рівнем знань і точністю встановлення показань для проведення випробувань не було статистично значущим, перед (р=0,393) або після коригування на рік навчання, як спотворюючого фактора (P=0,802).
У шостому питанні респондентів запитували, чи вважається НПД скринінговим або діагностичним тестом, і майже всі респонденти (97,4%) відповіли правильно, вказавши, що НПД у даний час повинна розглядатись як метод скринінгу.
У сьомому питанні прохали дати відповідь про гестаційний вік, після якого НПД може бути виконана. Це питання було спрямоване на розуміння стипендіатами наукової основи тестування і гестаційного віку, за якого достатня кількість безклітинної ДНК плода присутня в крові матері. Параметри та рівень відповідей наведені у табл. 1.
 Питання 9 та 13 призначені для визначення знань стипендіатів про розширене використання НПД при тестуванні близнюків та аномалій статевих хромосом. Дев'яте питання відсилає до використання тестування у багатоплідних вагітностях, і майже половина респондентів відповіла правильно (42,1%), що тест можливо використовувати у багатоплодових вагітностях, але він не дає змоги визначити, який з близнюків є носієм анеуплоїдії. Однак, багато респондентів (48,2%) не знали, що тест для використання у випадку багатоплодових вагітностей взагалі може бути доступним. Крім того, у питанні номер 13 респондентів попрохали вказати, чи вони інформовані, що НПД можна використовувати для скринінгу моносомії X за наявності кістозної гігроми, і половина (50%) відповіли, що мають знання стосовно цього нового застосування НПД (Bianchi et al. 2013; Американський коледж акушерства та гінекології [ACOG], 2012). Це питання було задане для перевірки знань респондента про асоціації моносомії X з кістозними гігромами. У дослідженні MELISSA (Bianchi et al. 2013) 19% плодів з кістозною гігромою мали моносомію X, і 20/21 з цих плодів були виявлені за допомогою НПД (Bianchi et al. 2014). На час проведення опитування НПД скринінг моносомії Х був доступний.
Питання 9 та 13 призначені для визначення знань стипендіатів про розширене використання НПД при тестуванні близнюків та аномалій статевих хромосом. Дев'яте питання відсилає до використання тестування у багатоплідних вагітностях, і майже половина респондентів відповіла правильно (42,1%), що тест можливо використовувати у багатоплодових вагітностях, але він не дає змоги визначити, який з близнюків є носієм анеуплоїдії. Однак, багато респондентів (48,2%) не знали, що тест для використання у випадку багатоплодових вагітностей взагалі може бути доступним. Крім того, у питанні номер 13 респондентів попрохали вказати, чи вони інформовані, що НПД можна використовувати для скринінгу моносомії X за наявності кістозної гігроми, і половина (50%) відповіли, що мають знання стосовно цього нового застосування НПД (Bianchi et al. 2013; Американський коледж акушерства та гінекології [ACOG], 2012). Це питання було задане для перевірки знань респондента про асоціації моносомії X з кістозними гігромами. У дослідженні MELISSA (Bianchi et al. 2013) 19% плодів з кістозною гігромою мали моносомію X, і 20/21 з цих плодів були виявлені за допомогою НПД (Bianchi et al. 2014). На час проведення опитування НПД скринінг моносомії Х був доступний.
Оцінка ставлення
Питання 10 та 11 були використані для оцінки ставлення стипендіатів до інших можливих переваг НПД та потенційних етичних дилем (табл. 1). Невелика частина респондентів була переконана, що тестування буде використовуватися не за призначенням. Більшість респондентів вважають, що технологія буде допомагати їм у догляді за пацієнтами, використовуючись за призначенням. Десяте питання є спробою вирішення завдань, пов'язаних з можливими перевагами ранньої ідентифікації статі плода.
Питання вісім вказує на тип консультування, який респонденти хочуть застосовувати до пацієнтів перед використанням скринінгу НПД. Результати наведені у Табл. 1. 78% респондентів вважають, що пацієнти з показаннями до проведення НПД повинні пройти особисту очну консультацію з генетиком.
Дванадцяте питання пов'язане з шостим і стосується розділення НПД як методу скринінгу в порівнянні з діагностичним тестом. Такий самий відсоток аспірантів, які визначили НПД як скринінговий тест, відповіли, що він має супроводжуватися підтвердженням шляхом проведення дослідження ворсин хоріона або амніоцентезу (97,4%). Невеликий відсоток (9,6%) опитаних також відповів, що цей час є підходящим, щоб обговорити питання переривання або продовження вагітності.
Обговорення
Дослідження показало, як фахівці-аспіранти ММП дізнаються про геномні технології, і як вони збираються застосовувати їх у клінічній практиці. Особливо важливим це дослідження є, враховуючи вибух геноміки (молекулярної генетики або генної інженерії) у кожній галузі медицини. На час проведення опитування, НПД була доступною тільки для жінок високого ризику розвитку поширених анеуплоїдій (трисомії 21, 18, 13) і моносомії X. У цій області знань, яка швидко розвивається, тепер доступна НПД рідкісних синдромів мікроделеції, трисомії 16 і 22, та опубліковані звіти, які надають докази виявлення одиничних генних мутацій з використанням НПД (You et al. 2013). Крім того, були опубліковані результати дослідження жінок з низьким ризиком, показуючи, що НПД є кращим методом скринінгу, порівняно з традиційними методами скринінгу сироватки (Bianchi et al. 2013).
Наші результати демонструють різноманітність джерел, використовуваних аспірантами для включення нових знань у свою практику. Більшість повідомили про використання традиційних методів, таких як особисті огляди літератури і офіційні навчальні заходи. Точно так само, значне число аспірантів повідомило про обговорення з колегами як джерело навчання. Обмеженням цього питання є те, що ми не визначали, хто може вважатися «колегами». Використовуючи наші дані, неможливо з'ясувати, чи це означало просто інших аспірантів, чи включало обговорення з генетичними консультантами (які входили у 8 з 12 відповідей «інше») та/або практичними лікарями у неформальній обстановці (входить в 1 з 12 відповідей «інше»).
Думаємо, що наші дані вказують на важливу роль, яку генетичні консультанти відіграють в освіті аспіранта. Тільки 10% (n=12) респондентів вважають, що необхідно написати відповідь «інше», і більшість з них (8 з 12) згадують генетичних консультантів. Четверта, найбільш загальна відповідь, вказала на те, що аспіранти також отримують знання від компаній лабораторної діагностики або їхніх представників. Це відкриття може привести до виникнення етичних питань; однак, наші результати не дозволяють провести детальний аналіз цього можливого впливу, оскільки питання не стосувались кількості знань, отриманих з кожного обраного респондентами джерела.
На момент розповсюдження опитування висновок комітету ACOG ще не був випущений, і, отже, для розуміння відповідних критеріїв тестування стипендіат повинен був особисто розглянути наукову літературу і виробити визначення придатності тесту, або отримати такі знання іншим шляхом. Респонденти продемонстрували високий рівень точності стосовно знань про показання НПД для тестування анеуплоїдії. У порівнянні з критеріями, наведеними у висновку комітету ACOG (ACOG, 2012) середня точність склала 77,9%. Слід зазначити, що 16,5% з тих, хто взяв участь в опитуванні, вказали, що НПД може бути використаний для будь-якого пацієнта без конкретних критеріїв прийнятності, отриманих від досліджень надійності. Майже всі аспіранти, які взяли участь у нашому опитуванні, погодилися з тією відмінністю, що НПД у даний час використовується як скринінговий, а не діагностичний тест.
Однак, майже 10% з них вважають, що оголошення позитивних результатів тесту є підходящим моментом, щоб почати обговорення з пацієнтом переривання вагітності.
75,6% аспірантів ММП, які заповнили цю анкету, повідомили, що їм комфортно користуватись допомогою тесту. 75,6% (2011) показали, що тільки 2% акушерських медичних працівників погодилися з твердженням: «я маю високий рівень знань про тестування плода із застосуванням безклітинної ДНК». Хоча ці результати не є безпосередньо пов'язаними, дана інформація може вказувати на зростаюче усвідомлення важливості та рівня знань у галузі НПД.
Коротка оцінка ставлення, отримана за допомогою нашого опитування, показала, що аспіранти ММП сподіваються, що застосування НПД для діагностики специфічних до статі захворювань допоможе поліпшити догляд. Тим не менше, більшість також відповіла, що ця нова технологія може привести до зловживань, у тому числі можливості переривання вагітності у залежності від статі плода. Етичні проблеми були підняті стосовно використання пренатального скринінгу для вибору статі. Існує обмежена інформація щодо проведення НПД для скринінгу аномалій статевих хромосом, а також ставлення батьків до такого розширення скринінгу (Benn and Chapman 2010; Madan and Breuning 2014).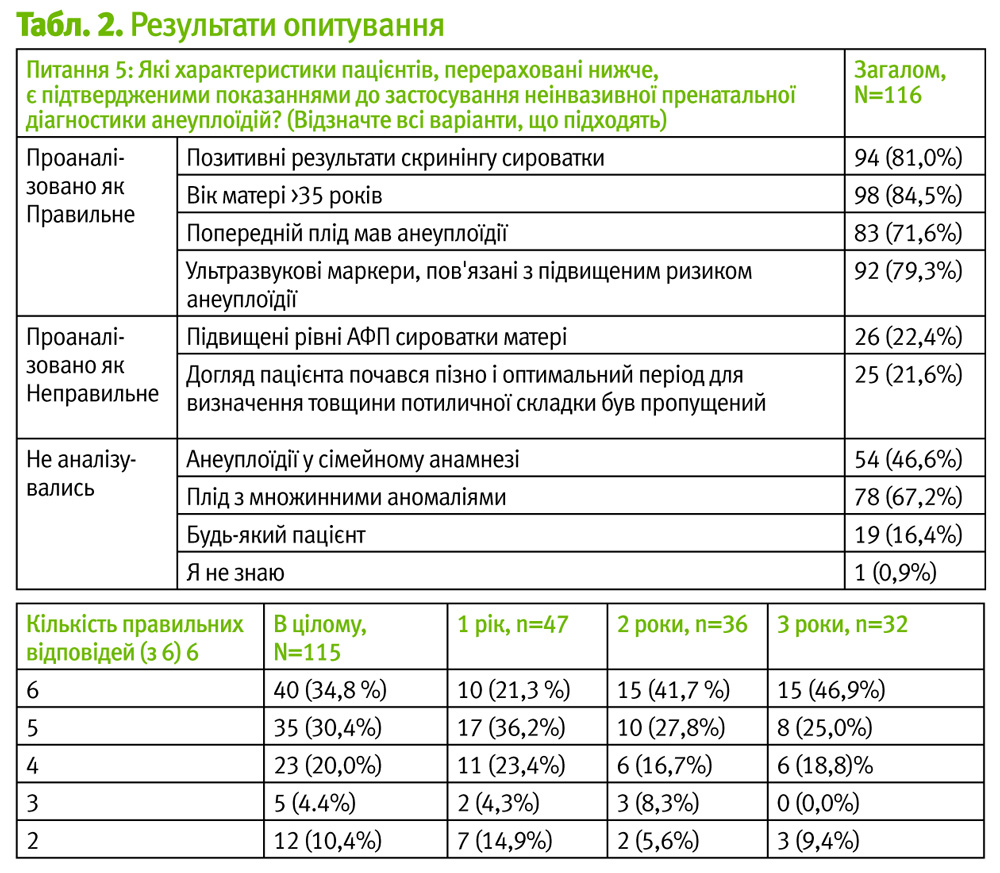
Наше дослідження має деякі обмеження, більшість з яких пов'язані з дизайном опитування. Як і у всіх дослідженнях на базі опитування, неточні відповіді є можливими. Ми співпрацювали з Odom Institute при Університеті Північної Кароліни в Чапел-Хілл, щоб створити питання, які б зменшили ці неточності.
Використання стандартизованого електронного опитування та усунення особи інтерв'юєра допомогли їх зменшити, однак, існує ще питання помилок, пов'язаних з небажанням давати відповіді. Аспіранти ММП, які вирішили відповісти на наше опитування, не можуть представляти усю спільноту аспірантів ММП у Сполучених Штатах. Респонденти, можливо, мають більш високий рівень інтересу до методу або рівень знань про НПД, ніж ті, які не захотіли відповідати.
Це опитування було поширене до виходу практичного бюлетеня ACOG щодо НПД, що може викликати його посилення або обмеження.
Опитування дає уявлення про методи, якими аспіранти ММП послуговуються, щоб дізнатися про нові технології, і про їхнє ставлення до них ще до появи будь-яких заяв від ACOG. Тим не менше, аналогічне опитування, виконане у даний час, швидше за все, призведе до різних відповідей, що обмежує прийнятність наших результатів аспірантам ММП, які навчаються зараз, і їхніх знань/ставлень на цей час.
Дослідження показало, що аспіранти ММП використовують кілька способів, щоб дізнатися про новітні технології, віддаючи перевагу офіційним навчальним заходам, оглядам наукової літератури і дискусіям зі своїми колегами. Аспіранти у цілому продемонстрували високий рівень знань, пов'язаних з використанням НПД для виявлення анеуплоїдій.
Однак, точність їх відповідей зменшувалась, коли запитання стосувалось недавніх досліджень із застосування НПД. Через те, що зміни у технології відбуваються швидко і нові тести пропонуються за принципом opt-in (тобто, для всіх, хто погодився на перевірку), або opt-out (для всіх, хто не відмовився) (тестування мікроделецій, розширене тестування трисомій), важливо, щоб слухачі залишались в курсі клінічного застосування геномних технологій.
Реалізація формальних освітніх програм в галузі геноміки повинна розглядатися ММП аспірантами з урахуванням швидкого впровадження технологічних досягнень в області пренатального скринінгу з використанням безклітинних ДНК плода. Можливості досліджень у майбутньому включають оцінку змін у ставленні/знаннях з плином часу і оцінки їх прийнятності для інших груп фахівців (наприклад, лікарів ММП, генетичних консультантів і лікарів акушерів-гінекологів).
Дослідження дає інформацію, корисну для широкого кола медичного персоналу. Воно дає уявлення про те, як акушери дізнаються про нові геномні технології, та підкреслює важливу роль генетичних консультантів у навчанні аспірантів ММП.
Це знання може бути використане під час розробки освітніх програм для резидентів з акушерства/гінекології та аспірантів ММП для того, щоб акушери могли успішно використовувати генетичний скринінг у своїй практиці.
Генетичні консультанти відіграють ключову роль в правильному поширенні цієї інформації і можуть допомогти у навчанні майбутніх фахівців з акушерства/гінекології про те, як консультувати своїх пацієнтів та як покращити життя пацієнтів та їх сімей, яким лікарі забезпечують догляд. ![]()
Детальніше
