Терминологическая система The Bethesda system 2014 года. Что нового?
В декабре 1988 года в городе Бетесда (Мериленд, США) была принята терминологическая система The Bethesda System (TBS). Она составила основу, необходимую для разработки систематизированных программ скрининга и менеджмента женщин в рамках программ по раку шейки матки. На сегодняшний день данная классификация рекомендована во всем мире как наиболее оптимальная система выдачи цитологического заключения – она предлагает двухуровневую систему отчетности для плоскоклеточных интраэпителиальных поражений (LSIL и HSIL), которые отражают биологию инфицирования вирусом папилломы человека (ВПЧ): продуктивную (эписомальную), соответствующую категории LSIL, и интегрированную, соответствующую HSIL. Особенностями терминологической системы Бетесда является выделение категорий ASC-US и ASC-H. Система Бетесда была пересмотрена в 1998 и 2001 годах. Последний пересмотр прошел в 2014 году. Что нового в этом издании?
Продолжение (начало в №9 (75) 2016)
Причинами пересмотра стали несколько факторов:
- более широкое внедрение жидкостной цитологии в рамках цервикального скрининга;
- добавление совместного тестирования (ПАП-тест и ВПЧ-тестирование) и, в последнее время, первичного тестирования на ВПЧ в качестве дополнительных опций скрининга;
- расширение понимания роли ВПЧ в канцерогенезе;
- широкое внедрение вакцинации против ВПЧ;
- накопление опыта использования алгоритмов скрининга и менеджмента женщин, основанных на данной терминологической системе (2006, 2012, ASCCP и др.)
Доктор Риту Найяр, президент Американского общества цитопатологов, в 2014 году назначил целевую группу под председательством д-ра Дэвида Уилбура, которая была разделена на 12 групп, каждая из которых отвечала за 1 из 12 глав атласа. Группы провели обзор литературы и предложили новое и расширенное содержание. Проект рекомендаций обсуждался через интернет-ресурс в период с марта по июнь 2014 года.
В общей сложности были учтены 2454 комментария от специалистов из 59 стран. Этот процесс завершился уточнением позиций и содержания системы выдачи заключения Бетесда 2001 г., которые затем были включены в систему 2014 (TBS-2014) и в третье издание атласа Бетесда, где отражены основные принципы формирования тех или иных заключений.
Глава 1 атласа Бетесда посвящена вопросам оценки качества цитологического препарата
Оценка адекватности образца рассматривается многими специалистами как наиболее важный компонент качества системы Бетесда.
Качественный мазок является одним из ключевых факторов в обеспечении эффективности цитологического исследования, а именно диагностической чувствительности цитологии. Терминологическая система Бетесда 2014 г. выделяет два основных заключения:
- удовлетворительный (описание наличие или отсутствие материала зоны трансформации и эндоцервикса, других факторов, обнаруженных в цитологическом препарате);
- неудовлетворительный (с указанием причины).
Согласно руководству, критериями удовлетворительного для интерпретации мазка является наличие:
- 8000–12000 клеток плоского эпителия для традиционной цитологии;
- 5000 клеток плоского эпителия для мазков жидкостной цитологии;
- наличие не менее 10 клеток цилиндрического эпителия.
Однако не всегда в мазок попадает достаточное количество клеток цилиндрического или метаплазированного эпителия при условии достаточного количества плоского. Это может быть связано с особенностями шейки матки и возможностью получить полноценный материал из цервикального канала. Данная ситуация возможна в случаях зоны трансформации 3 типа, выраженных воспалительных процессов, сужения цервикального канала. В таком случае, согласно требованиям системы Бетесда, мазок расценивается как удовлетворительный, но указывается, что нет или мало клеток железистого эпителия. Это определяет необходимость поиска причин сложностей получения данных клеток, устранения, по возможности, этих причин с последующим взятием материала. Однако, в случаях выраженного сужения канала, глубокого расположения зоны стыка, это не всегда приводит к улучшению качества взятия материала, что требует рассмотрения других методов оценки характера патологических изменений. Критериями неудовлетворительного качества мазка является перекрытие его элементами воспаления или эритроцитами более чем на 75%, недостаточное количество клеток плоского эпителия.
Глава 2 атласа Бетесда посвящена вопросам выдачи заключений категории неопухолевых изменений. Негативные в отношении интраэпителиальных поражений и злокачественности мазки, NILM
Система Бетесда 2014 г. была расширена за счет описания клеточных изменений, не связанных с наличием неопластических процессов.
К данной категории относятся все мазки, в которых не выявлены клеточные признаки неоплазии. Очень важным является понимание, что в данную категорию включаются не только мазки, в которых не выявлено каких-либо изменений, но и мазки, в которых могут быть выявлены те или иные микроорганизмы, воспалительные или репаративные изменения, которые отражают доброкачественные изменения, связанные с целым рядом причин. Это, в первую очередь, гормональные сдвиги, колебания рН, воспаление. Кроме того, возможны изменения, обусловленные влиянием внешних факторов (воздействие радиации, инородных материалов).
Неопухолевые варианты:
- Плоскоклеточная метаплазия: наличие метаплазированных клеток в препарате в небольшом количестве свидетельствует о том, что эпителий из зоны трансфоромации попал в препарат. Большое количество метаплазированного эпителия в материале может быть в фазу репарации эктропиона и как косвенный признак ВПЧ-инфекции.
- Паракератоз, гиперкератоз: процессы ороговения в верхних слоях эпителия могут быть вызваны защитной реакцией клеток и проявляться при хронических воспалительных процессах, воздействии гормональных препаратов, реакции на ВПЧ-инфекцию, нарушении трофики тканей. Окраска по Папаниколау позволяют цитологу четко дифференцировать клетки с пара- и гиперкератозом. Паракератоз часто встречается при вирусных инфекциях, в частности, при ВПЧ-инфекции. По нашим наблюдениям, наличие клеток с паракератозом у женщин без интраэпителиальных поражений сочетается с невысокими титрами ВПЧ высокого онкогенного риска. При увеличении титра, в препаратах, кроме паракератоза, появляются изменения в клетках, характерные для дисплазии.
- Трубная метаплазия: состояние, в результате которого эндоцервикальный эпителий шейки матки замещается на эпителий, имеющий строение, сходное с эпителием маточной трубы. Трубная метаплазия встречается после хирургического вмешательства на шейке матки.
- Атрофия: при снижении уровня эстрогенов клетки плоского эпителия не созревают до поверхностных слоев и в препарате, в зависимости от степени атрофии, превалируют парабазальные и промежуточные клетки. Иногда при атрофии цитологически сложно дифференцировать наличие интраэпителиальных поражений, т. к. парабазальный эпителий может довольно «атипически» реагировать на воспалительный процесс (а степень дисплазии зависит от наличия парабазальных клеток в препарате и их атипии). Если невозможно исключить неопластические изменения, женщине следует назначить местное лечение эстрогенами и затем взять ПАП-тест повторно или использовать иммуноцитохимические маркеры для определения доброкачественности процесса.
- Клеточные изменения во время беременности могут быть неверно истолкованы как предопухолевые или опухолевые, в первую очередь, потому, что отмечаются изменения в ядрах, что связано с гормональными изменениями. Могут встречаться клетки плоского эпителия с укрупненными ядрами и измененной структурой хроматина, в цилиндрическом (эндоцервикальном) эпителии можно наблюдать реакцию Ариас-Стеллы – большие единичные клетки и синцитиальные пласты с мелко вакуолизированной цитоплазмой. При наличии таких клеток (без знания анамнеза пациентки) ошибочно может быть диагностирован железистый рак.
Реактивные изменения:
- Воспалительные, включая репаративные: эпителиальные клетки не принимают активного участия в воспалительной реакции, но реагируют на нее путем дегенеративных и регенеративных изменений, т. е. гибелью клеток, репаративным процессом и ростом. Эпителизация дефектов слизистой оболочки, вызванных воспалением (репарация) происходит за счет выраженной пролиферации клеток – клетки увеличиваются в размерах, появляются гипертрофированные ядрышки (особенно такие изменения выражены при гонорейной, хламидийной, герпетической, трихомонадной инфекциях). Активно репарирующие клетки могут приобретать атипичный вид, и цитологически не всегда отличимы от неопластических изменений. Поэтому, при репаративных процессах может быть выставлен диагноз ASC-US, который предполагает наблюдение в динамике и дообследование.
- Лимфоцитарный цервицит характеризуется лимфоидной инфильтрацией шейки матки. Эти доброкачественные изменения чаще встречаются в постменопаузе и не сопровождаются симптомами заболеваний. Цитологически дифференциальный диагноз проводится с лимфосаркомой.
- Лучевые изменения: появляются уже через несколько дней после начала терапии, характеризуются наличием большого количества лейкоцитов и эритроцитов с некротическими массами, позже фаза деструкции сменяется лимфоидной реакцией. Большая часть постлучевых изменений исчезает через 6 месяцев, однако у части пациенток наличие измененных диспластических клеток можно наблюдать на протяжении всей жизни. Прогностическое значение постлучевой дисплазии достоверно не изучено.
- Изменения, связанные с внутриматочной контрацепцией: наличие ВМС, как инородного тела, приводит к определенным изменениям — реактивным изменениям в клетках железистого эпителия, наличию элементов хронического воспаления.
Возбудители: Trichomonas vaginalis, кокко-бацилярная флора, грибы, морфологически сходные с родом Candida spp., бактерии, морфологически сходные с Actinomyces, клеточные изменения, связанные с вирусом Herpex simplex, Cytomegalovirus. Таким образом, достаточно большой процент традиционных возбудителей воспалительного процесса не входит в перечень, что приводит к необходимости при получении результатов цитологического исследования с воспалительным характером изменений и отсутствием вышеперечисленных микроорганизмов проводить дополнительное обследование женщины, в первую очередь, методами молекулярной диагностики.
Другие:
- Эндометриальные клетки (у женщин старше 45 лет).
Глава 3 атласа Бетесда посвящена вопросам целесообразности указания эндометриальных клеток у женщин старше 45 лет.
Отслоившиеся клетки эндометрия являются нормой при обследовании женщин во время менструации и пролиферативной фазы менструального цикла. Обнаружение их в период постменопаузы может рассматриваться как один из признаков неоплазии эндометрия. В 1988 году вводится указание данных клеток у женщин в постменопаузе для информирования врачей о возможном наличии патологии эндометрия. В 2001 году рекомендовано отмечать наличие эндометриальных клеток у женщин уже старше 40 лет, учитывая, что зачастую данных о менопаузальном статусе нет. Это привело к увеличению количества исследований состояния эндометрия, но в большинстве случаев это было необоснованным. Поэтому в системе Бетесда 2014 года увеличен возраст до 45 лет для снижения количества необоснованных процедур.
Таким образом, цитологическое заключение категории NILM в соответствии с системой Бетесда 2014 г. позволяет оценить характер незлокачественных изменений эпителия шейки матки и определить тактику ведения и лечения женщины, необходимости дополнительного обследования для установления этиологии патологического процесса.
В следующем номере мы рассмотрим принципы формирования остальных заключений по системе Бетесда 2014 г.
Детальніше
Що нового про гестаційний діабет?
Найцікавіші статті 2016 року
Нові критерії діагностики, особливості генетики пацієнток із гестаційним діабетом, рівні жовчних кислот у І триместрі, асоціація з кардіологічними захворюваннями та неалкогольним жировим гепатозом, неонатальні наслідки та плодове програмування… Незважаючи на те, що тематика гестаційного діабету активно висвітлюється в науковій літературі усього лише кільканадцять років, публікації відзначаються надзвичайною різноманітністю
Детальніше
Психологічні аспекти свідомого материнства

Чинники, які впливають на рішення щодо годування грудьми
Образ свого тіла після вагітності та годування грудьми, як невід’ємна частина особистості жінки, має дуже важливий зв'язок з її ставленням до грудного вигодовування. Зовнішній вигляд грудей вважається атрибутом жіночності, визнаним у суспільстві. Порушення сприйняття образу свого тіла може мати вплив не лише на бачення себе в суспільстві, але й бути причиною негативного ставлення до годування грудьми і навіть материнства. У цій статті обговорюються залежність між годуванням грудьми і образом тіла жінки, що приймає рішення про лактацію, а також психологічні аспекти зміни образу тіла після вагітності
Упродовж століть груди є атрибутом жіночності, об’єктом зітхань художників, поетів, мільйонів чоловіків.
Великі жіночі груди у Стародавньому Єгипті були атрибутом, що символізує здоров’я, родючість, красу, готовність до вигодовування потомства.
Однак тепер думки щодо цієї теми можуть бути діаметрально протилежні [1].
Біологічно, основною функцією жіночих грудей є утворення молока – харчування для новонародженої дитини. Анатомічні особливості молочних залоз індивідуальні, вони пристосовані до будови тіла і відрізняються за розмірами у різних жінок. Молочна залоза може змінити свій об’єм залежно від наповнення тканин жиром, що спостерігається під час втрати ваги.
Збільшення частки жирової тканини в грудях не відіграє жодної ролі у процесі лактації. Роль жіночих грудей усім відома. Їх дозрівання в підлітковому віці та в період продовження роду призводить до того, що їх власниця змінюється у фізичній і психологічній сферах, індивідуалізуючи водночас своє становище в суспільстві [2].
Груди є частиною тіла жінки, мають суттєвий вплив на сприйнятті жінкою себе самої, та її впевненості у собі.
Таким чином, потребу бути привабливою і, зокрема мати гарні груди, неможливо переоцінити. Важливими є такі елементи як величина, симетрія, пропорція щодо тіла і пружність. Це спричинює великий попит на послуги пластичних хірургів, які можуть створити ідеальний бюст шляхом трансплантації тканин або протезування [3].
Невід’ємною частиною особистості жінки є спосіб, в який вона спостерігає своє тіло. Чи почуває себе комфортно і є впевненою у собі? Яку має самооцінку? Чи здатна оцінити своє тіло і про нього дбати? Чи соромиться форми свого тіла? Як дає собі раду із соціальним тиском на те, щоб відмінно виглядати після пологів?
У літературі є багато результатів досліджень щодо образу тіла. Однак, рідко зустрічаються дослідження образу годуючих жінок. Ця галузь мало вивчена у Польщі. Однак, виявляється, що задоволення жінкою власним тілом може мати зв’язок із рішенням щодо грудного вигодовування [4].
Вчені визнають, що література та навчальні матеріали зосереджують увагу, перш за все, на конкретних аспектах цього процесу, але не беруть до уваги взаємозалежність, інтерактивність і складність цього досвіду. Менш поширеними є емпіричні роботи вивчення соціального та емоційного контексту [5]. Слід врахувати той факт, що соціально-емоційні чинники можуть вплинути на рішення щодо грудного вигодовування чи його швидкого припинення.
Світова організація здоров’я звертає увагу на переваги годування грудьми для здоров’я матері та дитини протягом принаймні перших шести місяців. Однак вагітним жінкам, в першу чергу, повідомляється про переваги природнього вигодовування для їх потомства.
Жінки, як і раніше, мало проінформовані про користь годування грудьми для власного здоров’я – фізичного та психічного. Жінки обізнані про потенційну користь для інтелектуального розвитку та імунітету їх дітей. До цього часу у галузі консультування для майбутніх мам акцентується увага на доцільності рішення щодо грудного вигодовування для дитини, рідко звертається увага на істотні переваги годування грудьми для жінки [6].
Arora і колеги (2000) виділили п'ять найважливіших чинників відмови жінками від природнього вигодовування, а саме:
1) брак згоди партнера;
2) побоювання про відсутність достатньої кількості молока;
3) необхідність повернення на роботу;
4) дискомфорт під час годування грудьми; як і
5) помилкове уявлення, що грудне годування негативно впливає на зовнішній вигляд грудей.
Багато жінок побоюються, що годування грудьми буде впливати на зовнішній вигляд грудей. Ці думки не підтверджуються емпіричними дослідженнями [7].
Жінки також побоюються, що годування грудьми впливатиме на оцінку їх привабливості з боку партнерів. Однак дослідження засвідчують, що, на думку більшості опитаних чоловіків, їх годуючі партнерки не стали від цього більш або менш привабливими, ніж до вагітності: 13% сказали, що стали менш привабливими, натомість 27% сказали, що вони стали більш привабливими [8].
Порушення сприйняття образу свого тіла може мати вплив на рішення щодо годування грудьми або ж бути причиною дискомфорту під час цього процесу. Жінки, що піддаються впливу громадської думки щодо бачення грудей як елементу сексуальної сфери, можуть відчувати труднощі у сприйнятті грудей в контексті вигодовування дитини.
Жінки, які отримали негативні думки щодо власного тіла або мають негативний образ власного тіла, можуть відмовитися від годування грудьми, щоб відчути себе більш цінними і привабливими [4].
Образ власного тіла є уявною структурою, яка представляє індивідуальний досвід у когнітивній, емоційній та поведінковій сферах, і пов’язана з виглядом власного тіла [9].
Пізнавальний аспект образу тіла дотичний до сприйняття власного тіла, думок, переконань, когнітивних моделей, які людина має щодо зовнішнього вигляду.
Емоційний вимір образу тіла асоціюється з почуттям задоволення або незадоволення щодо вигляду власного тіла або його частини, а також зі страхом збільшення жирової тканини (особливо у нижніх ділянках тіла). Біхевіоральний ж аспект образу тіла, зазвичай, містить у собі поведінку, яку моделює особа [10].
У журналі «Психосоматичні дослідження» Фостер і колеги (1996) підтверджують існування кореляції між задоволеністю тілом і вибором методу годування дитини.
Monteath i McCabe [11] відзначають, що годування грудьми може сприяти зростанню відчуття привабливості жінки. Годування грудьми може підвищувати самооцінку, і відтак сприяти зростанню задоволеності образом тіла після пологів. Розглядаючи зв'язок між рішенням годувати грудьми, образом тіла і прив’язаністю, науковці виявили, що жінки, які обрали годування грудьми, мали більш позитивний досвід образу власного тіла до вагітності, ніж жінки, які вибрали годування з пляшечки [12].
Дослідження образу тіла дозволило встановити позитивну кореляцію між незадоволенням власним тілом і стресом [13]. Стрес може спричинити пригнічення лактації, а також він має значення у підтримці вироблення молока. Депресія, пов’язана зі стресом і негативним образом тіла, може вплинути на відсутність бажання годувати грудьми [14].
Незадоволеність власним тілом може спричинити депресію [15]. Zanardo і колеги [16] провели дослідження, яке мало на меті визначити взаємозв’язок між симптомами депресії, негативним образом власного тіла і відмовою від годування грудьми. Воно підтвердило гіпотезу про те, що молода мама із симптомами депресії часто має негативний образ власного тіла, як і підвищену тенденцію до відмови від годування грудьми.
Інше дослідження інформує про те, що годування грудьми виконує функцію захисту від стресу. Дослідження показують, що жінки, які годують грудьми, піддаючись стресовим ситуаціям, мали значно нижчий рівень гормонів стресу, таких як кортизол, АКТГ, ніж ті жінки, які не годують грудьми.
Звісно, користь грудного вигодовування є значно більшою. Тому варто брати до уваги різні бар’єри та опори жінок щодо грудного вигодовування, однак в основному слід звернути увагу на переваги, виявлені у дослідженнях.
Щораз більше уваги приділяється значенню годуванню грудьми у профілактиці новотворів та інших хвороб.
Виявлення зв’язку між годуванням грудьми та образом тіла може мати практичне застосування. Медичні фахівці можуть визначити проблему і підтримати жінок у формуванні позитивного образу тіла, відтак, підвищуючи її комфорт.
Розпізнавши перешкоди жінок на шляху до годування грудьми, педагоги і фахівці можуть створювати програми, у яких врахований комплекс складових досвіду, яким є природне вигодовування, а не лише зосереджуватися на медичних та технічних аспектах цього процесу.
Варто звернути належну увагу на те, що жінки-годувальниці мають соціальне обмеження щодо годування грудьми, як і відчуття обмеження чи відсутність комфорту для годування в публічних місцях. Зрештою, деякі жінки вважають, що грудне годування зменшує їх сексуальний потяг упродовж певного часу.
Слід підкреслити важливість такого годування дітей для профілактики новотворів, переваги для психічної сфери жінки, а також розмовляти з пацієнтками на тему їх побоювань, також і тих, що стосуються зовнішності і перешкод, які трапляються на шляху до годування грудьми [17].
Переклад Галини Руденко.
Детальніше

Нарушения менструального цикла: есть ли альтернатива КОКам?

Нарушения менструального цикла (НМЦ) относятся к числу наиболее частых причин обращения за консультацией к врачу-гинекологу и выявляются практически у каждой пятой женщины репродуктивного возраста. По оценкам ряда авторов, распространенность НМЦ среди девочек-подростков достигает 60% и более [1].
НМЦ – это не просто изменения ритма и объема менструаций, а проявления гормональной дисрегуляции организма в целом, в связи с чем любые симптомы, связанные с регулярностью и длительностью цикла, а также болезненностью и интенсивностью выделений, должны служить поводом для обращения женщины к гинекологу и проведения тщательного обследования, особенно при наличии у нее репродуктивных планов [2, 3].
Кроме бесплодия, вызванного невозможностью овуляции, НМЦ могут привести к серьезным гормональным сбоям и стать причиной развития не только гинекологических, но и эндокринных заболеваний. В исследовании Whelan E. A. и соавт. (1999) было показано, что у пациенток с НМЦ в возрасте 25–29 лет риск рака молочной железы (РМЖ) в пери- и постменопаузе возрастает почти двукратно в сравнении с женщинами с регулярным циклом [6].
Основным принципом лечения НМЦ является терапия, направленная на нормализацию менструального цикла, ведущее место в которой отводится гормональным препаратам. Комбинированые оральные контрацептивы и прогестагены нормализуют функцию гипоталамо-гипофизарно-яичниковой системы, снижают концентрацию эстрогенов и митотическую активность клеток, препятствуют пролиферации эндометрия, вызывают его секреторную трансформацию [1, 2, 7]. 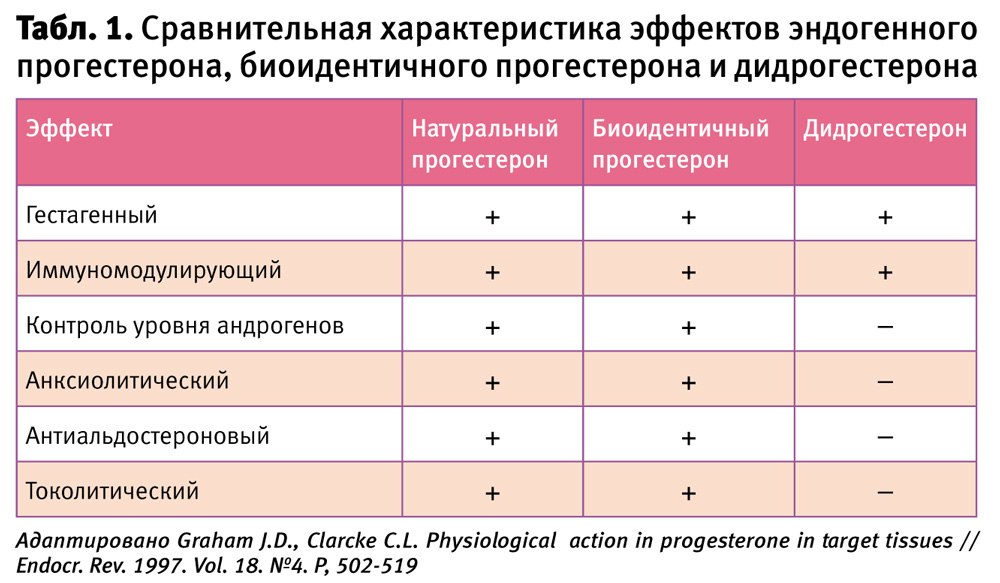
В настоящее время существует большая группа прогестагенов, используемых в гинекологии, которые различаются химической структурой и особенностями биологических эффектов. Особая роль в этом списке отводится препаратам натурального (биоидентичного) прогестерона. Широкое применение в клинической практике получил Утрожестан®, представленный в виде капсул 100 и 200 мг для перорального и вагинального применения. Одной из главных его особенностей является метаболизм, аналогичный метаболизму эндогенного прогестерона, что определяет наличие у препарата ряда специфических эффектов, не свойственных ни одному из синтетических гестагенов (табл. 1).
Утрожестан® – биоидентичный прогестерон, способный к образованию восстановленных 5a и b метаболитов (главным образом, при пероральном приеме). Так, одной из особенностей препарата является наличие умеренного антиальдостеронового эффекта, что позволяет невилировать задержку жидкости в организме, характерную для второй фазы цикла. В ряде работ было показано, что натуральный прогестерон обладает натрийуретическим (спиронолактон-подобным) действием: эффект 200 мг Утрожестана® схож с эффектом 25–50 мг спиронолактона (верошпирона). 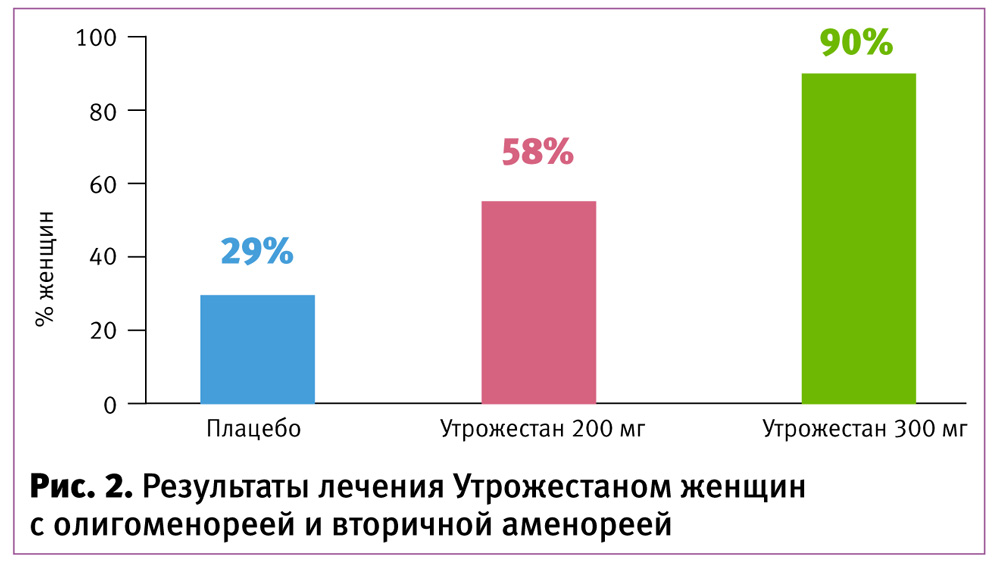
Благодаря широкому спектру зарегистрированных показаний при различных прогестерон-дефицитных состояниях как вне, так и во время беременности, препарат нашел широкое применение в акушерско-гинекологической практике.
Согласно рекомендаций Европейского общества эндокринологов, для коррекции НМЦ вследствие прогестероновой недостаточности у женщин с синдромом поликистозных яичников (СПКЯ) следует назначать микронизированный прогестерон в циклическом режиме в дозе 100–200 мг в сутки в течение 10–14 дней в месяц [10].Преимуществом биоидентичного прогестерона (Утрожестана) для этих пациенток по сравнению с синтетическими гестагенами является обеспечение физиологического контроля уровня андрогенов, что важно в комплексном лечении СПКЯ.
В исследовании Shangold M. M. и соавт. (1991) была показана высокая эффективность микронизированного прогестерона у женщин с олигоменореей и вторичной аменореей [11]. Назначение Утрожестана в дозе 300 мг/cут. во ІІ фазу восстанавливало менструальный цикл в 90% случаев.
Кроме того, прогестерон может играть определенную роль в устранении таких симптомов, как тревожность, раздражительность, характерных для предменструального синдрома [5, 9]. Его положительное влияние на ЦНС обусловлено эффектами метаболитов, главным образом аллопрегнанолона, ответственного за анксиолитическое действие.
Для Утрожестана это доказано в работе Доннерштейна, в двойном слепом перекрестном иследовании, проведенном в Мельбурне.
Уровень тревожности и стресса, оцениваемый по шкале M. D. Q. (Mental Distress Questioner), статистически достоверно снижался в группе Утрожестана в сравнении с плацебо.
Перекрестный дизайн исследования позволил исключить влияние индивидуальных особенностей пациенток на результаты исследования. 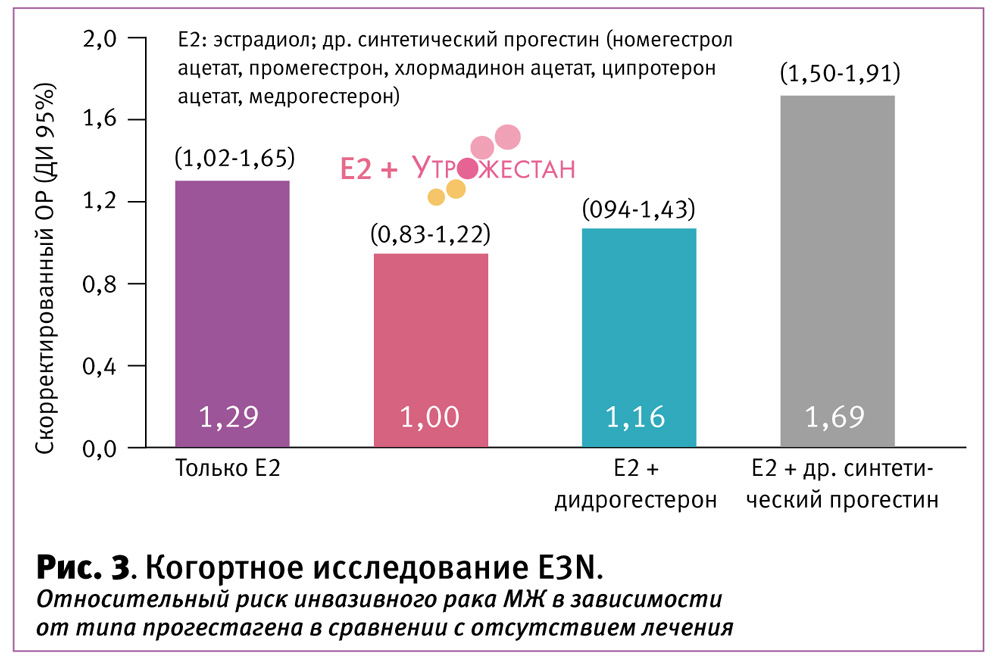
Интересно отметить, что тот же самый автор провел подобное исследование и с синтетическим гестагеном, в результате которого не было получено доказательств, что дидрогестерон более эффективен, чем плацебо, в отношении нервно-психических симптомов ПМС.
Таким образом, различия в структуре и метаболизме натурального и синтетических гестагенов выражаются в различиях их эффектов. При выборе препарата для лечения предменструального синдрома и перименопаузальных расстройств нельзя недооценивать этот фактор.
Помимо этого, в крупнейшем эпидемиологическом исследовании E3N с участием 98 995 пациенток, оценивающим риск РМЖ в пери- и постменопаузе в различных схемах ЗГТ [14], было показано, что среди всех исследуемых прогестагенов применение микронизированного прогестерона не было связано с повышением риска РМЖ (имело риски на уровне популяционных).
В качестве заключения: ведущее место в лечении НМЦ принадлежит гормонотерапии. В настоящее время в распоряжении врачей существует широкий арсенал лекарственных средств прогестероноподобного действия.
При этом Утрожестан® – это не только препарат для эффективного восстановления менструального цикла, но и благоприятный прогноз здоровья женщины в долгосрочной перспективе. Отсутствие влияния натурального/биоидентичного прогестерона на систему гемостаза, липидный и углеводный обмен, баланс про- и противоспалительных медиаторов, благоприятные эффекты в отношении ЦНС, открывает широкие перспективы его использования в лечении НМЦ у пациенток с факторами риска сердечно-сосудистых заболеваний и эндокринной патологии.
Перечень литературы находится в редакции.
Детальніше

Нічні операції «Подвоюють ризик смерти»

Night Time Surgery 'Doubles Death Risk'
Medscape: Ob/Gyn & Women’s Health http://www.medscape.com
Автор: Peter Russell
Першоджерело: N Wang et al., Poster presentation 601, World Congress of Anaesthesiologists
Переклад українською: Олексій Соловйов
Дослідники кажуть, що у людей, яких оперують вночи, вдвічи більший ризик померти порівняно з тими, кого оперують у звичайний денний робочий час.
Дані, наведені на конференції, також припускають вищий, ніж звичайний, ризик померти й серед тих, кого оперують пізніше ввечері, ніж у підвечір’я.
Частота 30-денного шпитального виживання
Результати ґрунтуються на дослідженні частоти 30-денного виживання пацієнтів шпиталю в Montreal (Монреалі), Canada. Дослідники мали можливість зібрати базу даних щодо 41 716 негайних та звичайних операцій між квітнем 2010 та березнем 2015, здійснених 33 942 пацієнтам.
Операції визначалися, як виконані у денний час, між 07:30 та 15:29; ввечері – між 15:30 та 23:29; уночи – між 23:30 та 07:29.
Дослідники знайшли, що після взяття до уваги загального стану здоров’я пацієнтів та инших чинників, як вік, пацієнти, оперовані вночи, помирали у 2,17 разів частіше порівняно до тих, кого оперували у звичайний робочий час. Також, оперовані ввечері пацієнти помирали у 1,43 разів частіше, ніж оперовані у звичайний робочий час.
Втома лікарів та нестача персоналу
Дослідники кажуть, що може бути кілька причин того, що операції в нічний час є ризикованішими. Вони включають втому медичного персоналу, зменшення кількости персоналу в нічний час або затримку з лікуванням. Вони написали: «Для розуміння причин такого підвищення смертности та вживання заходів для зменшення післяопераційної смертности є важливим аналіз кожної з цих можливостей».
Ці попередні знахідки було представлено на цьогорічному Світовому Конґресі Анестезіологів у HongKong (Гонконзі).
Від тлумача Олексія Соловйова
Можна зняти капелюха з поваги до лікарів, які чесно шукають причини поганих наслідків власної роботи, ще й діляться своїми здобутками. Напевно, що виявлена закономірність збільшення ускладнень після нічних операцій є притаманною не лише нашим канадським колеґам. Тим більше, оплата праці у них не залежить від часу виконання операцій, а лікарі не мають потреби шукати причин та пояснень своєї раптової появи в лікарні пізно ввечері або стало збільшеної кількости «ургентних» цісарських розтинів ввечері п’ятниці, перед святами або перед початком відпустки деяких лікарів…
Детальніше
Перинатальні наслідки та внутрішньоматкові ускладнення внаслідок плодових втручань при хворобах розвитку серця: систематичний огляд і мета-аналіз спостережень
 Perinatal outcomes and intrauterine complications following fetal intervention for congenital heart disease: systematic review and meta-analysis of observational studies
Perinatal outcomes and intrauterine complications following fetal intervention for congenital heart disease: systematic review and meta-analysis of observational studies
Ultrasound ObstetGyn. 2016; 48: 426-433
Оприлюднено 15.09.2016 на Wiley Online Library (wileyonlinelibrary.com).
DOI: 10.1002/uog.15867
Автори: E. ARAUJO JUNIOR, G. TONNI, M. CHUNG, R. RUANO and W. P. MARTINS
Copyright © 2016 ISUOG. Published by John Wiley & Sons Ltd.
Переклад українською: Олексій Соловйов
Мета
Оцінити перинатальні наслідки та внутрішньоматкові ускладнення внаслідок плодових втручань при хворобах розвитку серця (congenital heart disease, CHD).
Способи
Здійснено систематичний огляд і мета-аналіз шляхом електронного пошуку в базах даних PubMed та Scopus (останній пошук у серпні 2015 р.). Протокол цього огляду було зареєстровано у PROSPERO (CRD 42015025825). Оцінювалися перинатальні наслідки, включно зі смертю плода, народження живими, передчасні пологи <37 тижнів вагітности та неонатальна смерть.
З внутрішньоматкових ускладнень оцінювалися брадикардія, що потребувала лікування, та гемоперикард з необхідністю відсмоктування. Розраховані співвідношення доповідалися середніми (95% СІ). Всі результати об’єднані для мета-аналізу з використанням MedCalc (Version 12.7, MedCalc Software bvba, Oostende, Belgium). Невідповідності оцінювалися з використанням I2 statistic.
Результати
Електронний пошук визначив 2279 записів, з яких 29 досліджень (11 ретроспективних когортних та 18 описань випадків) визначено такими, що відповідають вимогам аналізу. Плодова смерть після лікування CHD шляхом пластики аортального клапана повідомлялася у трьох дослідженнях, мала частоту 31% (95% СІ, 9–60%), після пластики клапана легеневої артерії – в одному дослідженні, частота 25% (95% СІ, 10–49%), після пластики перетинки – в одному дослідженні, частота 14% (95% СІ, 6–28%); після перикардіоцентезів та/або встановлення перикардіоамніотичних шунтів повідомлялося у 24 дослідженнях з частотою 29% (95% СІ, 18–41%). Брадикардія, що потребувала лікування після пластики аортального клапана, доповідалася в двух дослідженнях з частотою 52% (95% СІ, 16–87%); після пластики легеневого клапана – в одному дослідженні з частотою 44% (95% СІ, 23–67%) і в одному дослідженні щодо брадикардії після септопластики – з частотою 27% (95% СІ, 15–43%).
Висновки
Поточні докази дієвости пренатальних втручань при CHD переважно походять з описань випадків та кількох великих серій; випадковісних (randomized) досліджень не проводилося. Хоча результати мета-аналізу є заохочувальними з погляду перинатального виживання, вони мають трактуватися обачно, коли порівнюватимуться з подібними втручаннями після пологів.
Від тлумача Олексія Соловйова: ці тези, що охопили ще ДО серпня 2015 року 29 досліджень, які відповідали критеріям аналізу, тим не менш вказали НА ТОЙ ПЕРІОД загальну кількість оприлюднених у світовому спеціалізованому медичному письменництві вже 2279 (!!!) статей на цю тему.
В Україні наразі НЕ доповідалося ПРО ЖОДЕН випадок пренатальних втручань при подібних хворобах розвитку плода, ПОПРИ досить високий рівень пренатальної діагностики в країні, наявність цілої низки центрів дитячої кардіохірургії, що працюють на доброму міжнародному рівні, та відносно низьку вартість подібних допологових втручань.
Більше того, випадки таких втручань, що завершуються благополучно, суттєво зменшують витрати на лікування уражених дітей, оскільки значно зменшують гостроти порушень гемодинаміки та підвищують шанси на життя таких дітей. Беручи до уваги досить високий відсоток ускладнень через описані внутрішньоматкові втручання, слід усвідомлювати, що без таких втручань згадані хвороби розвитку серця впродовж вагітности погіршуються настільки, що після народження такі діти взагалі практично не мають шансів на виживання чи достойне життя.
На протилежній шальці умовних терезів прийняття рішень щодо запровадження в практику подібних втручань в Україні лежить виключно психологічний бар’єр наших дитячих кардіохірургів та акушерів-гінекологів й брак організаційних заходів. Погодьтеся, навряд чи можна визнати такі перешкоди для розвитку вітчизняної перинатальної кардіохірургії поважними…
Детальніше
