
Оперативные вагинальные роды (часть 2)
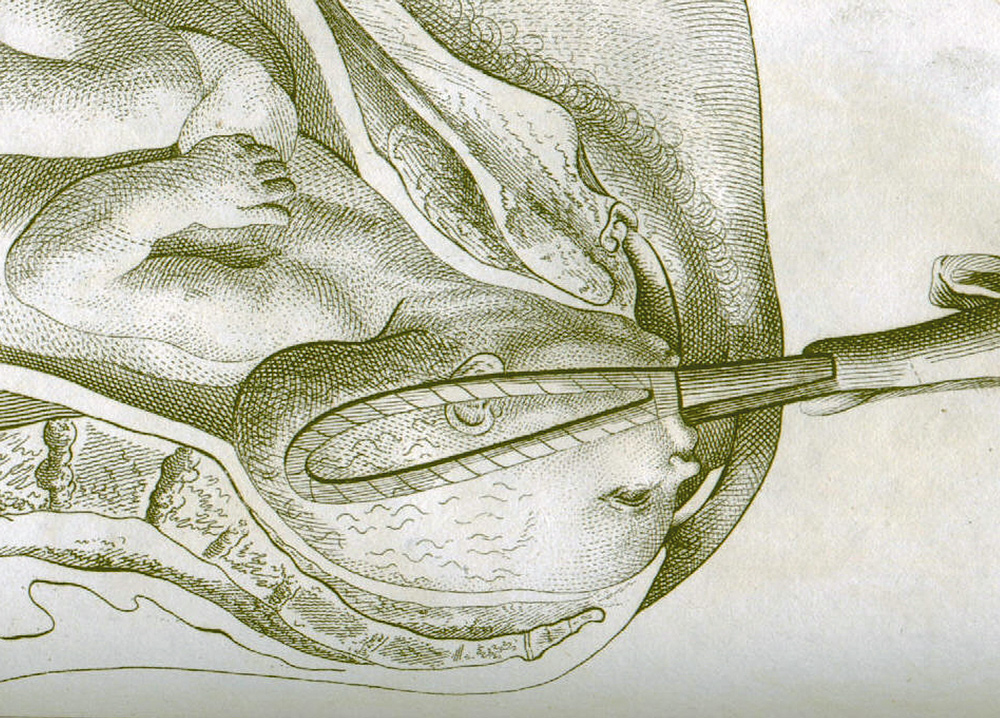
- Выполнение оперативных вагинальных родов
(начало – см. ЗТЖ №7 (46) 2013).
5.4. Когда следует прекратить попытку оперативных вагинальных родов?
Оперативные вагинальные роды не должны выполняться, если отсутствуют критерии безопасных родов (см. таблицу 3). Следует прекратить проведение оперативных вагинальных родов, если не наблюдается поступательное опускание плода при умеренной тракции во время каждого сокращения или если роды не наступают сразу же после трех схваток при корректно наложенном опытным оператором инструменте (В). После всех попыток оперативных вагинальных родов необходимо обработать и задокументировать образцы пуповинной крови.
Детальніше
Досвід виконання молекулярно-генетичних досліджень у плода

Чи є ризик знову народити і чи можна уникнути повторного народження дитини, хворої на спадкові хвороби?
Для сімей, у яких є діти, хворі на спадкові хвороби, що мають рецесивний тип успадкування, ризик повторного народження такої ж хворої дитини становить 25% для кожної наступної вагітності. Такий показник вважається високим генетичним ризиком, оскільки у п’ять разів перевищує значення загально-популяційного ризику (5%) народження у пари дитини із вродженими та спадковими захворюваннями. Значення можливості народити здорову дитину для таких сімей неможливо перебільшити. Батьки, у яких є діти із спадковими хворобами, переважно уникають повторних вагітностей, що мотивується побоюванням мати ще одну хвору дитину. Рівень сучасної науки дозволяє проводити ранню дородову діагностику та попереджувати повторне народження хворої дитини.
Детальніше
Аналіз ускладнень реґіонарної анестезії
«Немає нічого більш витонченого у хірургії, ніж реґіонарна анестезія» С. С. Юдін
У зв'язку з небувалим інтересом вітчизняних і зарубіжних анестезіологів до реґіонарної анестезії, про що свідчить зростання частоти її застосування у структурі анестезіологічного забезпечення як в акушерстві (рис. 1), так і у хірургії у цілому, гостро постала проблема периопераційної безпеки. Ключовим моментом у виборі методу анестезії є кількість і характер ускладнень. І хоча периопераційна безпечність реґіонарної анестезії вища, ніж загальної – і це встановлений факт [1], проте при її виконанні можливий ряд ускладнень. Вважається, що в їхній основі, у більшості випадків, лежить так званий людський фактор, а саме – недостатня компетентність, недотримання стандартів (протоколів), неготовність до гостро виниклої ситуації.
Детальніше
5 ЛЕТ С ВАМИ!
Дорогие друзья!
В июле нашим изданиям «З турботою про Жінку» и «З турботою про Дитину» исполнилось 5 лет! Годы творческого поиска, открытий, идей, споров и кропотливой работы привели наши журналы к лидирующим позициям на рынке изданий медицинской тематики и мы по праву можем сказать о себе: «Журналы, которые ЧИТАЮТ».
Для создателей и всей редакционной команды самым большим подарком оказались трогательные поздравления от гостей, которые приехали со всей Украины.
Мы гордимся тем, что ведущие специалисты отрасли так высоко оценивают работу коллектива «З турботою Про».

Людмила Чуприна, шеф-редактор журнала «З турботою про Жінку»
«З турботою про Жінку»
– Успех наших изданий стал возможен благодаря совместным усилиям коллектива редакции, наших любимых авторов и читателей.
Для меня работа над журналом стала настоящим приключением. Я счастлива, что судьба подарила мне шанс заняться творчеством и реализовать себя в новом качестве.

Владимир Олегович Голяновский, редактор журнала «З турботою про Жінку», акушер-гинеколог, Киевский перинатальный центр
– Несомненно, мы получаем много положительных отзывов от акушеров-гинекологов. Более того, уверен, что большинство наших публикаций заставили многих врачей внедрить и пересмотреть ту или иную практику в своем учреждении. Надеюсь, последующие 5 лет журнала будут еще более продуктивными и полезными для современного врача.

Артем Владимирович Чернов, редактор журнала «З турботою про Жінку», акушер-гинеколог, кафедра акушерства и гинекологии №1 НМАПО им. П. Л. Шупика
– За эти годы журнал занял достойное место в ряду отечественных печатных изданий. Самые разнообразные информационные продукты – от публикаций актуальных новостей, репортажей, до серьезной и взвешенной аналитики – делают наш журнал интересным широкому кругу читателей.

Ираида Борисовна Вовк, профессор, зав. отделением планирования семьи ГУ ИПАГ
– Когда я впервые узнала о планах по созданию неформального журнала для акушеров-гинекологов, я подумала, что это большая авантюра. Но, как оказалось, такую фантастическую идею можно реализовать. Могу с уверенностью сказать, что создатели журнала «З турботою про Жінку» проделали огромную работу и создали самое популярное издание для практических врачей.

Сергей Александрович Крамарев, профессор, зав. кафедрой детских инфекционных болезней
НМУ им. Богомольца
– Я желаю журналу «З турботою про Дитину» не становиться ВАКовским журналом, ведь нам интересно вас читать именно потому, что вы такие как есть!

Сергей Николаевич Бакшеев, акушер-гинеколог женской консультации Киевского роддома №3
– Журнал «З турботою про Жінку» вы найдете в тумбочке врача женской консультации, врача гинекологического отделения и обязательно в родзале. Вы – научный журнал с удивительно домашним форматом, ведь только по вашему журналу создавались и создаются локальные протоколы в акушерских и гинекологических стационарах нашей страны. Поэтому вы имеете весомое значение в формировании акушерской тактики и стратегии!

Светлана Родионовна Галич, профессор, кафедра акушерства и гинекологии №1 Одесского национального медуниверситета
– С журналом меня связывают длительные теплые отношения.
В каком-то смысле, он даже изменил мою судьбу.
Хочу сказать комплимент в ваш адрес – вы самый любимый и читаемый журнал в профессиональной среде акушеров-гинеколов. Ведь на столе у каждого врача я всегда вижу «З турботою про Жінку».

Наша миссия – качественные изменения в отрасли акушерства и гинекологии.
Оставайтесь с нами и вместе мы достигнем еще больших успехов!
Детальніше

Юридична консультація
 «З турботою про Жінку» поновлює рубрику «Юридична консультація».
«З турботою про Жінку» поновлює рубрику «Юридична консультація».
На запитання наших читачів відповідає Олена Іванівна Бабич – медичний адвокат, партнер юридичної компанії «Бабич, Сисоєнко і Партнери».
Чи має право лікар видати жінці довідку про декретну відпустку з 31 тижня, якщо жінка отримала вид на проживання на 32 тижні вагітності, але встала на облік вчасно (7–8 тижнів) і знаходилася під наглядом лікаря?
Тимчасова непрацездатність працівників засвідчується листком непрацездатності. Видача інших документів про тимчасову непрацездатність, окрім випадків, передбачених законодавством, забороняється.
Відповідно до п. 1.3. Інструкції про порядок видачі документів, що засвідчують тимчасову непрацездатність громадян, затвердженої наказом МОЗ України за №455 від 13.11.2001 р., листок непрацездатності видається:
- громадянам України, іноземцям, особам без громадянства, які проживають в Україні і працюють на умовах трудового договору (контракту) на підприємствах, в установах і організаціях, незалежно від форм власності та господарювання, або у фізичних осіб, у тому числі в іноземних дипломатичних представництвах та консульських установах;
- особам, обраним на виборні посади до органів державної влади, місцевого самоврядування та інших органів, у тому числі громадських організацій.
- членам колективних підприємств, сільськогосподарських та інших виробничих кооперативів.
- особам, які забезпечують себе роботою самостійно (займаються підприємницькою, адвокатською, нотаріальною, творчою та іншою діяльністю, пов'язаною з одержанням доходу безпосередньо від цієї діяльності, у тому числі члени творчих спілок, творчі працівники, які не є членами творчих спілок).
- громадянам України, які постійно проживають на території України та працюють на умовах трудового договору (контракту) за межами України і не застраховані у системі соціального страхування країни, у якій вони перебувають.
Відповідно до п. 1.13. Інструкції «іноземцям, які тимчасово перебувають на території України і не працюють на підприємствах, в установах і організаціях України, видається витяг з медичної карти амбулаторного чи стаціонарного хворого, де вказується термін тимчасової непрацездатності, якщо інше не передбачено міжнародними угодами».
Згідно п. 6.1. Інструкції «листок непрацездатності у зв'язку з вагітністю і пологами видається за місцем спостереження за вагітною з 30 тижнів вагітності один раз на 126 календарних днів (70 календарних днів до передбачуваного дня пологів і 56 – після).
У даному випадку варто пам’ятати, що жінкам, які не підлягають загальнообов'язковому державному соціальному страхуванню, видається довідка форми №147/о «Довідка для призначення і виплати державної допомоги у зв’язку з вагітністю та пологами жінкам, які не застраховані у системі загальнообов'язкового державного соціального страхування», затвердженої наказом МОЗ України від 18.03.2002 року за №93, зареєстрованим у Міністерстві юстиції України 09.04.2002 року за №346/6634.
Така довідка видається вагітним жінкам і породіллям (у тому числі неповнолітнім) з числа:
- Службовців Збройних Сил, Прикордонних військ, СБУ, військ цивільної оборони, інших військових формувань та з числа осіб начальницького і рядового складу органів внутрішніх справ.
- Звільнених з роботи у зв'язку з ліквідацією підприємства, установи та організації незалежно від форми власності за умови, що вагітна жінка була звільнена з роботи не раніше ніж за шість місяців до набуття права на одержання допомоги.
- Зареєстрованих у державній службі зайнятості як безробітні.
- Аспіранток, докторанток, клінічних ординаторів, студенток вищих навчальних закладів I–IV рівнів акредитації.
- Непрацюючих жінок.
Така довідка також видається громадянкам України, іноземкам та особам без громадянства, які постійно проживають в Україні, а також особам, що набули статусу біженця і мають право на державну допомогу на умовах, передбачених Законом України «Про державну допомогу сім'ям з дітьми», іншими законами або міжнародними договорами України, згода на обов'язковість яких надана Верховною Радою України.
Детальніше

Сохранение беременности: безоблачный рассвет новой жизни
Настоящее: не нужно создавать проблемы завтра, используя препараты с недоказанной долгосрочной безопасностью сегодня
Можно понять женщину, имеющую в анамнезе несколько случаев НБ, в своем желании стать матерью. «Я готова на все», – говорит она лечащему врачу. Однако не слишком ли высока цена подобной беспечности и неосторожности в использовании препаратов для сохранения беременности? Можно ли избежать безальтернативных решений? Какими возможностями компромисса располагает современная медицина? О том, каких принципов следует придерживаться при назначении гестагенов в настоящее время, рассказывает доцент кафедры клинической фармакологии, фармакотерапии и скорой медицинской помощи Московского государственного медико-стоматологического университета (РФ), к. мед. н. Е. И. Вовк.
– Когда гестагены были синтезированы, казалось, что наконец-то медицина получила настоящую панацею от лютеиновой недостаточности. Тем не менее, по мере развития и усовершенствования технологий пришло осознание того, что препараты этого класса – не только не панацея, но и далеко не самый оптимальный метод лечения указанной патологии.
Таким образом, синтетические гестагены – это некий компромисс для женщин, когда существовала только масляная форма прогестерона и не было других альтернатив его применения. За прошедшие десятилетия технологии по производству препаратов прогестерона пережили настоящую революцию, разработка микронизации прогестерона предоставила человечеству возможность выбора (рис. 1).
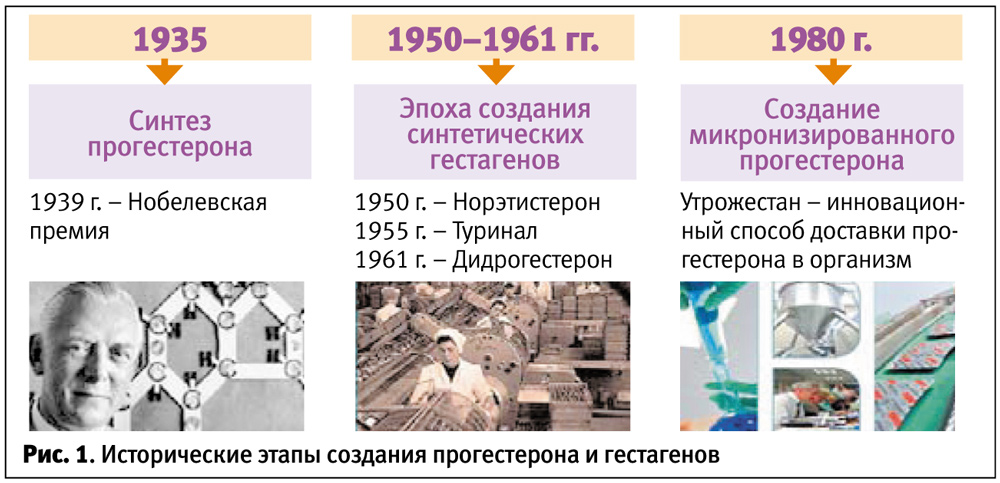
Благодаря инновационной форме микронизированного прогестерона у врачей и пациенток появилась возможность использовать натуральный прогестерон в виде капсул, которые могут применяться как перорально, так и интравагинально, а широкий спектр синтетических гестагенов оставить для применения в гинекологической практике.
В настоящее время накоплены доказательства эффективности и прогестерона, и синтетических гестагенов. Вопрос безопасности в отношении прогестерона менее актуален, поскольку препарат эквивалентен эндогенному гормону, однако касательно гестагенов он стоит достаточно остро. Почему? «Натуральность» (в переводе с английского «nature» – естественный) означает идентичность гормона, полученного путем синтеза из ямса или сои, гормону, синтезируемому в организме женщины. Все гестагены синтезируются из этого источника, но биоидентичен только прогестерон. С фармакологической точки зрения, синтетические гестагены – это вещества с иным строением молекулы, с высоким сродством к рецепторам, что значимо изменяет систему сигнальной информации по отношению к стероидам в каждой клетке организма – не только в матке, но и в печени, центральной нервной системе. В специальной литературе встречаются данные, свидетельствующие, что применение синтетических гестагенов увеличивает андрогенную стимуляцию плода, представляющую особенно актуальную проблему для плода женского пола. Второй момент гораздо ближе к понятным для практического врача терминам: применяя синтетические гестагены, не имея всей суммы метаболитов эндогенного прогестерона, мы не получаем нейропротекторное и анксиолитическое действие, так как прогестерон является предшественником ряда нейростероидов в головном мозге, так необходимых для физиологического сохранения беременности. Угроза прерывания беременности сама по себе является мощным стрессовым фактором, который выступает ведущей причиной НБ. Роль прогестерона во время беременности – создание высокого порога устойчивости к стрессовым факторам и нейтрализация обусловленного стрессом повышенного тонуса матки, что обусловлено нейропротекторным и токолитическим действием. 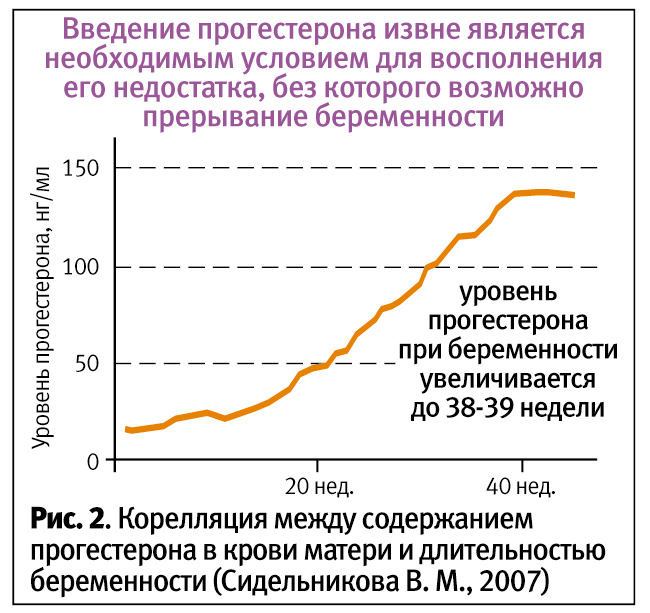
Микронизированный прогестерон как аналог природного обладает выраженным токолитическим действием. В отличие от синтетических гестагенов накоплен огромный зарубежный опыт и доказательная база его применения в профилактике преждевременных родов, он входит в международные протоколы. Замещение прогестерона гестагенами, не имеющими важных природных метаболитов, также не способно обеспечить необходимое для сохранения беременности нейропротекторное и анксиолитическое действие, и, безусловно, они повышают риск прерывания беременности на поздних сроках, поскольку женщина, нервная система которой не находится в состоянии охранительного торможения, не может обеспечить плоду полный физиологический покой.
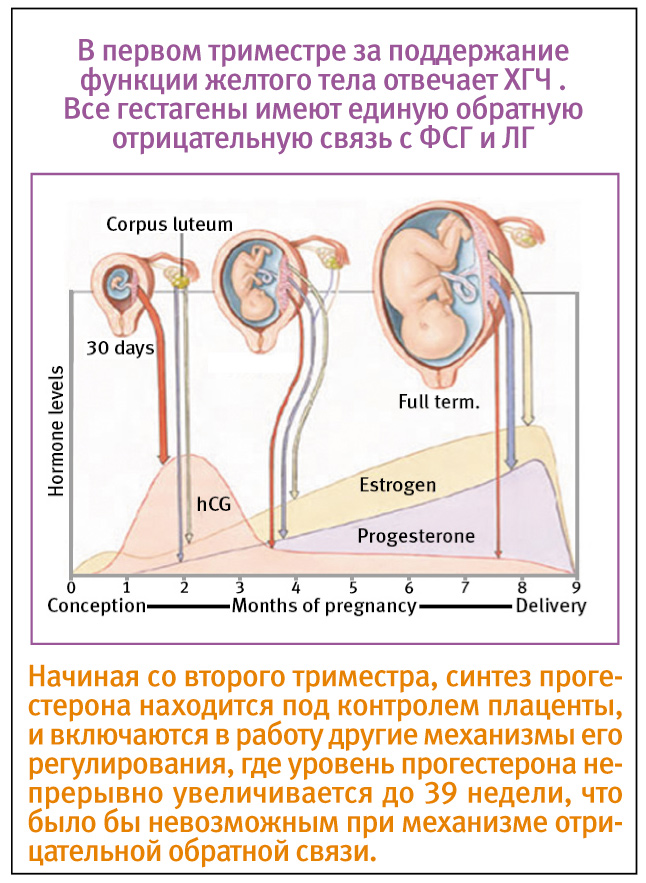
Отдельно остановимся на мифе о подавлении выработки собственного прогестерона при введении биоидентичного прогестерона. На рис. 2 в динамике представлено изменение уровня прогестерона во время беременности, синтез которого ежемесячно повышается вплоть до 38–40-й недели, после падения которого начинает активизироваться родовая деятельность. Так как эффекты биоидентичного и эндогенного прогестерона идентичны, введение экзогенного гормона в организм женщины не подавляет синтез собственного.
Если бы существовала обратная отрицательная связь, увеличение продукции прогестерона на фоне многократного повышения его уровня во время беременности было бы просто невозможно.
Восполнение недостатка прогестерона необходимо:
- у женщин с угрозой прерывания беременности до купирования клинической симптоматики угрожающего аборта на ранних сроках;
- с целью профилактики преждевременных родов на поздних сроках гестации, где на сегодняшний день в отношении применения прогестерона накоплена большая доказательная база.
Следует отметить, что подавление овуляции свойственно всем гестагенам, разница состоит лишь в их дозе, так как гестагены представлены широким рядом отличающихся молекул и различным спектром эффектов (табл. 1). При этом в состав оральных контрацептивов входят синтетические гестагены.
Поэтому для поддержки лютеиновой фазы прегравидарную подготовку, как правило, начинают после овуляции. Более того, при введении в поисковую систему словосочетания dydrogesterone contraceptive открывается ссылка на исследование (в международном он-лайн ресурсе статей Pubmed), в выводах которого указано, что данный гестаген может использоваться в качестве орального контрацептива*. Также, согласно информации из инструкции для медицинского применения дидрогестерона в Австралии (2006), молекула его в соответствии с классификацией применения лекарственных средств во время беременности отнесена к категории «D». Следует отметить, что для дидрогестерона не существует категории согласно классификации FDA, так как данная молекула не зарегистрирована на территории США. При этом в соответствии с классификацией FDA молекула прогестерона отнесена к категории «В».
Таким образом, очевидно, что безопасность применения гестагенов для сохранения беременности не может соответствовать требованиям современной медицины, и мне непонятно, почему некоторые врачи до сих пор стоят перед выбором: какой препарат назначить – гестаген или прогестерон, который оказывает эффективное и безопасное сохраняющее действие на беременность и ограждает организм будущей матери от осложнений беременности? Зачем нужно сомневаться в выборе, если мы можем обеспечить адекватную и физиологичную поддержку беременности, применяя микронизированный прогестерон? Зачем, имея в арсенале безопасный и действенный препарат, обеспечивающий физиологическое течение беременности, «обкрадывать» организм и матери, и плода по всей совокупности положительных эффектов прогестерона?
Общая идеология современного здравоохранения по сравнению с таковой в 80-е годы прошлого века радикально изменилась. Сегодня специалисты в меньшей степени ориентируются на эффективность (эффективных молекул много) – на первый план выходит вопрос безопасности эффективных препаратов. Именно безопасность лекарственного средства должна стать приоритетом, предопределяющим наш выбор в каждом конкретном случае, требующим обеспечения гормональной поддержки лютеиновой недостаточности. С этой точки зрения тактику использования синтетических гестагенов для поддержания беременности нам нужно оставить в ХХ веке. В XXI веке врачи имеют возможность применять безопасные лекарственные средства.
Классик медицины Парацельс писал: «Природа терпелива, она прощает многое, что человек по неразумению своему делает во вред своему здоровью, но терпение природы небезгранично». Я хочу призвать специалистов не создавать проблем для будущих поколений. Помните: применяя лекарства с недоказанной долгосрочной безопасностью сегодня, вы оставляете будущим мамам и их детям меньше шансов на здоровое завтра. 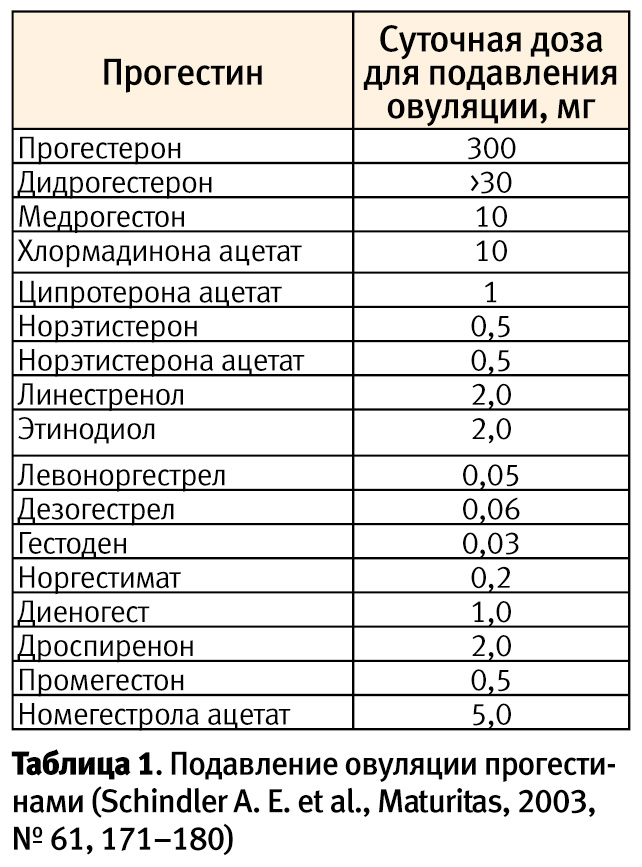
Будущее – результат наших усилий
При выборе терапии для сохранения беременности желательно применение лекарственных средств, максимально приближенных к молекулам, синтезирующимся в организме беременной, таких как натуральный микронизированный прогестерон Утрожестан (Веsins Неаlthсаrе). Быстрота наступления эффекта, воздействие непосредственно на матку, возможность также и перорального пути введения, безопасный профиль для матери и плода, все эффекты прогестерона, необходимые для физиологического сохранения беременности, служат основанием для выбора данной терапии у женщин как на этапе прегравидарной подготовки, так и на ранних и поздних сроках сохранения беременности. Утрожестан – единственный прогестерон в Украине, разрешенный для применения в ІІІ триместре беременности.
По материалам газеты «Здоровье Украины».
* Use of dydrogesterone as a progestogen for oral contraception. Тhe present pilot study explored whether dydrogesterone could also be used as a progestogen for oral contraception: http://www.ncbi.nlm.nih.gov/pubmed/14667985.
Детальніше
