Процедури IVF/ICSI тепер вважають «золотим стандартом» лікування неплідності у тих випадках, коли консервативне лікування застосувати неможливо, або ж воно не дало результатів. Однак ефективність цих процедур не є стовідсотковою. Згідно з даними HFEA (2012), лише 25% циклів із застосуванням свіжої яйцеклітини жінки закінчуються народженням дитини.
Які шанси стати батьками у тих пар, яким кількаразове застосування IVF/ICSI не дало довгоочікуваного потомства? Чи є у них шанси на зачаття дитини природним шляхом? Що можна їм запропонувати? У цьому короткому огляді – підсумок недавніх публікацій, які певною мірою дають відповідь на таке запитання

Рішення про продовження лікування неплідності після невдалих попередніх спроб є нелегким для пацієнтів. У формуванні такого рішення відіграють роль різні чинники: очікувана ефективність лікування, ризики для матері і дитини, зрештою, вартість і доступність.
Для більшості пацієнтів, у яких виявилися невдалими попередні процедури IVF/ICSI, звичайно пропонують повторити ці процедури ще раз. Дійсно, більша їх кількість дає вищі шанси на вагітність. Наприклад, у недавньому австралійському дослідженні Chambers (2017) автори вивчали шанси на вагітність у когорті із понад 56 тисяч жінок, яким виконали до 9 циклів IVF/ICSI. Особливістю цього дослідження був його популяційний характер, тобто визначення частки вагітностей в перерахунку на пацієнтку, а не на цикл. Згідно даних цього дослідження, шанси на пологи живою дитиною зростали від 33% в першому циклі до 54% (нескоригована частка) і 77% (скоригована частка) після 9 циклів IVF/ICSI. Ці шанси зменшувалися зі збільшенням віку пацієнток (скоригована частка успішних вагітностей для 9 циклів 92% для молодших 30 років і 37% для 40-річних).
Однак ці дані не дають змоги оцінити шанси на вагітність у когорті пацієнток, де один або більше циклів виявилися неефективними, оскільки охоплюють всі випадки вагітностей, починаючи від першої спроби. Натомість у подібному популяційному дослідженні Luke et al (2012) подають цифри, які вказують на шанси на вагітність у жінок із невдалими попередніми спробами IVF/ICSI. Зокрема, для 38–40-річних із 2 невдалими спробами IVF частка живих народжень після наступного циклу становила 17,5%. Шанси на успішність інтервенції знижувалися з віком і становили 9,5% і 3,6% відповідно у жінок віком 41–42 роки та і 43-річних і старших. Оптимістичніше виглядають дані Simon (1993), згідно цього дослідження частка успішних вагітностей при наступній спробі IVF/ICSI становила 31%.
І все ж таки на пропозицію повторної процедури погоджуються не всі подружні пари, і причина не завжди криється в фінансах. У дослідженні Lande (2015), виконаному в Ізраїлі, найчастішими причинами відмови від IVF/ICSI у тих випадках, коли подружжя мало можливість безкоштовно виконати необмежену кількість циклів, було психологічне несприйняття, зумовлений процедурою стрес і втрата надії на успіх, рідше як причини відмови вказували на рекомендації медиків, бюрократичні труднощі або загальний стан здоров’я. Ті подружні пари, які не зважуються на дальші процедури IVF/ICSI, або відмовляються від дальший спроб лікування, або ж шукають інших, безпечніших і менш обтяжливих способів вирішення проблеми неплідності. Які шанси на батьківство залишаються у них у першому і другому випадку?
Відсутність лікування
Чи можливе природне зачаття дитини після невдалих процедур IVF/ICSI, якщо подружня пара не застосовує ніяких інтервенцій? Відповідь на це питання позитивна. Згідно з різними джерелами, частота вагітності у таких подружніх пар коливається від 11% (Olivennes 1997) до 29% (Marcus et al, 2016).
Одне з найраніших досліджень цього питання виконане в Ірландії, у Rotunda Hospital у Дубліні (Hennelly 2000). Воно охоплювало понад 500 пар. Автори вивчали частоту настання спонтанної вагітності у жінок, які народили у результаті процедури IVF/ICSI. Дослідження виконували шляхом надсилання питальників пацієнтам клініки, які народили дитину у 1990–1998 роках. Ці подружні пари не мали жодного лікування після народження дитини. Спонтанна вагітність після пологів настала у 20,7% із них. Усі вагітності настали протягом перших 2 років після пологів. Найвищі шанси на спонтанну вагітність після вдалої процедури IVF/ICSI мали пацієнтки з неплідністю через нез’ясовану причину, ендометріозом та розладами овуляції, нижчі шанси були у пар з чоловічим фактором та трубним фактором у жінок. Важливими були менша тривалість неплідності перед попереднім IVF/ICSI та молодший вік пацієнтки (до 34 років). Дані ірландських авторів порівняльні з результатами виконаного в цей же час подібного японського дослідження (Shimizu 1999), де частка спонтанних вагітностей становила 18% протягом 60 місяців після народження дитини, зачаття якої відбулося шляхом IVF/ICSI.
Цікавими і несподівано оптимістичними є результати недавнього дослідження Marcus et al. (2016). Автори провели інтернет-опитування усіх зареєстрованих користувачів незалежного сайту ivf.infertility.com, які раніше застосовували IVF/ICSI. У дослідження не включали пари, які застосовували донорські гамети, а також тих, які уникали вагітності. У когорті респондентів, які відгукнулися на цю пропозицію, вагітність настала природним шляхом у 118 із 403 (29%) протягом 6 років після названих процедур (і успішних, і невдалих), при цьому народили 99 (24%) учасниць опитування. У 87% випадках ці вагітності настали протягом перших двох років після останньої процедури, у 10% через 3–4 роки, 2% через 5–6 років і тільки 1% – більше ніж через 6 років.
Із 307 подружніх пар, в яких IVF/ICSI закінчилися народженням дитини, народили 84 (22%). Із 96 пар, у яких IVF/ICSI закінчилися безуспішно, завагітніли 34 (35%) і успішно народили 30 (31%) жінок. Частина із цих пар отримувала лікування, проте докладних даних про частку таких пар і особливості лікування автори не вказали. Позитивними факторами, які впливали на настання вагітності, були неплідність через нез’ясовану причину, неплідність через розлади овуляції, тривалість неплідності менше 4 років перед виконанням IVF/ICSI, та не більше ніж 4 такі процедури в анамнезі.
Цікаво, що спонтанні вагітності настали також у 9 із 52 жінок з діагностованою раніше непрохідністю обох маткових труб, яка стала причиною для застосування IVF/ICSI, із них успішно народили 4 жінки. Із 81 пари, які мали ICSI через чоловічий фактор, пізніше зачали спонтанно 15 (18,5%) пар (із них 6 пар після невдалої процедури ICSI), у 13 (16%) відбулися успішні пологи.
Автори підкреслюють, що порівнювати ці результати з даними інших досліджень треба з обережністю через особливості когорти, відмінностей у застосованих типах лікування і тривалості спостереження. Крім того, надто оптимістичні результати могли бути зумовлені тим, що на анкети охочіше відгукнулися ті щасливі подружні пари, яким вдалося народити дитину, а також похибками, зумовленими відсутністю документальної перевірки даних.
Підхід «лікування + вичікування»
За останні чотири десятиліття у репродуктивній медицині чітко відокремилися два напрямки із кардинально різним підходом до вирішення проблеми неплідності. Водночас із допоміжними репродуктивними технологіями, де діагноз не вважають пріоритетним, а намагаються вирішити проблему за принциом «обхідних шляхів» (bypass), розвивається напрямок, який заснований на поліпшенні загального і репродуктивного здоров’я подружньої пари та спрямований на повернення можливості для природного зачаття дитини. Цей напрямок в англомовній літературі має назву Restorative Reproductive Medicint (RRM), чи відновної репродуктивної медицини.
RRM спирається на принцип, що неплідність – не діагноз, а лише прояв низки хронічних розладів (інколи досить небезпечних). Лікування цих розладів супроводжується відновленням нормальної репродуктивної функції (Boyle P, Stanford J 2011). При цьому застосовують як консервативне (зокрема, медикаментозне), так і хірургічне лікування.
Важливим компонентом RRM є пристосування обстежень і лікування до індивідуального перебігу менструального циклу жінки. Перебіг свого циклу (fertility tracking) записує сама жінка, відмічаючи щодня свої спостереження за якоюсь із систем: симптом-термальним (в різних модифікаціях) чи симптогормональним методом (Marquette, FEMM, Neo Fertility) або ж за системами, які засновані на спостерееннях лише за виділеннями зі статевих шляхів (методом Біллінгса чи крейгтонським). Водночас ці записи служать інструментом для оцінки ефективності лікування, від якої суттєво залежать шанси на вагітність.
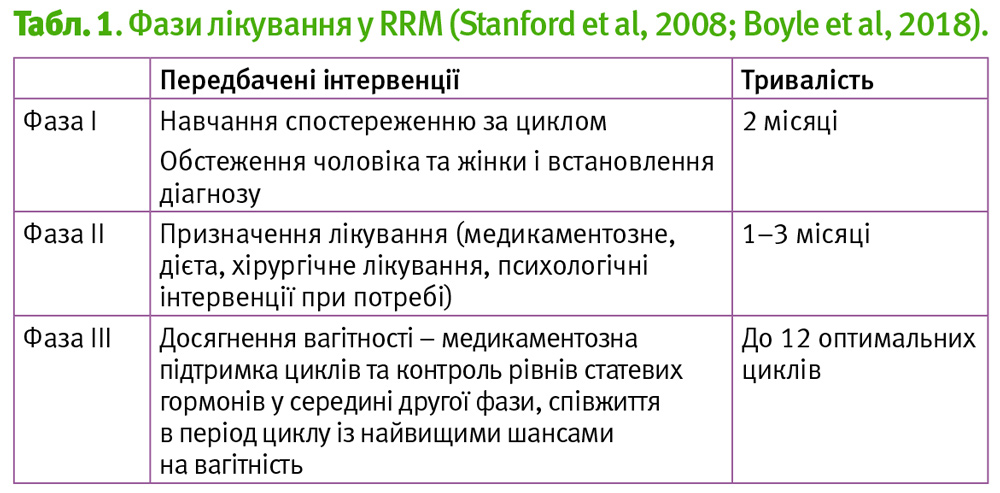
Лікування у RRM триває до 24 місяців і поділяється на три фази (табл. 1).
У раніших публікаціях щодо ефективності RRM в лікуванні пар із неплідністю та звичними викиднями визначали ефективність в загальній когорті. Згідно цих публікацій, така ефективність становила 53–66% успішних вагітностей протягом 24 місяців лікування (Stanford 2008, Tham 2012). Це були результати у загальній когорті, у яку входили, зокрема, подружні пари з невдалими попередніми процедурами ДРТ. Нещодавно з’явилася також праця, де визначають ефективність такого підходу власне у когорті пар, які раніше безуспішно застосовували допоміжні репродуктивні технології (Boyle et al., 2018).
У дослідження увійшли 403 подружні пари із однією або більше безуспішних процедур IVF/ICSI. Ці пари отримували лікування згідно принципів RRM у 2004–2010 роках у клініці, розташованій спочатку в Голуей, а потім у Дубліні, Ірландія. Середній вік жінок становив 37 років, середня тривалість спроб народити дитину – 5,8 року. В минулому вони перенесли від 1 до 9 циклів IVF/ICSI, в середньому 2,1 циклу.
Результати
Ефективність лікування підраховували за 24 місяці програми. Із пацієнтів, які повністю пройшли лікування, народили живу дитину 32%. Цей показник не мав значущої залежності від віку, тривалості спроб народити дитину та кількості перенесених циклів IVF/ICSI. Зокрема, у групі жінок віком понад 40 років скоригована частка успішних пологів становила 27%. Подібно до цього, скоригована частка успішних пологів у пар, які старалися народити більш ніж 9 років, становила 20%, а в пар, які перенесли 3 і більше безуспішних циклів IVF/ICSI, 33%.
Автори порівнюють свої результати з даними кількох джерел. Згідно Human Fertilisation and Embryology Authority (HFEA) за 2011 рік – незалежної організації, яка збирає дані про усі цикли ДРТ у Великій Британії – 2/3 жінок, яким виконують IVF/ICSI, мають вік до 37 років, а найліпші шанси на вдалий цикл є саме в цій віковій групі при першій та другій спробах. Ці шанси на вагітність становлять близько 40% на цикл, а на пологи живою дитиною – близько 30%. У старшій віковій групі — 40–42 років та 43 і більше років — шанси на вагітність знижуються до 23 і 12%, а на пологи живою дитиною — 13 і 4% відповідно. Ці дані подаються у перерахунку на цикл, без урахування його порядкового номеру в кожної конкретної пацієнтки. На відміну від цих результатів, у дослідженні Boyle et al. понад 20% жінок мали вік понад 40 років і в середньому 2 перенесені IVF, що характеризую цю групу як складнішу порівняно з оптимальною.
Luke et al (2012) у великому дослідженні за участю понад 200 000 пацієнток порівнювали результати послідовних циклів IVF, що дало змогу порівняти результати повторних процедур у старшій віковій групі. У цьому дослідженні частка пологів живою дитиною у 38–40-річних жінок із 2 попередніми невдалими IVF при третьому циклі становила 17,5%, а далі вона зменшувалася у групі 41–42 роки до 9,5% та у групі 43 роки і більше до 3,6%. Натомість в дослідженні Boyle et al. шанси на успішні пологи у жінок після невдалих циклів ДРТ становили загалом 32%, а в жінок понад 40 років 27%, що засвідчує про ліпші шанси у цій віковій групі при застосуванні RRM.
Ще одним моментом для порівняння, на який спираються автори, є стан здоров’я дитини.
Відомо, що IVF/ICSI супроводжуються вищою часткою багатоплодових вагітностей, яка в більшості аналізів становить близько 20%. Ще однією проблемою є передчасні пологи та мала маса тіла при народженні, навіть при одно плодових вагітностях (Pinborg 2013, Woo 2017). Натомість Boyle et al. засвідчили у своєї пацієнток таку частку багатоплодових вагітностей і низької маси тіла дитини, як і в загальній популяції в Ірландії (5,5% порівняно з 6; та 8,2% порівняно з 6% відповідно). Ці дані тим більше заслуговують на увагу, що понад 20% пацієнток у цьому дослідженні мали вік понад 40 років і складний аналіз неплідності (обидва ці чинники традиційно вважають факторами ризику передчасних пологів та малої маси тіла дітей).
Висновок авторів полягає в тому, що для пацієнтів, у яких один чи більше циклів IVF/ICSI виявилися невдалими, лікування згідно засад відновної репродуктивної медицини дає шанси на біологічне батьківство, які принаймні не нижчі, ніж при наступному циклі IVF/ICSI. Вагомими перевагами такого підходу є низький ризик передчасних пологів та малої маси тіла дитини для усіх вікових груп жінок.
На закінчення
Оптимістичний висновок із згаданих публікацій полягає в тому, що природна вагітність після раніших процедур IVF/ICSI (і вдалих, і невдалих) є не таким вже й рідкісним явищем. Загалом, спонтанної вагітності в такій ситуації можна сподіватися в однієї із п’яти таких пар. Не є винятком ситуації, які вважають найвагомішими показаннями для IVF/ICSI, як тяжкий чоловічий фактор та непрохідність маткових труб.
Шанси на батьківство зростають, якщо подружня пара продовжує лікування, і це стосується не тільки повторного виконання ДРТ. Ретельна діагностика і лікування (саме в цьому полягає принцип відновної репродуктивної медицини) дають змогу відновити природну плідність подружжя.
Ефективність такого підходу принаймні порівняльна із виконанням наступної процедури IVF та суттєво перевищує шанси на вдалу вагітність порівняно із самим лише вичікуванням.
Недоліками такого підходу є довша тривалість лікування, проте суттєвими перевагами – менша частка передчасних пологів та народження дітей з малою масою тіла. Пацієнти заслуговують, щоб їх інформували про ці дані та допомагали не втрачати надію.
Література
Chambers, G. M., Paul, R. C., Harris, K., Fitzgerald, O., Boothroyd, C. V., Rombauts, L., … Jorm, L. (2017). Assisted reproductive technology in Australia and New Zealand: cumulative live birth rates as measures of success. The Medical Journal of Australia, 207(3), 114–118. doi:10.5694/mja16.01435
Luke B, Brown MB, Wantman E, Lederman A, Gibbons W, Schattman GL,
et al. Cumulative birth rates with linked assisted reproductive technology
cycles. N Eng J Med. (2012) 366:2483–91. doi: 10.1056/NEJMoa1110238
HFEA (Human Fertilisation and Embryology Authority). (2012). Latest UK fertility treatment data and figures: 2011-2012. Retrieved from: http://www.hfea.gov.uk/docs/ FertilityTreatment2012TrendsFigures.PDF
Marcus, A. P., Marcus, D. M., Ayis, S., Johnson, A., & Marcus, S. F. (2016). Spontaneous pregnancies following discontinuation of IVF/ICSI treatment: an internet-based survey. Human Fertility, 19(2), 134–141.doi:10.1080/14647273.2016.1196296
Yechezkel Lande, Daniel S. Seidman, Ettie Maman, Micha Baum & Ariel Hourvitz (2015) Why do couples discontinue unlimited free IVF treatments?, Gynecological Endocrinology, 31:3, 233-236,DOI: 10.3109/09513590.2014.982082
A.P. Ferraretti, K. Nygren, A. Nyboe Andersen, J. de Mouzon, M. Kupka, C. Calhaz-Jorge, C. Wyns, L. Gianaroli, V. Goossens, Trends over 15 years in ART in Europe: an analysis of 6 million cycles, Human Reproduction Open, Volume 2017, Issue 2, 2017, hox012, https://doi.org/10.1093/hropen/hox012
https://academic.oup.com/hropen/article/2017/2/hox012/4096838
Nelson CJ, Shindel AW, Naughton CK, Ohebshalom M, Mulhall JP. Prevalence and predictors of sexual problems, relationship stress, and depression in female partners of infertile couples. J Sex Med. 2008;5:1907–14.
Hennelly B, Harrison RF, Kelly J, Jacob S, Barrett T. Spontaneous conception after a successful attempt at in vitro fertilization/intracytoplasmic sperm injection. Fertil Steril. 2000;73:774–8.
Troude P, Bailly E, Guibert J, Bouyer J, de la Rochebrochard E DAIFI Group. Spontaneous pregnancies among couples previously treated by in vitrofertilization. Fertil Steril. 2012;98:63–8.
Simon A, Ronit C, Lewin A, Mordel N, Zajicek G, Laufer N. Conception rate after in vitro fertilization in patients who conceived in a previous cycle. Fertil Steril 1993;59:343–7.
Olivennes F, Kerbrat V, Rufat P, Blanchet V, Fanchin R, Frydman R. Follow-up of a cohort of 422 children aged 6 to 13 years conceived by in vitro fertilization. Fertil Steril 1997;67:284–9.
Shimizu Y, Kodama H, Fukuda J, Murata M, Kumagai J, Tanaka T. Spontaneous conception after the birth of infants conceived through in vitro fertilization treatment. Fertil Steril 1999;71:35–9.
Boyle P, Stanford J. Naprotechnology (Natural Procreative Technology) - A multifactorial approach to the chronic problem of infertility. Sveikatos Mokslai/Health Sci. (2011) 21:3.
Stanford JB, Parnell TA, Boyle PC.Outcomes from treatment of infertility with
natural procreative technology in an Irish general practice. J Am Board Fam
Med. (2008) 21:375–84. doi: 10.3122/jabfm.2008.05.070239
Luke B, Brown MB, Wantman E, Lederman A, Gibbons W, Schattman GL, et al. Cumulative birth rates with linked assisted reproductive technology cycles. N Eng J Med. (2012) 366:2483–91. doi: 10.1056/NEJMoa1110238
Pinborg A, Wennerholm UB, Romundstad LB, Loft A, Aittomaki K, Sцderstrцm-Anttila V, et al. Why do singletons conceived after assisted reproduction technology have adverse perinatal outcome? Systematic review and meta-analysis. Hum Reprod Update (2013) 19:87–104.
doi: 10.1093/humupd/dms044
Woo I, Hindoyan R, Landay M, Ho J, Ingles SA, Mcginnis LK, et al. Perinatal outcomes after natural conception versus in vitro fertilization (IVF) in gestational surrogates: a model to evaluate IVF treatment versus maternal effects. Fertil Steril. (2017) 108:993–8. doi: 10.1016/j.fertnstert.2017.
09.014


коментарів