Вагітність та пологи мають величезний вплив на цервікальний епітелій та субепітеліальні тканини. Зміни під час вагітності готують шийку матки до складної фізіологічної задачі під час пологів (діаметр збільшується майже у 10 разів!) У людському тілі існує лише кілька органів, які здатні на такі драматичні перебудови у такий короткий строк. Епітелій шийки матки несе на собі усю тяжкість наростаючих гормональних та метаболічних змін, які відбуваються у цервіковагінальному регіоні під час прогресування вагітності. І тому не дивно, що динамічні зміни відбуваються у структурі шийки матки і їх можна прослідкувати кольпоскопічно, цитологічно та гістологічно
Мета кольпоскопії у вагітної жінки – виключити наявність інвазивного раку, визначити необхідність проведення прицільної біопсії, оскільки рак шийки матки під час вагітності несе загрозу для здоров’я матері та дитини.
Загальноприйнятним стандартом є цитологічний скринінг жінок під час першого огляду з приводу вагітності. За даними багатьох авторів, патологічні зміни у цитологічних мазках вагітних жінок виявляють у 5–8% випадків, що співпадає з показниками у невагітних. Рак шийки матки зустрічається у 1,2% жінок з патологічними змінами у Пап-мазках. У третини хворих рак шийки матки виявляють у репродуктивному віці, а 3% випадків раків шийки матки діагностують під час вагітності. Рак шийки матки, виявлений протягом 6 міс. після переривання вагітності та 12–18 міс. після пологів, може бути віднесений до пухлин, асоційованих з вагітністю.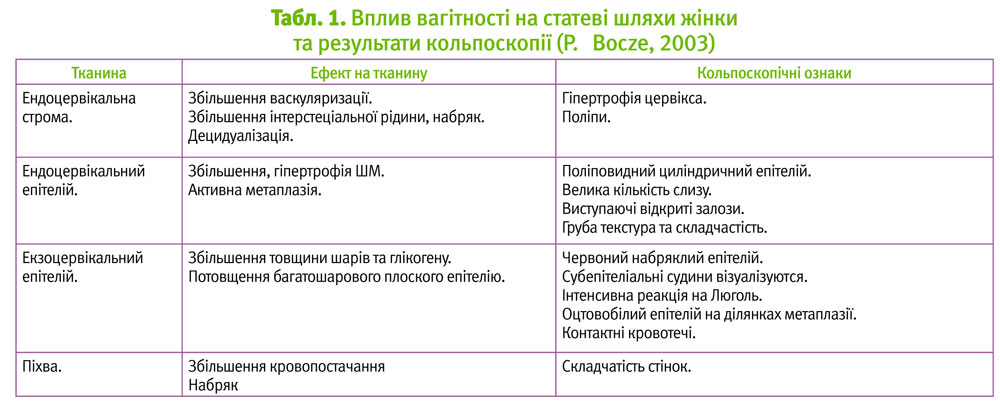
Показання до кольпоскопії у вагітних – це патологічний цитологічний мазок та аномальний вигляд та стан шийки матки (пухлина, вигляд «цвітної капусти», пухлинні розростання, кратер, виразка, шийка матки не візуалізується, бочковидна, хрящеподібна, розпад, атипові звивисті судини, поліпи, рубцева деформація шийки матки та інше) під час огляду в дзеркалах та гінекологічного огляду.
Під час вагітності відбуваються фізіологічні перебудови, наслідком чого є зміни у цитологічних, гістологічних та кольпоскопічних картинах. Такі зміни, що обумовлені вагітністю, можуть бути причиною діагностичних помилок.
Літературні дані показують надійність та безпеку кольпоскопічного дослідження жінок. Дослідження та порівняння результатів кольпоскопії у вагітних та невагітних жінок вказує на необхідність високої кваліфікації фахівця кольпоскопіста.
У клініці Національного інституту раку проведено обстеження 84 вагітних пацієнток з нормальними цитологічними мазками та аномальним виглядом шийки матки (відповідно до скерування із жіночої консультації), у яких в анамнезі не проводилося будь-яких лікувальних втручань на шийці матки. З них 40 – першовагітні (І група) та 44 – повторновагітні (ІІ група). Усім пацієнткам проведено цитологічне дослідження, проста та розширена кольпоскопія у І та ІІ триместрах вагітності. Опис кольпоскопічної картини проводили відповідно до Класифікації IFCPC 2011 року.
Внаслідок дії гормонів під час вагітності у шийці матки відбуваються зміни в епітелії та стромі. У стромі шийки матки накопичуються мукополісахариди, відбувається розмякшення та набряк шийки матки, збільшення її у розмірах за рахунок гіпертрофії фіброзно-мязової строми. Гістологічно з початком гестації визначають поступову деструкцію колагенових та збільшення вмісту еластичних волокон у шийці матки. Підвищена васкуляризація строми призводить до синюшності шийки матки (рис. 6) у ІІ триместрі вагітності у понад 90% пацієнток (див. табл. 1). Васкуляризація добре візуалізується під час кольпоскопії, подеколи кольпоскопічно нагадуючи патологію високого ступеня аномалії.
Відбувається гіперплазія та гіпертрофія сосочків слизової цервікального каналу і посиленням секреторної активності циліндричного епітелію (рис. 1, 2, 3) з утворенням густого слизу. В ендоцервіксі посилюється складчатість, з'являються нові крипти. При цьому у циліндричному епітелії стає вираженою васкуляризація сосочків. Таке явище спостерігалося вірогідно частіше у ІІ триместрі у пацієнток обох груп: 31 (77,5±6,6%) та 37 (84,1±5,5%) (див. табл. 2). Деколи ендоцервікс набуває вигляду поліпоподібних розростань (рис. 1, 3). При реакції з оцтовою кислотою в нормі у вагітних набряк і розширені судини регресують.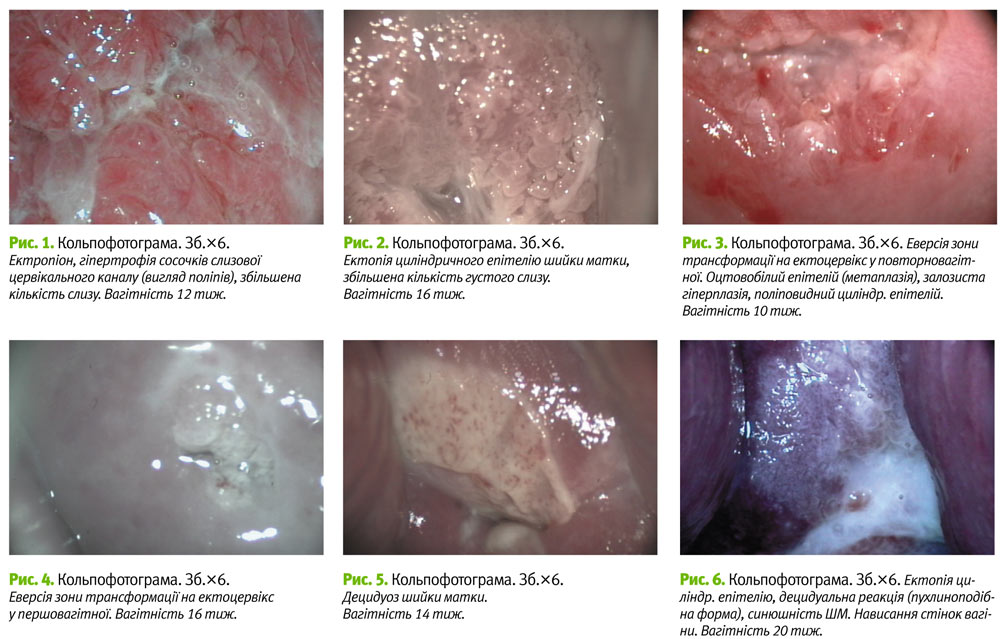
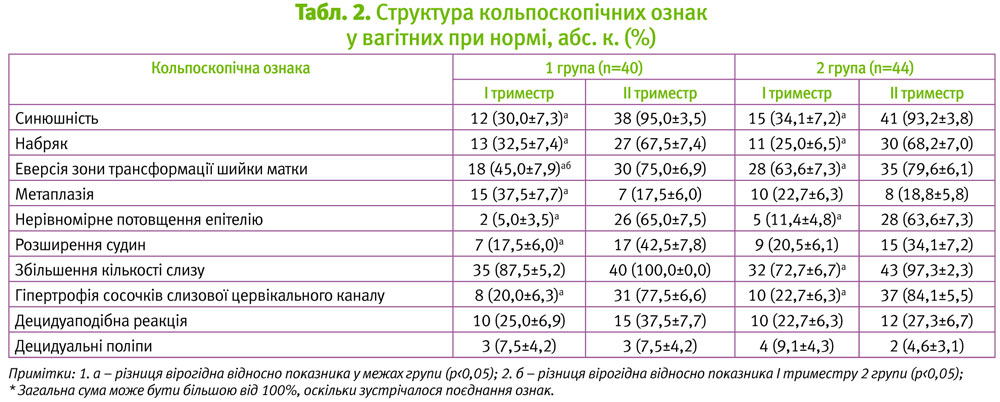
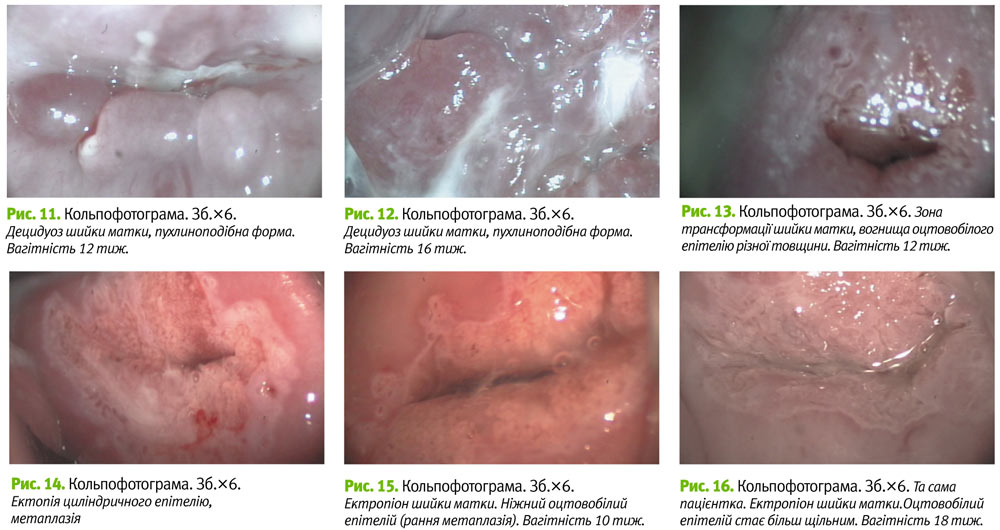
Вивертання (еверсія) шийки матки відбувається у І–ІІ триместрах вагітності (рис. 3, 4). Ектопія, яка існувала до вагітності, може ставати більш вираженою. Внаслідок цього можуть виникати нові ділянки плоскоклітинної метаплазії, яка прогресує під час вагітності. Відбувається злиття ділянок сосочків слизової цервікального каналу з острівцями метаплазованого епітелію (рис. 3), який може давати оцтовобілу реакцію. Таке явище вірогідно частіше зустрічається у І триместрі у першовагітних жінок – 15 (37,5±7,7%).
Процес метаплазії (рис. 13, 14, 15) прогресує у ІІ триместрі вірогідно частіше, ніж в першому – у 26 (65,0±7,5%) пацієнток 1 групи та у 28 (63,6±7,3%) пацієнток 2 групи метаплазія набуває білого непрозорого вигляду, з неоднорідною товщиною епітелію, яку важко відрізнити від дисплазії (рис. 14, 16).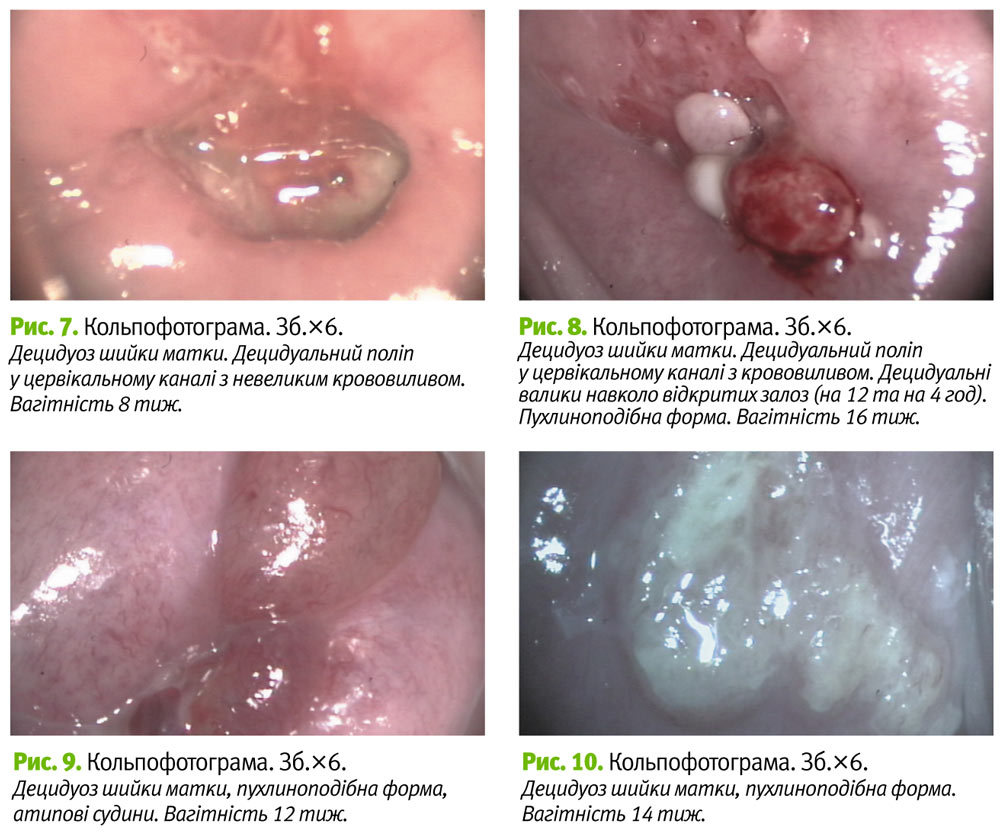
Еверсія починається в першому триместрі, але чітко візуалізується у другому. Під час наступних вагітностей більш виражено зяяння цервікального каналу, ніж його еверсія. У третини пацієнток у ІІ триместрі виявлено децидуаподібну реакцію (рис. 5–12): у 15 (37,5±7,7%) та у 12 (27,3±6,7%) першої та другої груп відповідно. Такі реакції у ряді випадків супроводжуються кровомазанням, травматизацією, а інколи – некротизацією з наступним покриттям фібрином. Клінічно та кольпоскопічно акушери-гінекологи плутають такі прояви з інфільтративним раком шийки матки, особливо на пізніх строках вагітності. Децидуоз може локалізуватися дифузно та локально на ектоцервіксі та ендоцервіксі, мати пухлиноподібну та поліпозну форму. Децидуоз може проявлятися невиликим валиком-обідком навколо відкритих залоз (рис. 8).
Пухлиноподібна форма децидуозу представлена папулами та папіломами жовтого, жовтувато-білуватого або рожевого кольору з аморфною поверхнею, множинними судинами, подеколи з вогнищами некрозу. Такі утворення часто нагадують екзофітну пухлину (рис. 6, 10, 12).
Поліповидна форма децидуозу (децидуальні поліпи) представлена витягнутими, овальними утворами аморфної структури, що нагадують поліпи та розташовуються у цервікальному каналі (рис. 7, 8). Часто бувають великих розмірів, з вираженою судинною сіткою. Такі структури можуть з’являтися уже с перших тижнів вагітності і зберігатися до пологів. Децидуальні поліпи великих розмірів часто можуть некротизуватися, покриватися некротичними та фібриновими плівками. В такому випадку їх часто помилково трактують як ракову пухлину.
Допомогу лікарю у диференційній діагностиці може надати цитологічне дослідження, яке показує наявність децидуальних клітин, а також кольпоскопія, проведена досвідченим спеціалістом. Біопсію проводять виключно у сумнівних випадках.
Спеціального лікування таке явище як децидуоз, не потребує, регресує самостійно після завершення гестації, потребує цитологічного та кольпоскопічного контролю.

коментарів