Патоморфологія
Стосовно патоморфологічних змін при набутій краснусі, існує відносно мало інформації, що пов’язано з незначною летальністю і, як наслідок, відсутністю достатньої кількості анатомо-гістологічних досліджень. У поодиноких літературних описаннях аутопсій летальних випадків набутої краснухи внаслідок виникнення менінгоенцефаліту визначаються виключно неспецифічні ознаки лімфо-макрофагального запалення у вигляді періваскулярної інфільтрації мозкової тканини, набряку тощо. Екзантема, як і при кору, є відбиттям імуно-опосередкованої реакції гіперчутливості на вірус краснухи, що потрапив у шкіру і викликав періваскулярну неспецифічну лімфо-моноцитарну інфільтрацію і вазоділятацію.
Морфологічні ознаки СПК, на противагу набутій краснусі, достатньо добре вивчені. Вважають, що чим раніше інфікується плід, тим вищий ризик і важчі наслідки фетальної інфекції. В основі фетальної інфекції краснухи лежить вірус-індукований прогресуючий загальний некротичний васкуліт, що призводить до паренхіматозної гіпоплазії, фокального запалення, набряку і гранульом. Затримка мітозу і хромосомні дефекти, що виникають при фетальній інфекції краснухи, призводять до порушеннь балансу між проліферацією та тканинною диференціацією клітин, і є ще одним з ключових патологічних механізмів формування СПК. Окрім того, існує припущення, що у хворих на СПК має місце порушення функції лімфоцитів, що призводить до виникнення з їх боку органо-специфічної аутоагресії.
Таким чином, патоморфогенез СПК є асоціацією патологічних ознак, яка складається з ангіопатії, геномних і хромосомних аномалій, та вірус-індукованих імунопатологічних реакцій на антигени власних тканин.
Класифікація
Краснуха поділяється на дві форми в залежності від механізму (шляху) зараження – набуту і природжену. Для обліку захворюваності на краснуху, як для усіх хвороб, використовується МКХ 10-го перегляду щодо статистичного обліку, а для клінічної практики застосовуються декілька класифікацій, які розроблені Н. І. Нісевичем та В. Ф. Учайкіним (1990), або Ю. В. Лобзиною (2000), але загальновживаної клінічної класифікації немає. Клінічні класифікації краснухи ґрунтуються на принципах типовості семіотики, важкості (експресії клінічних симптомів та ознак) та перебігу захворювання.
Семіотика типової форми набутої краснухи
Згідно з серологічними обстеженнями різних дослідників, набута краснуха від 25% до 50% випадків перебігає у субклінічній (асимптомній) формі. Інкубаційний період становить від 14 до 21 дня, але у середньому триває 16–18 днів. У типовому варіанті захворювання розпочинається з появи висипу, підвищення температури тіла зазвичай не вище 38ОC і лімфаденопатії, але слід зауважити, що патогномонічних симптомів або ознак краснуха не має. Продромальний період при краснусі відсутній, але у підлітків, молоді та дорослих пацієнтів це може бути. Першою клінічною ознакою, яка може бути відсутня, є лімфаденопатія, що може виникати за тиждень до висипки. Найбільш характерним є збільшення потиличних лімфовузлів, також можуть збільшуватися завушні і задньошийні групи лімфовузлів, гиперплазія інших груп є нетиповою ознакою. Збільшені лімфовузли не нагноюються, але іноді можуть бути «чутливими» при пальпації. Лімфаденопатія може тривати декілька тижнів. Окрім того, можливо незначне збільшення селезінки.
Поява висипки вважається першим днем захворювання, типовою є цефалокаудальна спрямованість розповсюдження екзантеми. Висипка у вигляді дрібно-плямистих окремих елементів рожевого кольору, які протягом доби, розповсюджуються з обличчя на шию, тулуб і кінцівки, при чому на ногах висипка зазвичай найменш виразна.
Висипка тримається від одної до трьох діб і потім безслідно зникає. Суб’єктивних симптомів, пов’язаних з екзантемою, окрім відчуття «гарячості» шкіри, або легкої сверблячки, хворі не виказують.
Пропасниця при неускладненому перебігові краснухи зазвичай не перевищує 38ОC і триває одну-дві доби від дня висипки.
У випадку захворювання на краснуху молоді та дорослих осіб може виникати тяжка форми хвороби, яка нагадує кір. Тяжка або «коро-подібна» форма краснухи повинна мати продромальну фаза в вигляді нежиті: пропасниця, головний біль, слабкість, зниження харчової домінанти, кашель, кон’юнктивіт, відчуття подразнення в горлі тощо. У цей час на твердому піднебінні можна виявити енантему у вигляді дрібних рожевих плям, яку у 1898 році вперше описав лікар Форшхеймер (Forschheimer). Плями Форшхеймера можуть зустрічатися при герпес-вірусній інфекції Епштейна–Барра, скарлатині, кору тощо. Ознаки нежиті і енантема зникають у перший день висипки. Продромальний період може тривати від одного до п'яти днів. Наступною відмінністю тяжкої форми краснухи є особливості експресії екзантеми. Так, на другу добу захворювання дрібно-плямиста висипка зазвичай трансформується в макуло-папульозну або папульозну екзантему, яка схильна до злиття. Екзантема при тяжкій формі краснухи може триматися до п'яти діб і потім, у разі рясної висипки, може виникнути дрібно-пластинчате лущення. Окрім того, у дорослих, на противагу дітям, у яких частіші взагалі відсутнє підвищення температури тіла, в окремих випадках пропасниця може досягати 39–39,5ОC.
При субклінічному перебігові інфекції діагностувати наявність краснухи можна винятково за допомогою лабораторних (серологічних та молекулярно-біологічних) засобів діагностики.
Семіотика фетальної краснухи
Вплив набутої краснухи на вагітність має широкі і непередбачені наслідки. Серед іншого, можуть бути: викидень, мертвонародженість, численні або поодинокі вади розвитку, віддаленні наслідки у вигляді ретардації ментальних навичок, або ж народження здорової дитини. Велике значення має час зараження вагітної жінки відносно терміну гестації. Так, зараження вірусом краснухи до 8-го тижня гестації майже у 100% випадків призведе до вроджених вад очей, слуху і серця. Незважаючи на те, що на останніх тижнях гестації ризик фетальної інфекції знов підвищується майже до рівня 1-го триместру, важкість уражень значно менша, що обумовлено низкою умов: завершенням органогенезу, можливостями імунної системи плоду і більш ефективним трансфером через плаценту антитіл матері. Вади розвитку, які асоціюються з СПК, поділяються на три категорії: тимчасові (транзиторні), постійні (перманентні) та віддалені (таблиця 4). Подібна класифікація фетальної краснухи обумовлена часом виникнення і тривалістю уражень, що виникають у новонароджених або немовлят. Транзиторні ознаки фетальної краснухи визначаються у новонароджених або у ранньому неонатальному періоді і можуть підлягати відносній терапевтичній корекції. Ознаки перманентної форми СПК також можуть маніфестувати як при народженні, так і протягом першого року життя, але в більшості випадків не піддаються корекції. Віддалені форми фетальної краснухи, за даними статистики, виникають у 10–20% інфікованих in utero осіб на другій декаді життя, можливості корекції яких зазвичай також обмежені.
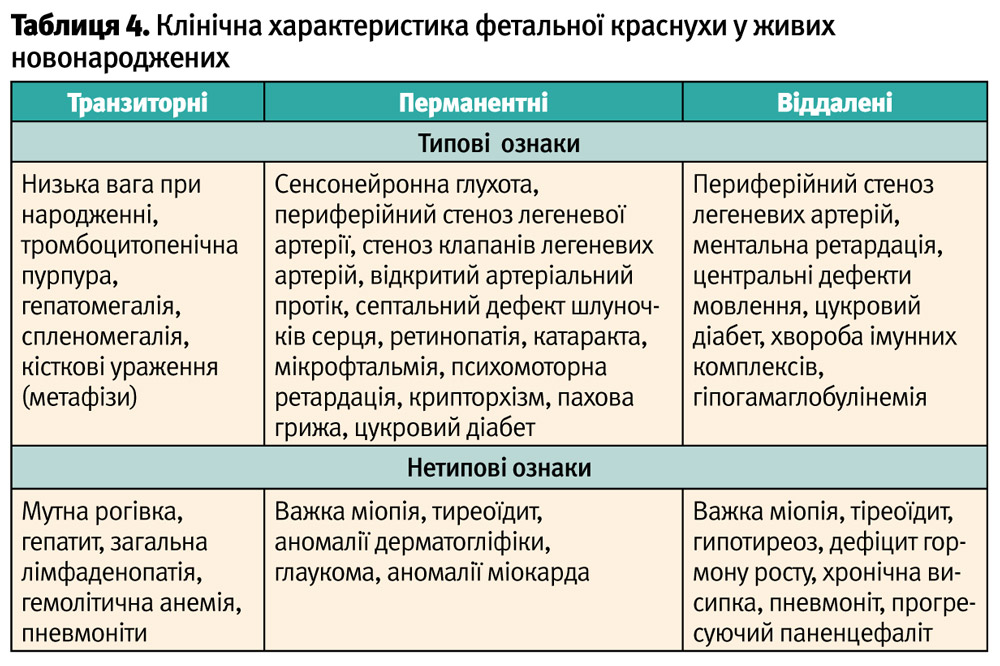
Найбільш типові ознаки наявності фетальної краснухи, які може визначити неонатолог при клінічному огляді новонародженого без додаткових інструментальних обстежень: катаракта, мікрофтальмія, вроджені вади серця в вигляді дефектів міжшлункової або міжпередсерцевої перегородок, та геморагічна висипка на шкірі за типом «млинців з чорницею», що обумовлено тромбоцитопенією. Цікаво, що у осіб з СПК, у яких виник інсулін-залежний цукровий діабет, відбувається ситуація, як у хворих зі «звичайним інсулін-залежним діабетом», тобто в структурі HLA присутній переважно пермісивний ген DRB1-03 і досить рідко зустрічається протективний алель DRB1-02.
Диференційний діагноз
Головною ознакою набутої краснухи є дрібно-плямиста або макуло-папульозна екзантема в поєднанні з лихоманкою. Таким чином, перелік захворювань, які треба відрізнити від набутої краснухи, достатньо великий і становить:
- вірусні інфекції: кір, ентеровіруси (ECHO, коксакі), група арбовірусних інфекцій, інфекційний мононуклеоз (цитомегаловірус, вірус Епштейна-Барра), раптова екзантема (герпес-вірус 6-го типу), інфекційна ерітема (парвовірус B19);
- бактеріальні інфекції: скарлатина, черевний тиф, сифіліс, хвороба Лайма, лептоспіроз, рікетсіози;
- простійші: токсоплазмоз;
- інші: різного ґенезу ятрогенні реакції на лікарняні препарати, рожевий лишай, колагенози, ревматична лихоманка, алергія на побутову хімію, харчі та косметичні засоби.
При наявності ізольованої або тривалої лімфаденопатії набуту краснуху слід відокремити від: інфекційного мононуклеозу, токсоплазмозу, фелінозу, ВІЛ-інфекції, аденовірусної інфекції, лімфопроліферативних захворювань тощо.
Потреба в диференціальному діагнозі для визначення фетальної інфекції, яка обумовлена краснухою, виникає при «невиношуванні вагітності», наявності вад розвитку та тяжкого стану новонародженого, а також патології, що відносяться до «спадкових або вроджених» захворювань.
У Наказі МОЗ України № 624 (2008 р.) «Протокол з акушерської допомоги «Невиношування вагітності» вказується, що «причиною 70% спонтанних абортів, які відбуваються в терміні до 12 тижнів, та 30%, що відбуваються в терміні після 12 тижнів, є хромосомні аномалії (спадкові або набуті)... Будь-яка тяжка інфекція у матері... може бути чинником самовільного викидня, хоча роль інфекційного фактора в структурі чинників невиношування вагітності не зовсім з’ясована. Для того, щоб інфекційний агент був «прийнятий» як чинник саме звичного невиношування, він повинен мати здатність персистенції у генітальному тракті жінки без наявних ознак або спричинювати мінімальні прояви».
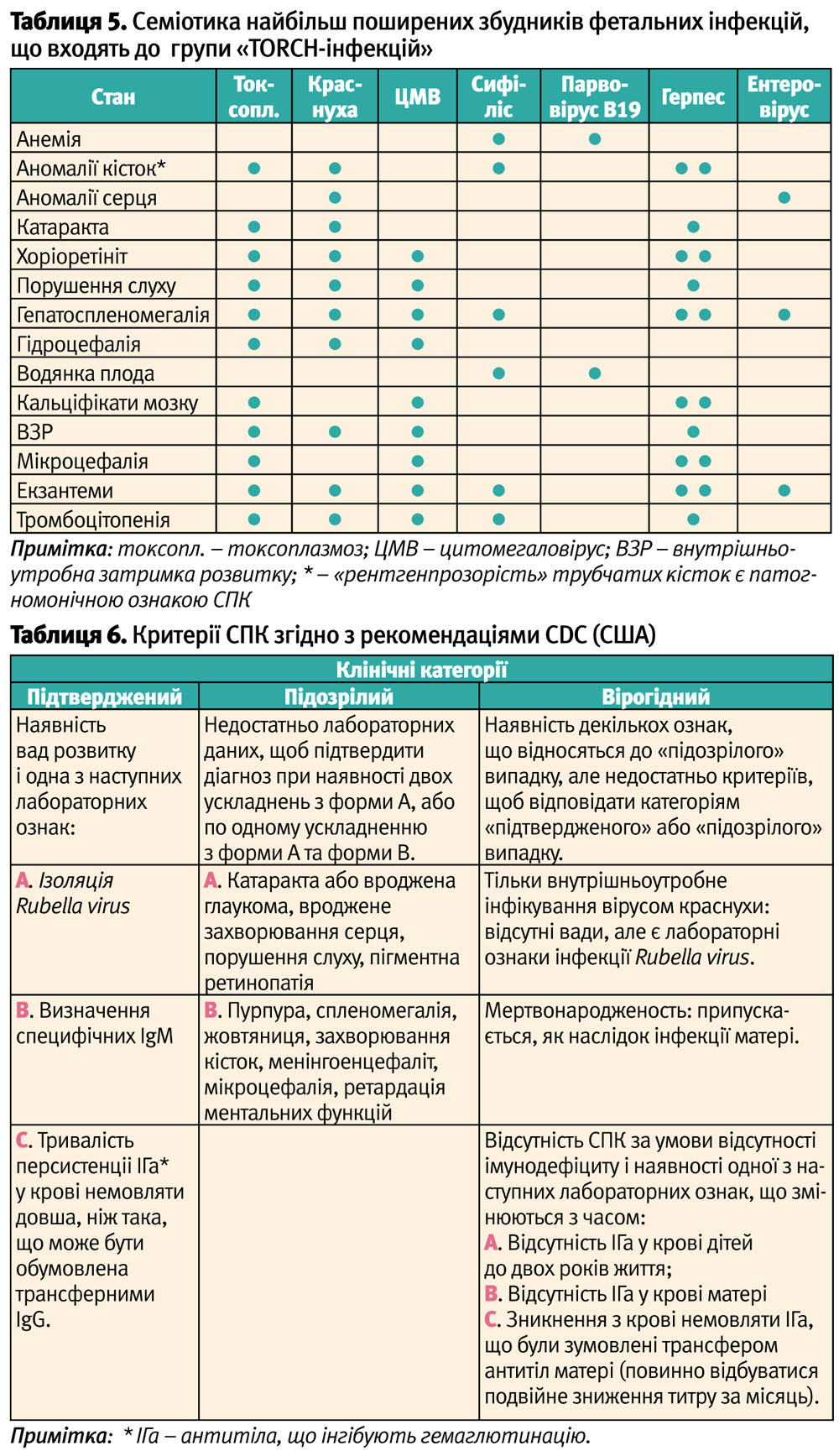
У таблиці 5 надана клінічна характеристика найбільш поширених інфекцій, що потенційно небезпечні для плода і відносяться до так званого «TORCH».
Лабораторна верифікація діагнозу
Діагноз набутої краснухи в умовах спорадичної захворюваності обов’язково повинен бути підтверджений специфічними лабораторними дослідженнями. З метою лабораторної верифікації згідно Наказу МОЗ України № 44 (2009 р.) «Про затвердження клінічного Протоколу з діагностики та лікування краснухи у дітей», рекомендуються:
- загальний аналіз крові, де очікується лейкопенія, відносна нейтропенія, відносний лімфоцитоз, плазматичні клітини (клітини Тюрка), нормальна ШЗЕ, а також вірогідна різної ступені важкості тромбоцитопенія;
- серологічні дослідження: реакція нейтралізації, реакція пригнічення гемаглютінації, реакція зв’язування комплементу, реакція імунофлюоресценції, методом «парних сироваток», де у разі захворювання повинно відбутися зростання титрів антитіл в 4 та більше разів від початкового рівня;
- визначення у крові специфічних антитіл класу M у гострому періоді захворювання методом ІФА;
- визначення сероконверсії – зникнення специфічних IgM і зростання антитіл проти краснухи класу G у динаміці, а також наявність низької авідності циркулюючих специфічних IgG;
- молекулярно-біологічні дослідження крові, при необхідності –спиномозкової рідини, з метою визначення РНК вірусу краснухи за допомогою методу ПЛР.
Окрім того, до «рутинного» плану обстеження слід додати аналіз крові на: кількісний рівень С-реактивного протеїну, АлАТ, АсАТ та загальну креатинфосфоркіназу (КФК). Мета цих досліджень – визначити вірогідні ускладнення.
З метою лабораторної верифікації природженої краснухи у новонародженого та немовлят згідно Наказу МОЗ України № 44, необхідно виконати наступні дослідження:
- виявлення в крові дитини специфічних антитіл класу M за допомогою метода ІФА;
- моніторинг крові дитини на присутність специфічних IgG протягом 6–12 місяців, де у разі фетальної краснухи повинні зберігатися високі титри антитіл проти краснухи без падіння їх рівня;
- виявлення РНК вірусу краснухи у крові, сечі, слині, калі, або спинномозковій рідині за допомогою методу ПЛР.
В загаданому Наказі наголошується, що виявлення в крові специфічних антитіл проти краснухи класу M у дитини без клінічних проявів захворювання вважається природженою краснухою.
У Сполучених Штатах, згідно з рекомендаціями CDC, існують наступні критерії визначення СПК (таблиця 6).
З метою антенатальної діагностики факту зараження плода Rubella virus можливе проведення амніоцентезу, що дозволяється Наказом МОЗ України №641/84 (2003 р.) «Про удосконалення медико-генетичної допомоги в Україні». У згаданому Наказі наголошується, що у терміні 16–22 тижнів вагітності можливе проведення операції амніоцентезу, діагностична ефективність якого оцінюється у 100%.
Принципи формулювання діагнозу краснухи
Щодо диференціальної діагностики СПК згідно Наказу №44 «Про затвердження клінічного Протоколу з діагностики та лікування краснухи у дітей» (2009 р.) існує два клінічні поняття: «підозрілий випадок» та «клінічний випадок».
«Підозрілий випадок» природженої краснухи у дитини 1 року життя –це випадок, коли в анамнезі у матері є підозра на перенесену краснуху під час вагітності чи у дитини наявні вроджені вади серця та/чи катаракта, звуження поля зору, ністагм, косоокість, мікрофтальм, вроджена глаукома, підозра на порушення слуху.
Клінічним випадком природженої краснухи у дитини 1 року життя є випадок, коли в наявності є два ускладнення із списку А, або одне ускладнення із списку А та одне ускладнення зі списку Б:
А) катаракта; глаукома; вроджена вада серця; порушення слуху (туговухість); пігментарна ретинопатія.
Б) пурпура; спленомегалія; мікроцефалія; відставання у психо-фізичному розвитку; менінгоенцефаліт; остеопороз (на рентгенограмі); жовтуха в перші 24 години після народження.
Всі діти, що відносяться до категорії «підозрілий» та «клінічний» випадок природженої краснухи, повинні обстежуватися на маркери активності краснушної інфекції.
Ускладнення
Найбільш поширеними ускладненнями, що виникають наприкінці захворювання, є артралгії і артрити, які виникають переважно у дорослих осіб. У разі виникнення арталгій хворі скаржаться на болі у проксимальних відділах дрібних суглобів пальців та зап’ястя. Ураження великих суглобів може призводити до виникнення артритів (припухлість, почервоніння, зменшення обсягу та болючість локомоцій, лихоманка), які переважно зустрічаються у жінок. У деяких випадках вірусний поліартрит, незважаючи на те, що він може тривати декілька тижнів або місяців і в своєму перебігу нагадувати ревматоїдний артрит, має сприятливий прогноз. Виникнення ураження суглобів має імуногенетичну підставу, оскільки у хворих на вірусний артрит в структурі HLA поширені гени DRB1-02 і DRB1-05, а також у синовіальній тканині визначаються аутоантигени Ro та La.
Найбільш загрозливим ускладненням краснухи є менігоенцефаліт або енцефаліт, який зазвичай виникає наприкінці висипки, іноді – за декілька днів до висипки. У разі спалаху краснухи ризик виникнення енцефаліту становить від 1 до 5 випадків на 10 тисяч захворілих, причому летальність складає приблизно 20–35%, ще третина хворих залишається інвалідами на все життя внаслідок стійкого «психоневрологічного дефіциту». Клініка енцефаліту мало відрізняється від інших «постекзантемних нейроінфекцій» і характеризується виникненням ментальних розладів, судомами, вогнищевими симтомами, ураженням черепно-мозкових нервів, блювотою, головним болем, лихоманкою. Гострий період менігоенцефаліту триває 3–4 тижні, після якого настає фаза реконвалесценції, що триває від двох до чотирьох місяців; на цьому етапі визначається обсяг резідуальних явищ і повнота одужання.
Наступним ускладненям, що може зустрічатися внаслідок захворювання на краснуху може бути тромбоцитопенія. Ризик виникнення тромбоцитопенії становить приблизно 1 на 3000 випадків захворювання на краснуху і переважно зустрічається у дітей та дівчат. Тромбоцитопенія зазвичай триває два тижні і маніфестує петехіями або екхімозами на шкірі та слизових оболонках, епістаксізом (носова кровотеча), кровотечею з боку шлунково-кишкового тракту та гематурією. У більшості випадків тромбоцитопенія завершується повним одужанням.
Внаслідок захворювання на краснуху може виникнути досить рідкісне ускладнення – прогресуючий краснушний енцефаліт (ПКЕ), який відносять до так званих «повільнопрогресуючих вірусних інфекцій центральної нервової системи». У патогенезі і клініці ПКЕ є багато рис, що нагадують підгострий склерозуючий паненцефаліт при кору. На відміну від постекзантемного енцефаліту, при ПКЕ з тканини мозку можливо виділити РНК вірусу краснухи методом ПЛР. Захворювання на ПКЕ також виникає на другій декаді життя внаслідок зараження краснухою у дитинстві або як віддаленна форма СПК. Захворювання на ПКЕ починається з розладів когнітивних функцій, виникнення мозочкової атаксії, «спастичності», іноді судом. Перебіг хвороби має прогресуючий характер і призводить до смерті через 2–5 років від виникнення перших ознак ПКЕ у людини.
Також є поодинокі повідомлення про виникнення внаслідок набутої краснухи гострого ідіопатічного поліневриту, який у клінічній неврології має епонім – синдром Гійєна-Барре (Guillain-Barre).
З боку внутрішніх органів ускладнень внаслідок захворювання набутої краснухи майже не виникає, окрім рідкісних повідомлень про міокардит, який мав сприятливий перебіг.
Лікування
Етіотропних засобів терапії хворих на краснуху не існує. Лікування хворих з неускладненим перебігом набутої краснухи проводять у домашніх умовах:
- ліжковий режим протягом гострого періоду;
- загально-гігієнічні заходи без суттєвих обмежень у харчуванні;
- часте провітрювання приміщень;
- симптоматична терапія, яка складається з жарознижуючих засобів при виникненні лихоманки (парацетамол, ібупрофен тощо). Не застосовувати у дітей ацетилсаліцилову кислоту (аспірин) та німесулід внаслідок ризику виникнення синдрому Рейе (Reye).
Показанням до лікування краснухи в шпитальних умовах можуть бути клінічні, епідемічні та соціально-побутові умови. Так, за клінічними ознаками до шпиталю рекомендується направляти:
- дітей першого року життя;
- пацієнтів з тяжкими формами хвороби;
- за наявності ускладнень;
- якщо перебіг у вигляді мікст-інфекції;
- пацієнтів з наявністю ко-морбідних станів (імунодефіцит, системна терапія імунодепресантами тощо);
- при утрудненні визначення діагнозу.
До шпиталю за епідемічними показаннями направляються хворі, що мешкають у гуртожитках, перебувають на лікуванні у загальних соматичних відділеннях або перебувають на санаторному лікуванні тощо. За соціально-побутовими умовами при неможливості налагодити кваліфіковану медичну допомогу до шпиталю спрямовують пацієнтів з так званих «соціально маргінальних» родин або спільнот: наркомани, релігійні секти, безпритульні тощо.
Лікування дітей з природженою краснухою залежить від характеру основних клінічних синдромів. Діти з підозрою на природжену краснуху, клінічним випадком природженої краснухи, повинні госпіталізуватися у спеціальні медичні заклади, в яких організовані окремі палати (бокси) для подальшого обстеження та лікування. Окремі палати, бокси повинні створюватися на базі профільних стаціонарів, у яких надається медична допомога дітям з вродженими вадами (серцево-судинна хірургія, офтальмологія, неврологія, інтенсивна терапія новонароджених тощо).
Профілактика та протиепідемічні заходи
Згідно санітарно-епідеміологічних наказів, особу, що захворіла на набуту краснуху, ізолюють (вдома або у боксі) на 5 діб від початку виникнення висипки. Діти, хворі на СПК, повинні бути ізольовані в окремих палатах у спеціалізованих відділеннях протягом року. На контактних осіб, що не мають імунітету або імуний статус яких невідомий, накладають карантин з 8-го дня від моменту першої дати контакту до 21-го дня з моменту останньої дати контакту з хворою на краснуху людиною.
Краснуха відноситься до так званих «керованих інфекцій», оскільки проти Rubella virus існує високоефективна вакцина, що містить живий атенуйований вірус. Штам вірусу, якій містить вакцина, залежить від виробника: RA 27/3 (ВООЗ); Мацуба, DCRB-19, Такахаші, Мацуура та TO-336 (Японія); а також штам BRD-2 (Китай). Вакцини проти кору виробляються у вигляді моно- та асоційованих вакцин, наприклад: вірусів кору, епідемічного паротиту та краснухи (КПК). У більшості ліцензованих вакцин застосувується штам RA 27/3 вірусу краснухи, який вирощений на диплоїдних клітинах людини. Вакцина, що містить штам RA27/3, є високо ефективним і безпечним лікарським засобом. Багатоцентрові клінічні дослідження визначили, що у 95–100% дітей віком від 12 місяців та старших у крові виникають антитіла проти вірусу краснухи на 21–28 добу після щеплення. Отриманий імунітет від вакцини зберігається впродовж всього життя, незважаючи на те, що рівень антитіл в крові може бути вкрай низьким.
Особам, у яких спостерігались анафілактичні реакції на неоміцин або на попередню дозу вакцини, не слід проводити щеплення проти краснухи.
Вакцину проти краснухи не слід призначати особам з клініко-лабораторними ознаками важкого Т-клітинного імунодефіциту (ВІЛ-інфекція, пухлини, вроджений Т-клітинний імунодефіцит, а також імуносупресивна терапія). Але ВІЛ-позитивні особи без клінічних ознак імунодепресії можуть бути щеплені проти краснухи. Дітей, хворих на пухлини, слід вакцинувати не раніше 6-ти місяців після завершення імуносупресивної терапії або пересадки кісткового мозку. Хворі на активні форми туберкульозу можуть отримати щеплення проти краснухи тільки після завершення антибактеріальної хіміотерапії. Наявність в крові специфічних антитіл суттєво пригнічує формування специфічного імунітету після щеплення, тому особам, що отримують препарати крові (цільна кров, плазма, імуноглобуліни, кріопреципітати) потрібно відкласти щеплення як мінімум на три місяці (бажано до семи місяців). Окрім того, необхідно утриматися від застосування препаратів крові протягом двох тижнів у осіб, які отримали щеплення.
Організація імунопрофілактики інфекційних хвороб закріплена на державному рівні законом «Про захист населення від інфекційних хвороб». Безпосередня організація імунопрофілактики інфекційних хвороб в державі регламентується Наказом МОЗ України № 595 від 16.09.2011 «Про порядок проведення профілактичних щеплень в Україні та контроль якості й обігу медичних імунобіологічних препаратів». Згідно Наказу №595 усім дітям у віці від 12 місяців, які не мають протипоказань до отримання живих вакцин, призначається щеплення КПК. Ревакцинація КПК вакциною виконується усім дітям в 6 років напередодні вступу до школи.
Профілактика СПК грунтується на ретельному виконанні усіх правил імунопрофілактики інфекційних хвороб. Було доведено, що вакцинація проти краснухи дорослих осіб суттєво не впливає на епідемічний процес, але вакцинація дитячого населення, зроблена з порушеннями (насамперед, з низьким охопленням), призведе до збільшення неімунного до вірусу краснухи прошарку жінок фертильного віку і росту випадків СПК! Це обумовлено тим, що імунізація дітей збільшує інтервал між епідеміями за рахунок зниження циркуляції вірусу серед населення. Таким чином, вкрай важливо, щоб програма імунізації проти краснухи забезпечувала охопленням більше 80% дітей на території, яка підлягає контролю! Якщо вказаного рівня охоплення щепленням дітей неможливо досягнути, то ВООЗ не рекомендує проводити загальнонаціональну вакцинацію проти краснухи.
Слід утримуватися від щеплення проти краснухи під час вагітності внаслідок теоретичного ризику тератогенного ефекту вакцинального штаму краснухи на плід, але на практиці подібних випадків не було. Існує досвід проведення щеплення 1000 вагітних жінок на ранніх термінах гестації. У жодному випадку не було зареєстровано виникнення СПК внаслідок щеплення живою вакциною під час вагітності. Таким чином, немає потреби виконувати скринінг жінок на вагітність напередодні щеплення проти краснухи, а також робити аборт, якщо щеплення сталось під час вагітності. Якщо жінка отримала щеплення проти краснухи, то рекомендується утриматися від вагітності протягом одного місяця.
Диспансерне спостереження
Особи, які перехворіли на набуту краснуху без ускладнень, диспансерному контролю не підлягають.
Діти, що народилися від матерів, які у період вагітності хворіли на краснуху чи були в контакті з хворим на краснуху, діти з природженою краснушною інфекцією, підлягають диспансерному спостереженню не менше 7 років з обов’язковим регулярним оглядом педіатра, окуліста, оториноларинголога, невролога.
Прогноз
У переважній більшості випадків сприятливий. Летальність від набутої краснухи низька і обумовлена виникненням ускладнень: менінгоенцефалітом або тромбоцитопенією, які неможлово попередити в процесі лікування. Захворювання вагітної жінки набутою краснухою у першому триместрі призводить до ураження плоду в 80–100% випадків, після 16 тижнів вагітності цей ризик знижується до 10–20%, але з 30 тижня гестації ризик фетальної інфекції знову зростає до 60% і вище.
Перелік літератури знаходиться у редакції


коментарів