Дайджест
В августовском номере журнала «Ультразвук в акушерстве и гинекологии» опубликовано ряд статей, посвященных различным аспектам визуализации мозга плода, в том числе исследование нейропсихического развития и роль магнитного резонансного изображения при изолированной умеренной вентрикуломегалии, сонографическая оценка Сильвиевой борозды и ее развитие у плодов с нарушением развития кортекса. Другие темы номера – систематический обзор с видеоматериалом об эффективности введения контрастных веществ в маточные трубы на исходы лечения бесплодия, а также определение главных принципов участия родителей в процесс анализа перинатальной смерности.
Изолированная, умеренная вентрикуломегалия
Значительная часть случаев изолированной вентрикулопатии плода после рождения переклассифицируется из-за выявления других дефектов. Наличие сопутствующих дефектов ухудшает прогноз. Thorup и др. выявили преобладание нарушений нейропсихического развития удетей 2–7 лет, с диагностированной пренатально умеренной ВМ. В 12,3% случаев постнатально выявляли дополнительную патологию. В группе, где постнатально подтверждали изолированную форму умеренной ВМ, риск нарушений нейропсихического развития был повышен в сравнении с контрольной группой, однако абсолютный риск оставался низким и задержки умственного развития или церебрального паралича не диагностировали.
ДетальнішеМНОГОПЛОДНАЯ БЕРЕМЕННОСТЬ: ЭХОГРАФИЧЕСКИЙ ДИАГНОЗ из книги серии UZSCHOOL ИС ЭХОГРАФИЧЕСКИЕ МОНИТОРИНГИ МНОГОПЛОДНОЙ БЕРЕМЕННОСТИ
Эхография при многоплодной беременности: актуальность
- Популяционная частота многоплодия, как естественного, так и индуцированного с применением вспомогательных репродуктивных технологий (ВРТ), растет в последние декады;
- феномен многоплодия не абсолютно физиологичен для человека как биологического вида, потому многоплодие, особенно монохориальное, является фактором высокого риска акушерских и перинатальных осложнений;
- УЗ-мониторинг многоплодной беременности позволяет эффективно диагностировать ее осложнения;
- УЗ-мониторинг многоплодной беременности практически безальтернативен и имеет абсолютный приоритет в акушерской клинике.
Детальніше
НОРМАЛЬНАЯ УЛЬТРАЗВУКОВАЯ АНАТОМИЯ ОРГАНОВ БРЮШНОЙ ПОЛОСТИ, ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА ПЛОДА из книги серии UZSCHOOL ИС БЕРЕМЕННОСТЬ НИЗКОГО РИСКА: ЭХОГРАФИЧЕСКИЕ СКРИНИНГИ
При рутинном УЗ-сканировании плода визуализируются и изучаются стенки туловища, органы брюшной полости – желудок, печень, желчный пузырь, кишечник.
Представления о расположении поджелудочной железы и селезенки, главным образом, важны для дифференциального анализа патологических образований брюшной полости, в стандарты скрининговых исследований эхо-оценка и измерения этих органов не включены.
Желудок:
- определяется под диафрагмой в левых отделах верхнего этажа брюшной полости;
- жидкостная структура неправильно-овоидной формы (рис. 5.64);
- на всех этапах сканирования плода, на протяжении всех трех триместров, визуализация желудка является обязательной;
- если жидкостный пузырь желудка не определяется, следует повторять исследование через некоторое время;
- при стойком отсутствии визуализации желудка плода высока вероятность атретических аномалий пищевода;
- размер желудка может значительно варьировать, в зависимости от его наполнения в момент исследования;
- при среднем наполнении желудка видны его тело и дно (как на рис. 5.64);
- при хорошем наполнении желудка можно различить все его анатомические отделы (рис. 5.65), в таких случаях форма желудка изогнута, в ней различается угловая выемка – кривизна между телом и преддверием, имеющая различную глубину;
- изображение наполненного желудка с угловой выемкой необходимо дифференцировать с аномальным изображением 12-перстной кишки при ее атрезии;
- если не расширены пищевод либо луковица 12-перстной кишки, и отсутствует многоводие, визуализация кривизны желудка не свидетельствует о наличии обструктивных аномалий ЖКТ.
Пренатальная диагностика редкой хромосомной аномалии: двойная трисомия 48ХХХ+18 в первом тримеcтре беременности в сочетании со spina bifida
Введение
Двойная трисомия (ДТ) – это наличие двух трисомий с вовлечением двух разных пар хромосом в обследуемом кариотипе индивидуума. Частота ДТ, по данным разных авторов, варьирует от 0,22 до 2,8%. Чаще ДТ встречаются при спонтанных абортах и неразвивающихся беременностях [1-3]. Тем не менее, описаны случаи живорождений и они обычно включают комбинацию X,Y, 8,18, 13,21 трисомий [4-5].
Наиболее часто регистрируется сочетание 48XXY+21 с клиническими признаками синдрома Дауна и Клейнфельтера [6-10].
Ключевое звено патогенеза, по данным литературы, заключается в двойном или последовательном нарушении сегрегации хромосом в I или II фазах мейоза или при постзиготическом нерасхождении [11].
Положительная корреляция с возрастом матери характерна для ошибок мейоза как наиболее частой причины трисомий. Чем раньше ооциты входят в овуляцию, тем выше вероятность генетических рекомбинаций, а также меньше склонность к нерасхождению. Однако не всегда снижение или отсутствие рекомбинаций в материнском мейозе связаны с возрастом. На долю ошибок в отцовском мейозе как причины трисомий приходится 10% [12].
Детальніше

Лікування генітального вірусу простого герпесу. Огляд керівництва ВООЗ (частина 1)
Захворювання, що передаються статевим шляхом, є потужною проблемою системи охорони здоров’я, оскільки вони впливають на якість життя, спричинюють захворюваність та смертність. Ці захворювання чинять прямий вплив на репродуктивне здоров’я та рівень дитячого здоров’я, головним чином за рахунок порушення фертильності, онкологічних захворювань та ускладнень вагітності. Непрямий вплив на популяційне здоров’я полягає у властивості захворювань, що передаються статевим шляхом, сприяти передачі вірусу імунодефіциту людини, що впливає і на національну та особисту економіку. Щодня в світі відбувається близько 1 млн нових випадків захворювань, що передаються статевим шляхом
Попередження та контроль захворювань, що передаються статевим шляхом, є невід’ємною складовою збереження репродуктивного та сексуального здоров’я, досягнення якої є необхідним для реалізації програми Ери Стабільного розвитку.
Програму було затверджено Організацією Об’єднаних Націй 2015 року на зміну програмі Цілі Тисячоляття, яку було визнано вдалим проектом щодо планування та узгодження дій у різних країнах.
Ера Стабільного розвитку передбачає досягнення до 2030 року 17 цілей, серед яких 3 має стосунок до репродуктивного та сексуального здоров’я, а саме пункти:
3.2. зупинити непоперджувані випадки смертей новонароджених та дітей до 5 років;
3.3. зупинити епідемію ВІЛ;
3.4. знизити передчасну смертність від неінфекційних захворювань, забезпечивши високий рівень ментального здоров’я;
3.7. забезпечити універсальний доступ до сервісів репродуктивного та сексуального здоров’я;
3.8. досягнення загального охоплення здоров’я.
З часу публікації 2003 року Всесвітньою організацією охорони здоров’я рекомендацій щодо ведення захворювань, що передаються статевим шляхом, відбулись значні зміни в епідеміології цих захворювань, а також зрушились погляди на діагностику, лікування та профілактику.
Запропоноване читачеві керівництво ВОЗ з лікування генітальної герпетичної інфекції, засноване на найновітніших доказових даних, формує один з кількох модулів майбутніх рекомендацій з ведення захворювань, що передаються статевим шляхом. Інші модулі буде сфокусовано на лікування гонореї, хламідійної інфекції та сифілісу.
У подальшому роботу буде зосереджено на створенні клінічних настанов щодо скринінгу на сифіліс та лікування вагітних, синдромального підходу до ведення захворювань, що передаються статевим шляхом, клінічному веденні та профілактики інших захворювань цієї групи. Наполегливо рекомендується країнам використовувати ці керівництва при створенні та оновленні національних протоколів з урахуванням епідеміологічної ситуації та даних щодо чутливості до антибактеріальних препаратів.
Саме таким чином і сформульовано мету розробки керівництва – впровадити засновані на доказових даних рекомендації щодо лікування генітальної герпетичної інфекції та підтримати держави в процесі оновлення національних рекомендацій, присвячених цьому питанню.
Причинами, що примусили звернутись до герпетичної інфекції в першу чергу, крім епідеміологічних факторів, стали необхідність перегляду рекомендованих доз та тривалості лікування ацикловіром як у осіб з первинним проявом інфекції, так і при рецидивах захворювання, особливо це стосується ВІЛ-інфікованих пацієнтів. З часу затвердження останнього керівництва було отримано дані з високим рівнем доказовості про те, що імуносупресивна терапія у таких осіб дозволяє не лише попередити реплікацію обох вірусів, але і зменшити кількість та тяжкість клінічних проявів вірусної інфекції [8].
Запропоноване до уваги керівництво призначене медичним працівникам, які надають допомогу на всіх рівнях, незалежно від економічного розвитку держави, а також працівникам, залученим до спеціальних програм, як то надання допомоги особам з ВІЛ/СНІД, планування сім’ї, підліткове та дитяче здоров’я, науковцям та фармацевтам.
При створенні керівництва було враховано останні дані доказової медицини, проте слід наголосити, що рекомендації щодо ведення рідкісних ускладнень герпетичної інфекції, як то менінгоенцефаліт, залишаються актуальними в редакції 2003 року, оскільки з того часу не отримано нових наукових даних.
Окремим модулем заплановано видання рекомендацій щодо ведення неонатальної герпетичної інфекції та герпетичної інфекції у вагітних, на який будемо очікувати.
Епідеміологія
Вірус простого герпесу типу 2 (HSV-2) є найбільш поширеною причиною виразкового ураження геніталій у багатьох країнах. За статистичними оцінками, 2012 року не менше 19,2 мільйонів нових випадків HSV-2-інфекції трапилось серед дорослих та підлітків віком 15–49 років, найбільша кількість – у молодшій віковій групі.
Інфекція, спричинена вірусом простого герпесу, зберігається протягом всього життя. Орієнтовно 11,3% всього населення є інфікованою вірусом простого герпесу 2 типу, або 417 мільйонів осіб. Поширеність інфікування, за даними ВОЗ, є найбільшою в Африканському регіоні (31,5%), наступним є Американський регіон (14,4%). Незважаючи на меншу поширеність, населення Південно-східної Азії та Західної частини тихоокеанського узбережжя також має багато випадків інфікування, що маскується великою популяцією.
Рівень інфікування HSV-2 є значно вищим серед жінок, ніж серед чоловіків. 2012 року було у жінок було зареєстровано 11,8 млн нових випадків інфекції та загальну кількість інфікованих оцінено у 267 млн, натомість у чоловіків – 7,4 та 150 млн відповідно. Таку схильність жінок до розвитку інфекції пояснюють більшою біологічною чутливістю до збудника [1].
Вірус простого герпесу типу 1 типово викликає ураження слизової та шкіри периоральної ділянки, якому не властивий статевий шлях передачі. Тим не менше, вірус 1 типу також може уразити слизову та шкіру зовнішніх статевих органів, ймовірно, при оральних статевих контактах. Така причина виразкового ураження геніталій стає все більш поширеною, особливо у країнах з високим рівнем соціально-економічного розвитку. За оцінками, 2012 року не менше 140 млн осіб мали герпетичну генітальну інфекцію, спричинену вірусом 1 типу.
Особливу занепокоєність викликає HSV-2 через свою епідеміологічну властивість – синергізм з передаванням та інфікуванням вірусом імунодефіциту людини. Особи, інфіковані HSV-2 мають втричі більший ризик передачі вірусу імунодефіциту [2]. Особи, що інфіковані HSV-2 та вірусом імунодефіциту людини, більш схильні до передачі останнього іншим [3].
Крім того, герпетична інфекція у ВІЛ-інфікованих осіб має більш тяжкий перебіг та частіше призводить до рідкісних ускладнень, таких як ураження головного мозку, очей, легень [4].
Клінічна картина
Вірус простого герпесу є найбільш поширеною причиною виразкового ураження геніталій, що рецидивує, в світі. Симптомна HSV-2 інфекція є станом, що триває все життя, та в більшості випадків їй властиві часті рецидиви. Абсолютна більшість випадків первинного інфікування є асимптомними або симптоми мають атиповий характер, саме тому воно лишається недіагностованим.
Класична клінічна картина першого епізоду первинного інфікування HSV-2 характеризується двосторонніми вогнищами еритематозних папул, везикул та виразок на зовнішніх статевих органах, в перинальній області, на сідницях, які з’являються через 4–7 днів після сексуального контакту. Таку класичну картину можна спостерігати лише у 10–15% первинно інфікованих пацієнтів. Пацієнти скаржаться на біль та свербіж у промежині, які у 80% випадків супроводжуються дизурією.
Поширеними також є загальні симптоми: лихоманка, головний біль, міальгії, загальна слабкість та нездужання. Первинне інфікування часто супроводжують цервіцит, пахова та стегнова лімфаденопатія, пальпація лімфатичних вузлів є болісною.
Протягом наступних 2–3 тижнів з’являються нові елементи висипу, попередні елементи прогресують до везикул та пустул, перетворюються на виразки, які вкриваються кірками та гояться. Ураження слизової оболонки можуть мати вигляд виразки без попередніх везикул та пустул [5].
Атипові прояви HSV-2-інфікування можуть мати вигляд дрібних ерозій та тріщин, що супроводжуються дизурією, а також перебігати як ізольований уретрит.
Хоча віруси простого герпесу 1 та 2 типу мають різний шлях передачі та вражають різні ділянки тіла, ознаки та симптоми їх частково збігаються [6]. Перший епізод ураження геніталій вірусом 1 типу клінічно неможливо відрізнити від HSV-2 інфекції, єдиними способом диференціації є специфічні лабораторні тести.
Більшість людей мають один або більше епізодів симптомного рецидиву протягом першого року від інфікування. Генітальному ураженню вірусом 1 типу такі рецидиви менш властиві. Симптомні рецидиви за характером перебігу є значно менш тяжкими, ніж епізод первинного інфікування.
Після первинного інфікування хронічна HSV-2-інфекція призводить до постійного виділення вірусу слизовою оболонкою генітального тракту, навіть за відсутності симптомів. У результаті, HSV-2 часто передається від осіб, що не знають про своє інфікування або є асимптомними на момент сексуального контакту.
Рецидивам досить часто передують продромальні симптоми (включаючи поколювання, парестезії та біль), їм властива менша кількість висипань, ніж при первинному інфікуванні, ураження шкіри переважно є односторонніми, не супроводжуються системними проявами.
Больовий синдром при рецидивах є значно менш вираженим, самі ураження гояться протягом 5–10 днів без застосування противірусних препаратів. Імуноскомпроментовані особи, включаючи ВІЛ-інфікованих, як правило, мають більш часті рецидиви з більш тяжким перебігом.
Рецидиви генітального герпесу є потужним чинником фізичної та психологічної захворюваності [5].
Лабораторна діагностика
Діагноз генітальної герпетичної інфекції найчастіше встановлюють на підставі клінічних даних. Лабораторна діагностика є необхідною лише для диференціювання 1 та 2 типу вірусів. Якщо клінічна картина не є класичною, тобто серед висипань відсутні везикули, до лабораторної діагностики вдаються для виключення інших захворювань, що супроводжуються появою виразок на шкірі та слизових оболонках.
Лабораторні методи діагностики HSV-2 включають пряме визначення вірусу у вмісті везикул та непрямі серологічні методи. Доступні тести для діагностики HSV-2 засновані на детекції антигену, виділенні чистої культури вірусу або ампліфікації ДНК вірусу. Серологічна діагностика дозволяє виявляти герпетичну інфекцію шляхом детекції типо-специфічних антитіл, які з’являються протягом перших кількох тижнів після первинного інфікування та циркулюють в сироватці невизначено довго.
До недавнього часу «золотим стандартом» діагностики HSV-2 було саме виділення чистої культури вірусу, що вимагає матеріальних та технічних витрат, тривалого часу. Наразі все більше переваги віддають тесту ампліфікації нуклеїнової кислоти через його високу специфічність, простоту отримання та транспортування зразка матеріалу та швидкість отримання результату [7].
Впровадження керівництва
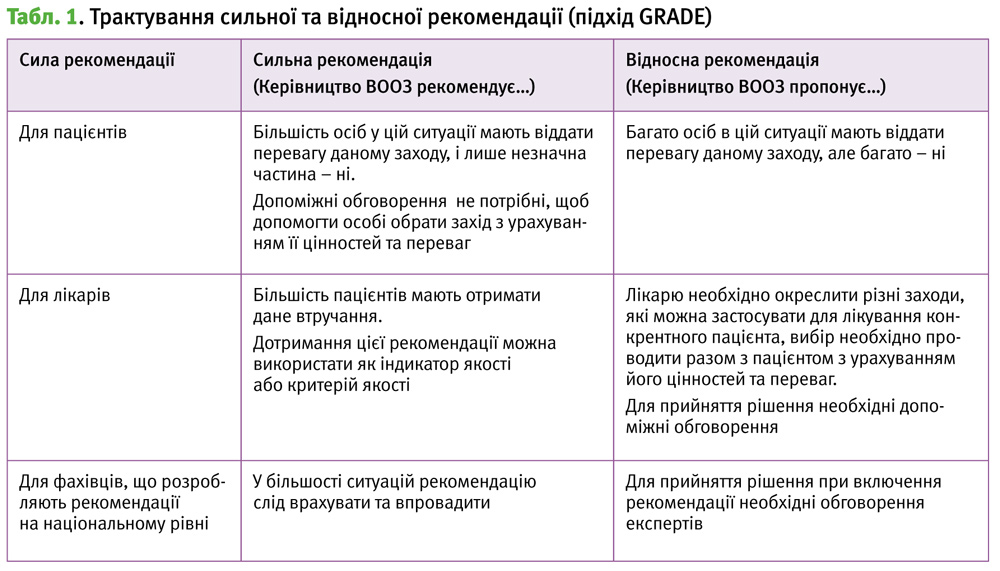
Переходячи до основної частини керівництва, присвяченої рекомендаціям з лікування, автори описують ступінь доказовості цих рекомендацій, розділивши їх на 4 традиційні рівні, відповідно до підходу Graiding of Recommendations Assesment Development and Evaluation (GRADE) [1].
Високий – автор переконані, що істинний ефект заходу наближається до описаного в рекомендації.
Середній – автори помірно впевнені в тому, що істинний ефект є близьким до описаного в рекомендації, втім, існує ймовірність, що ці ефекти відрізняються.
Низький – впевненість авторів в оцінці ефекту обмежена, істинний ефект може відрізнятись від описаного у дослідженні.
Дуже низький – у авторів відсутня довіра до описаного в дослідженні ефекту, істинний ефект, ймовірно, відрізняється від нього.
На підставі оцінки доказовості заходів було сформовано рекомендації щодо лікувальної тактики у разі кожного з окреслених клінічних сценаріїв, силу кожної рекомендації було оцінено як сильну або як відносну, а також наведено спосіб трактування цього значення для пацієнта, лікаря та фахівців, що розроблять рекомендації на національному рівні (табл. 1).
При окресленні препаратів, які використовують для лікування різних клінічних сценаріїв генітальної герпетичної інфекції було залучено такі критерії:
- висока ефективність (більше 95% випадків виліковування);
- висока якість (активні інгредієнти);
- дешева вартість;
- низька токсичність (мало побічних ефектів);
- відсутність розвитку резистентності або можливість її попередити;
- стандартне дозування;
- пероральний прийом;
- відсутність протипоказань до застосування у вагітних та жінок в стані лактації.
При оцінці препарату першої лінії для лікування герпетичної інфекції саме вартість однієї дози та вартість курсу лікування мають велике значення, особливо у країнах, де лікарські засоби не надаються безкоштовно за рахунок державного бюджету. Включення до національних керівництв дороговартісних препаратів у таких державах призведе до масової відмови від лікування, частого розвитку ускладнень та значного поширення інфекції.
Зниження вартості лікування на рівні національних протоколів можна досягнути шляхом залучення до них препаратів-генериків, залучення до закупівель неприбуткових організацій, на кшталт ЮНІСЕФ, комбінованих схем закупівлі. У такий спосіб національні програми можуть приєднуватися до інших національних програм програми спільного придбання лікарських засобів, таким чином зменшуючи загальні витрати шляхом розподілу накладних витрат і скориставшись знижками на купівлю оптом.
Розміщення лікарських засобів для лікування захворювань, що передаються статевим шляхом, у національних переліках необхідних лікарських засобів збільшує ймовірність досягнення постачання цих лікарських засобів за низькою вартістю. Хочу підкреслити, що подібні міркування викладено в керівництві ВОЗ, тобто їх можна назвати такими, що визначають політику організації медичної допомоги у світі.
Детальніше
Діагностика та менеджмент ектопічної вагітності (частина 1)
Міжнародний журнал акушерства та гінекології. RCOG – Королівський коледж акушерів і гінекологів Великобританії. Настанова №21. Спільна Настанова RCOG/AEPU | Листопад 2016.
Elson CJ, Salim R, Potdar N, Chetty M, Ross JA, Kirk EJ від імені Королівського коледжу акушерів та гінекологів. Діагностика та менеджмент ектопічної вагітності. BJOG 20l6; .i23: ei5-e55.
DOI: 10.1111/1471-0528.14189
Ця настанова замінює Керівництво з менеджменту трубної вагітності, що було опубліковане в 2004 році.
- Мета і галузь застосування
Метою даної настанови є надання науково обґрунтованих рекомендацій з діагностики та лікування ектопічної вагітності. Ця настанова стосується наступних видів позаматкової вагітності: трубна, шийкова, на місці рубця від кесаревого розтину, інтерстиціальна, у розі матки, в яєчнику, абдомінальна і гетеротопічна. Не розглядається діагностика і ведення вагітності з невідомим місцезнаходженням (ВНМ).
Ведення ВНМ обговорюється у Настанові Національного інституту охорони здоров’я і медичної допомоги (NICE) [1].
Детальніше
