Хронічний біль – одна з найбільш значущих медико-соціальних проблем. Він погано піддається лікуванню та вартісно обходиться як пацієнту, так і суспільству в цілому. Хронічні больові синдроми спостерігаються у різному віці, різних етнічних групах та виникають як у чоловіків, так і у жінок. Однак епідеміологічні, клінічні та експериментальні дослідження впевнено свідчать, що біль суттєво частіше вражає жінок. Серед локалізованого болю, біль у нижніх відділах живота виявляє максимальні гендерні відмінності, що дозволяє розглядати тазовий біль як виключно жіночу проблему
Хронічний тазовий біль – складна медична категорія, яка включає у себе патологічні стани, викликані різними причинами. Це біль, який триває 6 і більше місяців та локалізується в нижніх відділах живота (нижче пупка), у паховій ділянці та/або промежині, який не пов’язаний ні з менструальним циклом, ні з сексуальною активністю. Хронічний біль втрачає зв’язок з ушкодженням тканин органів малого тазу та забезпечується за рахунок складних центральних механізмів, приймає статус власно захворювання. Механізм ноцицепції складається з «роботи» багатьох структур нервової системи від периферійних больових рецепторів до когнітивного усвідомлення болю у вищих відділах мозку. Пошкодження або дисфункція кожного з відділів ноцицептивної системи може призводити до пролонгування болю, який повністю втрачає свої корисні функції та вже самостійно починає наносити шкоду організму.
У цілому, близько 60% жінок з хронічним тазовим болем не мають специфічного діагнозу та більше 20% хворих не підлягають будь-якому обстеженню. Лапароскопічне обстеження жінок з ХТБ приблизно у третині випадків не виявляє якої-небудь патології з боку органів черевної порожнини та малого тазу. Експерти вважають, що як мінімум одна з семи жінок з ХТБ, після ретельного спеціалізованого гінекологічного обстеження не має етіологічного діагнозу. У кінці ХХ сторіччя було сформульовано визначення синдрому хронічного тазового болю як самостійної нозологічної одиниці, яка характеризується наявністю болю різного ступеню вираженості за повної відсутності або з мінімальними проявами звичайної гінекологічної патології. Ця дисоціація між суб’єктивною важкістю болю та відсутністю доказів наявності органічної причини болю стає потужним стресором для жінок з синдромом ХТБ. Стрес є захисно-пристосувальною реакцією, що мобілізує організм на подолання різних перепон, які порушують життєдіяльність особистості, при виникненні багатьох конфліктних ситуацій. У той самий час, тривалі негативні емоції, психічне напруження та хронічний стрес є найбільш частими патогенетичними чинниками порушення центральних механізмів регуляції, і як наслідок, фазової неузгодженості у репродуктивній системі жінок. Незважаючи на безсумнівні досягнення фармакотерапії в ендокринній гінекології, частота дисгормональної патології у репродуктивній системі, в патоґенезі якої особливу роль відіграє психоемоційний стрес, залишається достатньо високою і не має тенденції до зниження.
Клінічними проявами впливу стресу на репродуктивне здоров’я та фертильність жінки є порушення оваріо-менструального циклу та безпліддя. Більшість жінок, які звертаються за медичною допомогою при безплідді, основною причиною патологічного стану вважають органічні захворювання свого організму. Разом з тим, слід звертати увагу, наскільки важливим є психологічний стан жінки у процесі зачаття та гестації. Чітка зміна фаз менструального циклу та продукція гормонів можуть порушуватися при стресі та перешкоджати заплідненню. Якщо фізіологічні причини безпліддя діагностуються легше, то психологічні найчастіше приховані від спеціалістів, а нерідко і для самих жінок. На фізіологічному рівні тривалий стрес накладає відбиток на діяльність всіх органів та систем. Під впливом стресу послаблюється імунітет, відбуваються зміни у яєчниках, маткових трубах, шийці матки. Постійний стрес торкається вищих центрів мозку, що провокує гормональні зсуви, різко знижуючи вірогідність зачаття. Викликані стресом вегетативні реакції можуть призвести до дискоординації гладком’язових елементів маткових труб, і як наслідок – функціональній трубній непрохідності. Ці зміни практично неможливо або дуже важко встановити.
Отже, відсутність очевидного пошкодження тканин при синдромі хронічного тазового болю робить походження болю незрозумілим для пацієнтки та іноді для лікаря. Відчуття невідомого породжує тривогу очікування важкої хвороби, а відсутність адекватного діагнозу лімітує лікування. Відчуття болю завжди емоційно зафарбоване, оскільки біль представлений не тільки сенсорним, але й емоційним компонентом. По мірі прогресування болю емоційний компонент починає набувати все більшого значення та визначати хронізацію, важкість болю, дезадаптацію пацієнтки з подальшою прямою або опосередкованою дією на репродуктивну функцію жінки та розвитком психогенного (функціонального) безпліддя. Однією з відрізняючих особливостей синдрому хронічного тазового болю є складність чіткої диференціації фізіологічних та патологічних змін в організмі, які залежать від соматичної, ендокринної патології та психоемоційного статусу. Різні патологічні процеси, які супроводжують синдром хронічного тазового болю, негативно відображаються на здоров’ї, якості життя жінки та потребують своєчасної медикаментозної корекції.
Дані сучасної літератури свідчать про те, що в більшості випадків для стресу будь-якого генезу характерна функціональна гіперпролактинемія. Підвищений вміст пролактину викликає порушення функціонування репродуктивної системи на різних рівнях. У гіпоталамусі під впливом пролактину зменшується синтез та вивільнення гонадотропін–рилізінг–гормону, також знижується чутливість гіпоталамуса до естрогенів. В яєчниках пролактин гальмує гонадотропінзалежний синтез стероїдів, знижує чутливість яєчників до екзогенних гонадотропінів та секрецію прогестерону жовтим тілом (при короткочасній стресовій дії, при збереженому овуляторному циклі рівень прогестерону знижується на 50%).
Таким чином, стрес-індукована гіперпролактинемія є одним з компонентів пригнічення репродуктивної функції. За даними сучасної літератури, при помірній гіперпролактинемії ефективним та виправданим є застосування фітопрепаратів з м’якою дофамінергічною дією на основі Vitex agnus castus. Багаторічний досвід застосування препарату «Циклодинон» («Біонорика СЕ», Німеччина), численні преклінічні та клінічні дослідження продемонстрували ефективність Циклодинону при лікуванні дисгормональних розладів на фоні латентної гіперпролактинемії. Діюча речовина лікарського засобу – спеціальний екстракт Agnus castus BNO 1095 зі стандартизованим вмістом специфічних дитерпенів, що мають тропність до дофамінових рецепторів нейронів гіпоталамуса, які регулюють синтез пролактину у гіпофізі. В процесі досліджень встановлено, що ці дитерпени мають високу спорідненість до D2-допамінових рецепторів, інгібують виділення пролактину з культури пролактотрофних клітин гіпофізу. Такий вплив призводить до нормалізації ритмічної секреції гонадотропних гормонів гіпофізу, усунення естроген-прогестеронового дисбалансу.
Виходячи з цього, метою нашої роботи стало вивчення ефективності впливу препарату «Циклодинон» на психоемоційний статус, рівень інтенсивності болю та стан гормонального статусу у жінок з синдромом хронічного тазового болю та безпліддям.
Матеріали та методи дослідження
Проведено комплексне динамічне клініко-лабораторне обстеження та лікування 74 жінок з синдромом хронічного тазового болю (наявність болю в ділянці нижче пупка, вище та медіальніше пахових зв’язок, за лоном та у попереково-крижовій ділянці, що відмічається протягом 6 місяців) та безпліддям, які склали основну групу. З дослідження були виключені пацієнтки з екстрагенітальною патологією (захворювання сечового міхура, прямої кишки, опорно-рухового апарату), варикозним розширенням вен малого тазу, міомами матки розмірами понад 8 тижнів вагітності, кістомами яєчників, ендометріозом, сактосальпінксами, запальними захворюваннями органів малого тазу. Для подальшого дослідження жінки основної групи були рандомізовані на 2 підгрупи: І підгрупа – 36 жінок, які отримували лікування синдрому хронічного тазового болю та безпліддя в об’ємі антистресової, гормональної, антигіпоксичної терапії, та ІІ підгрупа – 38 жінок, які поряд з даними препаратами отримували «Циклодинон» («Біонорика СЕ», Німеччина) за стандартною схемою 3 місяці.
Контрольна група складалась з 32 здорових жінок репродуктивного віку.
На підготовчому етапі дослідження у жінок досліджуваних груп був визначений рівень хронічного стресу за допомогою шкали сприйняття стресу PSS, яка є високочутливим та простим у використанні методом визначення стресової напруги. Показник адаптивного рівня стресу (помірного) знаходиться у межах 18–28 балів, показник > 28 балів відповідає неадаптивній стресовій напрузі (високий рівень стресу).
Крім цього, для оцінки динаміки стресової напруги після лікування використовували опитувальник «Визначення нервово-психічної напруги» Нємчина, який дозволяє оцінити як суб’єктивні, так і об’єктивні показники стресової напруги, а також визначити їх спрямованість. Опитувальник надає змогу оцінити в динаміці зростання або зниження стресової напруги за рахунок окремих компонентів (наявність фізичного дискомфорту, наявність больових відчуттів, сприйняття зовнішніх подразників, відчуття власної впевненості, настрій, особливості сну, емоційний стан тощо). Опитувальник складається з 30 пунктів. Мінімальна кількість балів – 30, максимальна – 90. Діапазон слабкої або деінтенсивної нервово-психічної напруги відповідає проміжку 30–50 балів, помірної або інтенсивної — 51–70 балів, надмірної або екстенсивної — 71–90 балів.
Аналіз інтенсивності болю проводили за допомогою модифікованого больового тесту за методом візуально-цифрового шкалювання. Процедура дослідження складалася з вибору пацієнткою дескрипторів, які описують сенсорний або емоційний характер болю, їх оцінки за візуально-цифровою шкалою (болю немає – 0, біль дуже слабкий, швидкоплинний – 1, біль слабкий – 2, біль середньої сили – 3, біль сильний – 4, біль дуже сильний – 5, біль нестерпний – 6).
Аналіз менструальної функції включав встановлення віку менархе, тривалість та регулярність менструального циклу, ступінь крововтрати, наявність дисфункційних маткових кровотеч.
Характеристику гормонального статусу жінок досліджуваних груп вивчали шляхом визначення рівня у сироватці крові концентрації естрадіолу, прогестерону, ФСГ, ЛГ, пролактину та кортизолу в лютеїнову фазу менструального циклу. Дослідження проводилися за допомогою імунохімічної системи ACCESS. Тест ACCESS базується на методиці конкурентного зв’язування імуноферментного аналізу з використанням наборів реагентів фірми Beckman Coulter (США).
Результати дослідження та їх обговорення
Середній вік жінок основної групи склав 28,2±3,6 років, що приблизно співпадало з жінками групи контролю – 27,1±3,1 років.
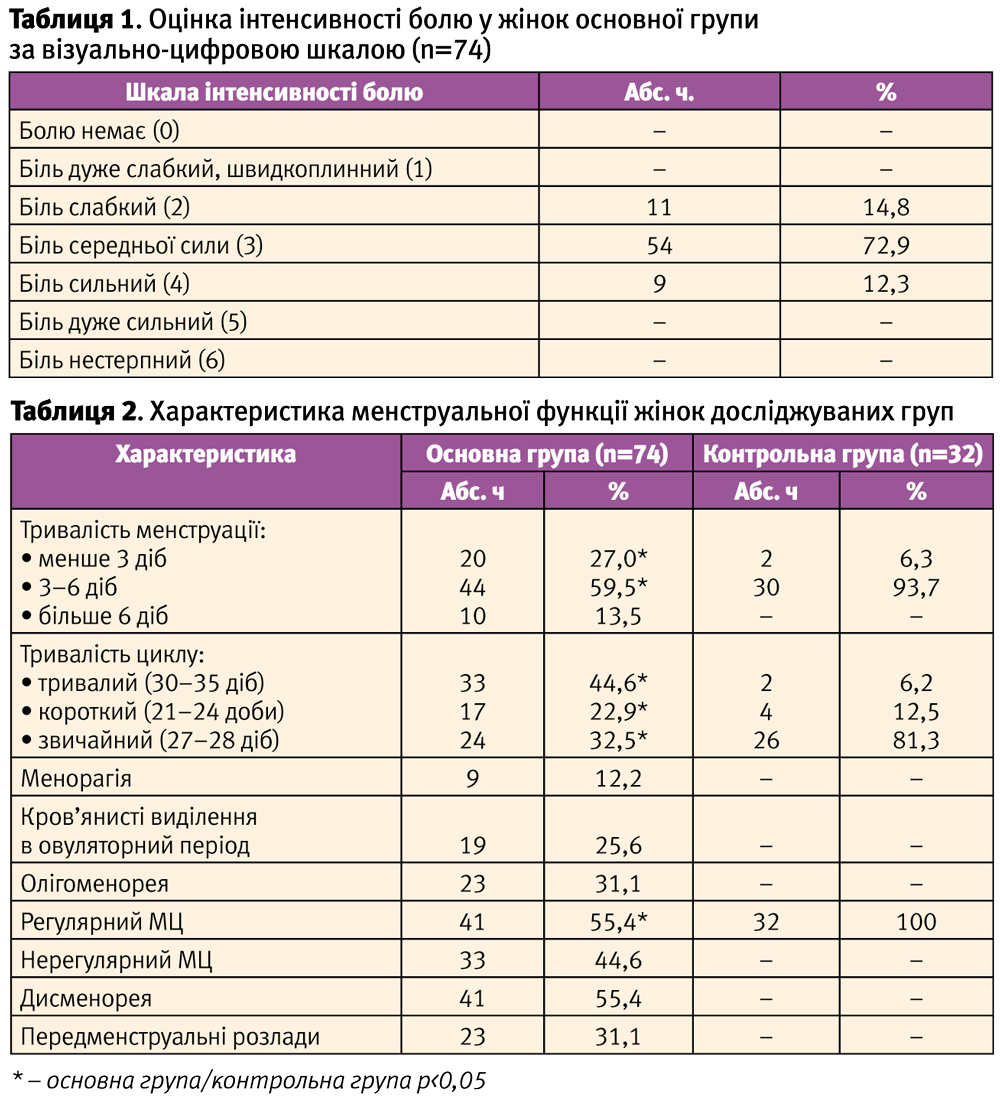
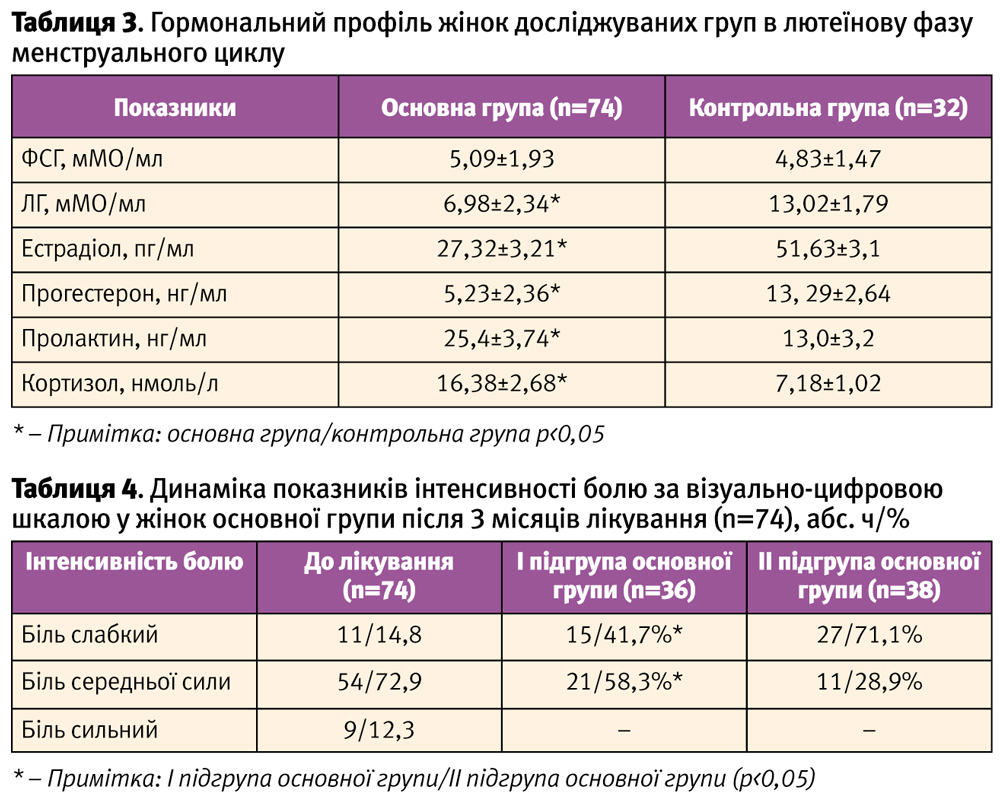
Середній показник за шкалою сприйняття стресу PSS у групі жінок з синдромом хронічного тазового болю та безпліддям склав 38,6±6,4 бали, що відповідає високому рівню хронічного стресу, в контрольній групі жінок цей показник склав 21,3±3,7 балів (рис. 1).
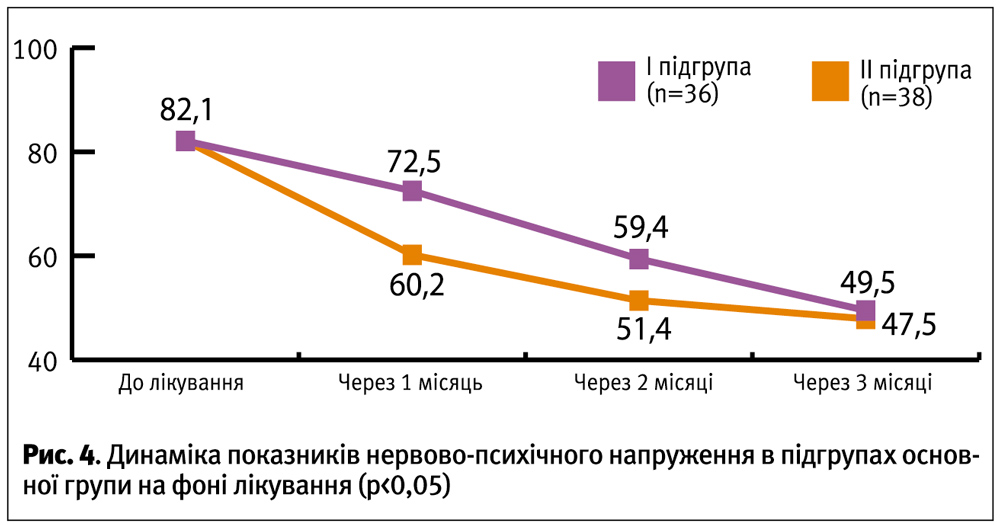
Вихідні значення стресової напруги за даними опитувальника Нємчина в основній групі жінок становили 82,1±7,5 балів, що відповідає екстенсивному ступеню нервово-психічної напруги, у контрольній групі жінок рівень нервово-психічної напруги відповідав деінтенсивному рівню – 38,1±4,3 бали (рис. 2).
Больовий синдром мав місце та був провідною скаргою у 100% жінок із синдромом хронічного тазового болю. У результаті оцінки інтенсивності болю за візуально-цифровою шкалою у 54 (72,9%) жінок основної групи спостерігався біль середньої сили, слабкий біль мав місце у 11 (14,8%) жінок, сильний біль відмічали 9 (12,3%) пацієнток (табл. 1).
Середній вік настання менархе у жінок основної групи становив 14,2±1,06 – 34 (45,9%) випадків, у контрольній групі жінок — 12,1±0,96.
Характер менструальної функції жінок досліджуваних груп представлений у таблиці 2.
Отже, менструальна функція жінок з хронічним тазовим болем характеризується пізнім початком менархе – 45,9% випадків, нерегулярним або тривалим менструальним циклом – 44,6%, менорагіями – 12,2%, периовуляторними кровотечами – 25,6%, дисменореєю та передменструальними розладами – 55,4 та 31,1% відповідно.
При дослідженні гормонального балансу на 21–22 день циклу встановлено, що у жінок основної групи вміст ФСГ дорівнював нормативним показникам – 5,09±1,93 мМО/мл та 4,83±1,47 мМО/мл відповідно.
Рівень концентрації ЛГ у жінок з хронічним тазовим болем був статистично вірогідно меншим (6,98±2,34 мМО/мл), ніж у здорових жінок (13,02±1,79 мМО/мл), у яких вміст гормону дорівнював нормі.
Концентрація естрадіолу та прогестерону в основній групі жінок складала 27,32±3,21 пг/мл та 5,23±2,36 нг/мл відповідно, що було удвічі менше, ніж у контрольній групі – 51,63±3,1 пг/мл та 13,29±2,64 нг/мл.
Рівень пролактину в основній групі жінок склав 25,4±3,74 нг/мл, що відповідає помірній гіперпролактинемії, у групі контролю цей показник дорівнював 13,0±3,2 нг/мл, концентрація кортизолу у жінок основної та контрольної групи становили 16,38±2,68 нмоль/л та 7,18±1,02 нмоль/л відповідно (табл. 3).
Крім цього, для оцінки гормонального балансу нами проведено визначення співвідношення концентрацій основних стероїдних гормонів, естрадіолу та прогестерону, у сироватці крові у жінок досліджуваних груп, яке мало суттєву відмінність. Так, у жінок з синдромом хронічного тазового болю Е2/Р дорівнювало 0,52, у той час як у здорових жінок показник становив 0,38, що свідчить про наявність відносної гіперестрадіолемії у пацієнток основної групи.
Ефективність призначеного лікування у жінок виділених підгруп основної групи досліджували за рівнем нервово-психічного напруження, вираженості больових відчуттів та динаміки показників гормонального профілю.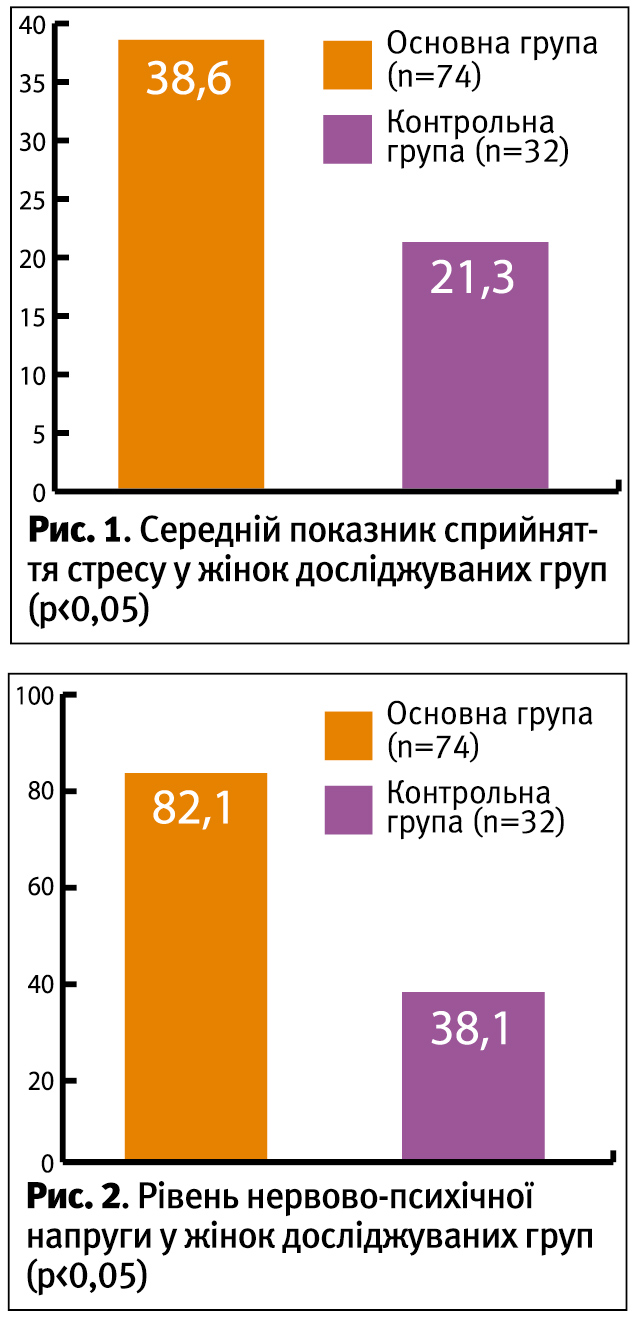
Згідно опитувальнику Нємчинова, після трьохмісячного курсу терапії ступінь нервово-психічного напруження достовірно знизився в обох підгрупах основної групи. При цьому звертають на себе увагу різні темпи зниження у різних підгрупах. Так, в ІІ підгруппі основної групи, жінки якої поряд з розробленою схемою лікування синдрому хронічного тазового болю приймали препарат Циклодинон, відмічалося зниження нервово-психічної напруги вже через місяць лікування, у той час як в І підгрупі основної групи достовірне зниження цього показника відмічалося в кінці 2 та на початку 3 місяця лікування (рис. 3).
При аналізі складових опитувальника Нємчинова у динаміці лікування в І та ІІ підгрупах основної групи було відмічено, що зниження загальної кількості балів через 1 місяць лікування в ІІ підгрупі основної групи відбувалося за рахунок таких показників як «наявність фізичного дискомфорту», «наявність больових відчуттів», «особливості сну», тоді як через 2–3 місяці лікування — за рахунок покращення показників «настрій», «чутливість», «увага» тощо.
На наявність больового синдрому слабкої сили після 3 місяців комплексного лікування з застосуванням Циклодинону скаржилося 27 (71,1%) жінок ІІ підгрупи основної групи, що достовірно вірогідно більше, ніж серед жінок І підгрупи основної групи – 15 (41,7%), на біль середньої сили скаржилися лише 11 (28,9%) пацієнток ІІ підгрупи основної групи і 21 (58,3%) жінка І підгрупи основної групи (табл. 4).
Отже, через 3 місяці терапії показники візуально-цифрової шкали оцінки болю свідчать про понад 50% зниження його інтенсивності в підгрупі жінок, які за схемою лікування отримували препарат «Циклодинон».
Щодо концентрації гормонів в плазмі крові, то через 3 місяці отриманого лікування рівень ЛГ, естрадіолу та прогестерону в обох підгрупах основної групи статистично вірогідно збільшився.
Однак концентрація пролактину у плазмі крові достовірно зменшилася лише у ІІ підгрупі основної групи та дорівнювала 14,2±1,2 нг/мл проти 21,3±0,21 нг/мл у І підгрупі основної групи.
Така ж тенденція спостерігалась щодо рівня кортизолу, який у групі жінок, що отримували Циклодинон, статистично вірогідно зменшився та дорівнював 8,12±1,32 нмоль/л проти 13,4±0,11 нмоль/л у пацієнток І підгрупи основної групи. 
Висновки
Проведене дослідження підтвердило клінічну ефективність та доцільність використання препарату «Циклодинон» у схемі лікування жінок з синдромом хронічного тазового болю та стрес-індукованим безпліддям. Особливість Циклодинону полягає в тому, що цей фітопрепарат за ефективністю усунення латентної гіперпролактинемії дорівнює синтетичним інгібіторам секреції пролактину та на фоні хронічного стресу позитивно діє на симптоми психоемоційної адаптації.
Крім цього, рослинні компоненти, які входять до його складу, мають здатність підтримувати жовте тіло та чинять позитивну дії на функцію яєчників. Тому поряд з традиційною терапією, яка, на жаль, не завжди спричинює відновлення репродуктивної функції та гормонального гомеостазу на фоні хронічного стресу, доцільним є використання препарату «Циклодинон», дія якого спрямована на активацію стрес-лімітувальних систем і локальних нейроендокринних модуляторів, реадаптацію і відновлення фазової неузгодженості біоритмів організму жінки.
Література
- О. В. Воробйова. Хронічний тазовий біль: фокус на міофасціальний больовий синдром м’язів тазового дна// Здоров’я жінки № 10 (76), 2012, стор. 70-74.
- О. В. Бурлака, М.П. Жданова, В.В. Стеблюк. Програма психофізичної корекції в реабілітації пацієнток зі стрес-індукованими розладами репродуктивного здоров’я// Здоров’я жінки № 9(45), 2009, стор. 141-143.
- А. В. Козак, І.А. Коваль. Психологічні особливості жінок репродуктивного віку з синдромом хронічного тазового болю// Здоров’я жінки № 10 (66), 2011, стор. 102-103.
- І. Н. Лесная. Психогенне безпліддя//Медичні аспекти здоров’я жінки, № 3 (42), 2011, стор. 61-68.
- О. В. Булавенко. Стрес-індукована гіперпролактинемія у жінок репродуктивного віку з недостатністю лютеїнової фази// З турботою про жінку, № 6 (36), 2012, стор. 48-50.


коментарів