26–27 марта 2015 года в г. Днепропетровске состоялась научно-практическая конференция с международным участием «Актуальные вопросы репродуктивной медицины». Организаторы – Днепропетровская медицинская академия, Ассоциация акушеров-гинекологов Украины и МЗ Украины – пригласили к участию более 750 прогрессивных врачей акушеров-гинекологов со всей Украины, ближнего и дальнего зарубежья. Участников ожидали мастер-классы по кольпоскопии, акушерским кровотечениям и гинекологической эндоскопии, почти сто докладов на различные актуальные темы акушерства и гинекологии, маммологии и ряда смежных специальностей.
 Живой интерес участников вызвал доклад профессора Адольфа E. Шиндлера, раскрывающий разные аспекты мирового опыта применения прогестегенов в актуальнейшей клинической ситуации: невынашивания на ранних сроках беременности. Значимости выступлению добавил послужной список лектора: Адольф E. Шиндлер – профессор Института медицинских исследований и образования (Эссен, Германия), внештатный профессор Красноярского Медицинского Университета, бывший заведующий Кафедрой Акушерства и Гинекологии Университета Эссена, автор и соавтор более чем 600 авторизованных публикаций, редактор и член редколлегии 7 национальных и международных журналов, президент европейского прогестин-клуба, президент исследовательского фонда по эндометриозу, один из основателей международного общества по менопаузе – и это далеко не полный перечень регалий эксперта. Получать достоверные данные о профилактике и лечении патологии, которая является одной из самых распространенных в практике врача акушера-гинеколога – что может быть надежнее? Для специалистов-практиков, читателей нашего журнала приведем основные тезисы доклада профессора Адольфа E. Шиндлера – в формате «из первых уст».
Живой интерес участников вызвал доклад профессора Адольфа E. Шиндлера, раскрывающий разные аспекты мирового опыта применения прогестегенов в актуальнейшей клинической ситуации: невынашивания на ранних сроках беременности. Значимости выступлению добавил послужной список лектора: Адольф E. Шиндлер – профессор Института медицинских исследований и образования (Эссен, Германия), внештатный профессор Красноярского Медицинского Университета, бывший заведующий Кафедрой Акушерства и Гинекологии Университета Эссена, автор и соавтор более чем 600 авторизованных публикаций, редактор и член редколлегии 7 национальных и международных журналов, президент европейского прогестин-клуба, президент исследовательского фонда по эндометриозу, один из основателей международного общества по менопаузе – и это далеко не полный перечень регалий эксперта. Получать достоверные данные о профилактике и лечении патологии, которая является одной из самых распространенных в практике врача акушера-гинеколога – что может быть надежнее? Для специалистов-практиков, читателей нашего журнала приведем основные тезисы доклада профессора Адольфа E. Шиндлера – в формате «из первых уст».
Прогестерон при нормальном и патологическом течении беременности
Как известно, источниками прогестерона во время беременности служат желтое тело и плацента. Соответственно, основными причинами спонтанного и привычного невынашивания беременности бывают недостаточность желтого тела и дефект лютео-плацентарного перехода. Прогестерон является доминирующим гормоном во время беременности у млекопитающих и у человека: играет основополагающую роль не только при зачатии и имплантации, но также на протяжении всей беременности до момента родов.
Достаточным уровнем прогестерона обеспечивается надлежащий маточный кровоток в лютеиновую фазу, что, в свою очередь, отражается на активности прогестероновых рецепторов: в лютеиновую фазу кровоток повышается; если нет зачатия, кровоток уменьшается; если зачатие состоялось, уровень прогестерона возрастает, а кровоток повышается и поддерживается на протяжении всей беременности.
Уровень сывороточного прогестерона может быть предиктором исхода беременности в І триместре. Так, исследование 2013 года показало:
- Среднее значение уровня прогестерона в сыворотке было значительно выше в группе женщин с жизнеспособной беременностью: 46,5±7,4 нг/мл;
- В группе женщин, у которых беременность была нежизнеспособной: 9,9±4,8 нг/мл (p> 0,05).
Согласно современным представлениям, в организме человека существует единая нейро-иммуно-гуморальная система. Так, на сегодняшний день не вызывает сомнений роль реализации иммунно-опосредованных механизмов для успешного развития беременности. Хорошо изучен механизм Th1-опосредованного повреждения: активация LAK-клеток (лимфокин-активированного киллера) вызывает стимулированную цитокинами Th1 «васкулярную аутоампутацию»; повышение уровня fgl2 (протромбиназы) приводит к активации коагуляции; в свою очередь, развивающийся васкулит влечет за собой снижение кровоснабжения плода. Согласно данным многолетних исследований, именно прогестерон, вовлекая эндокринные иммуно-опосредованные механизмы, действует на ядерные и мембранные рецепторы, и эти эффекты опосредуются прогестерон-индуцированным блокирующим фактором (PIBF), который осуществляет защиту беременности, обеспечивая благоприятный цитокиновый Th2-профиль.
Негативное влияние стресса, переживаемого будущей матерью, на судьбу ее беременности, заключается в том, что стресс подавляет выработку прогестерона, что нарушает равновесие эндокринно-иммунного баланса. Срыв материнской иммунной толерантности приводит в результате к отторжению плода. Этот тезис также подтвержден результатами многочисленных исследований. Всем перечисленным обусловлена клиническая целесообразность применения прогестагенов при угрожающем аборте. Однако какому препарату отдать предпочтение?
Прогестагены
В арсенале современного врача имеется большой выбор препаратов, обладающих прогестагенным действием, но различающихся как химической структурой, так и особенностями биологических эффектов. Спектр прогестагенов, применяющихся в клинической практике, включает препараты, сходные по структуре с эндогенным прогестероном, и синтетические.
Какие прогестагены можно применять при беременности?
Но есть всего два прогестагена, которые можно применять во время беременности – это прогестерон и дидрогестерон. Почему именно они? Потому что оба безопасны ввиду отсутствия неблагоприятных побочных эффектов, в частности, андрогенного, антиандрогенного, эстрогенного и глюкокортикоидного. При этом действие прогестерона и дидрогестерона характеризуется наиболее благоприятным профилем парциальных эффектов (усиление децидуализации эндометрия, стимуляция инвазии трофобласта и др). Кроме того, вследствие расслабления маточной мускулатуры под воздействием двух указанных прогестагенов достигается «спокойствие матки» и развитие цервикальной состоятельности.
Дидрогестерон имеет доказательства эффективности в терапии угрозы аборта (систематический обзор 2013 года, охвативший 5 проспективных рандомизированных исследований с участием 660 пациенток). Сравнение результатов лечения дидрогестероном и стандартного лечения показало, что в группе дидрогестерона наблюдалось 13%, в контрольной группе – 24% невынашивания беременности. Это подтвержденное значительное – на 47% – снижение вероятности аборта при применении дидрогестерона.
Привычное (повторное) невынашивание беременности: клиническая задача повышенной сложности
Диагноз привычного невынашивания беременности устанавливается, по данным разных авторов, в случае трех (или двух) и более последовательных потерь беременности. Угроза выкидыша в І триместре – это проблема, оказывающая долгосрочные эффекты на беременность даже в случае ее последующего развития.
Достоверно установлено Saraswat et al. BJOG 117, 245, 2010, что у женщин с угрозой выкидыша выше риск:
- дородового кровотечения из-за предлежания плаценты;
- преждевременных родов;
- задержки роста плода;
- перинатальной смертности и низкой массы тела ребенка при рождении.
К сведению врача
Прогестерон и синтез прогестероновых рецепторов в эндометрии у женщин с привычным (повторным) невынашиванием беременности
Изучение проблемы невынашиваемости на молекулярном уровне показало, что уровень прогестерона плазмы в два раза выше у фертильных женщин, чем у женщин с привычным невынашиванием беременности; содержание прогестерона в ткани эндометрия у фертильных женщин в 200 раз выше (!), чем у женщин с привычным невынашиванием. Самые низкие концентрации эстрогеновых и прогестероновых рецепторов в цитозоле и ядре фиксируются у женщин с привычным невынашиванием беременности.
Выбор прогестагенного препарата при невынашивании беременности
Применение прогестагенов при привычном самопроизвольном аборте целесообразно как в режиме профилактики (следует начинать прием после овуляции или при положительном тесте на беременность), так и для лечения фактической угрозы прерывания беременности, при признаках вагинального кровотечения. Насколько эффективнее дидрогестерон в сравнении с плацебо в терапии привычного невынашивания? Исчерпывающий ответ на этот вопрос предоставили данные проспективного, двойного-слепого, рандомизированного, плацебо-контролированного исследования Kumar (2014 г.). Участники – женщины с тремя и больше последовательными идиопатическими привычными выкидышами в анамнезе – получали либо дидрогестерон per os 20 мг/день (n=175), либо плацебо (n=173).
Женщинам, получавшим дидрогестерон либо плацебо, терапия назначалась от момента подтверждения беременности до 20 недель гестации.
Результаты показали, что дидрогестерон значительно (в 2,4 раза!) снижает риск выкидыша при привычном невынашивании беременности. При этом в группе приема дидрогестерона был зафиксирован не только значительно более низкий риск невынашивания (6,9%) в сравнении с плацебо (16,8%, P=0,004), но и больший средний срок беременности до время родов (38±2 недели по сравнению с 37±2,4 недель; P=0,002).
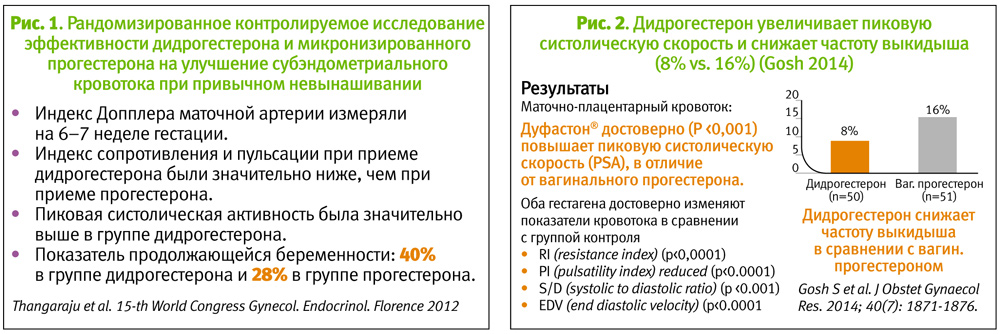
В другом РКИ эффективности дидрогестерона и микронизированного прогестерона на улучшение субэндометриального кровотока при привычном невынашивании было зафиксировано преимущество дидрогестерона в сравнении с прогестероном в отношении пролонгации беременности. Беременность продолжалась в 40% в группе дидрогестерона, тогда как в группе прогестерона – в 28% случаев (см. рис. 1). В 2014 г. опубликовано еще одно проспективное, рандомизированное, слепое сравнительное исследование Gosh, в котором проводилась оценка различия в маточно-плацентарном кровотоке и исходе беременности у женщин с привычным невынашиванием. Результаты показали, что дидрогестерон в отличие от вагинального прогестерона достоверно (P <0,001) повышает пиковую систолическую скорость (PSA) и снижает частоту выкидыша (8% в группе дидрогестерона в сравнении с 16% в группе вагинального прогестерона (см. рис. 2).
Подводя итог, стоит отметить, что современные врачи имеют сегодня знания, лечебно-диагностические возможности и лекарственные препараты, которые позволяют устранить такие осложнения течения беременности как угроза невынашивания или привычное (повторное) невынашивание.
Клинические данные убедительно демонстрируют, что применение дидрогестерона (Дуфастон®) максимально оправдано в данной клинической ситуации. Причем, применение дидрогестерона благоприятно сказывается не только на течении беременности, но также на состоянии новорожденного, а значит – на будущем семьи и общества.
Дуфастон® в полной мере можно считать ключом к выживанию эмбриона при старте беременности.
В блокнот врачу
Рекомендации по ведению женщин с угрожающим абортом
- Старт с Дидрогестерона 40 мг одномоментно, после этого 20 мг дидрогестерона (2х10 мг в день) или 30 мг Дидрогестерона (3х10 мг каждые 8 часов) непрерывно вплоть до 12-й недели беременности.
- Ввиду повышенного риска дородового кровотечения, повышения риска преждевременных родов, снижения внутриутробного роста плода и повышения перинатальной смертности предложено продолжить лечение дидрогестероном (20–30 мг в день до 37 недель беременности).
Рекомендации для женщин с привычным выкидышем
- Старт с дидрогестерона в дозе 30 мг в день после овуляции (1–5) в цикле, когда планируется зачатие, и продолжать до 12-й недели после положительного теста на ХГЧ.
- Если женщина с анамнезом ПНБ пришла к доктору уже беременная, следует подтвердить на УЗИ сердцебиение плода и начать с 40 мг дидрогестерона внутрь однократно, затем продолжать до 12 недели беременности в дозе 30 мг в день.
- Учитывая повышенный риск преждевременных родов, преждевременного излития околоплодных вод, кесарева сечения, послеродового атонического кровотечения и потребности в интенсивной терапии новорожденного или преэклампсии у этих женщин, рекомендуется продолжать лечение дидрогестероном в дозе 30 мг/день внутрь до 37-й недели беременности.

коментарів