До сьогодні обстеження нирок і сечових шляхів базується на класичному алгоритмі: скарги, анамнез, фізикальне обстеження пацієнта, лабораторні та функціональні дослідження. Проте прогноз захворювання нирок в основному визначається наявною функцією нирок. Тому в основі діагнозу хронічної хвороби нирок (ХХН), що класифікується за МКХ-Х за рубриками N18.1-9, лежить саме тривалість ниркових змін або їх функція.
Критерії визначення ХХН
Пацієнт має ХХН, якщо наявний будь-який з наступних критеріїв*:
- Пошкодження нирок ³3 місяців, яке виявлене за структурними або функціональними порушеннями нирок, з або без зниження ШКФ, та проявляється 1 або більше з наступних ознак:
- порушення в аналізах крові або сечі
- порушення, виявлені при візуалізаційних дослідженнях;
- порушення, виявлені при біопсії нирки.
- ШКФ <60 мл/хв/1,73 м2 протягом ³3 місяців, з або без інших ознак пошкодження нирок, наведених вище.
 Поняття хронічної хвороби нирок (CKD – chronic renal disease) та класифікація стадій використовується в дитячий нефрології з 2003 року. До речі, останній перегляд світових рекомендацій проведено в 2011 році (Detection, Monitoring and Care of Patients with CKD). З 2005 року, після затвердження ІІ З’їздом нефрологів України діагноз «ХХН» для дорослих та «ХЗН» (хронічне захворювання нирок) використовується і в нашій країні. Наказ МОЗ України № 365 від 20.07.05 р. визначає ХЗН як «хронічний процес, що може мати зворотній перебіг з відновленням функції нирок». Ця теза є дуже важливою, адже коректне призначення лікування в ранні строки ниркового ураження може врятувати життя дитини за рахунок попередження прогресування або відновлення функції нирок.
Поняття хронічної хвороби нирок (CKD – chronic renal disease) та класифікація стадій використовується в дитячий нефрології з 2003 року. До речі, останній перегляд світових рекомендацій проведено в 2011 році (Detection, Monitoring and Care of Patients with CKD). З 2005 року, після затвердження ІІ З’їздом нефрологів України діагноз «ХХН» для дорослих та «ХЗН» (хронічне захворювання нирок) використовується і в нашій країні. Наказ МОЗ України № 365 від 20.07.05 р. визначає ХЗН як «хронічний процес, що може мати зворотній перебіг з відновленням функції нирок». Ця теза є дуже важливою, адже коректне призначення лікування в ранні строки ниркового ураження може врятувати життя дитини за рахунок попередження прогресування або відновлення функції нирок.
Наявність ХЗН має встановлюватись незалежно від первинного діагнозу, ґрунтуючись на наявності пошкодження нирок або швидкості клубочкової фільтрації (ШКФ). При цьому ХЗН може само розглядатися як діагноз, наприклад: ХХН, 3 стадія, хронічний гломерулонефрит.
Практично всі з відомих функцій нирок можуть бути рутинно визначені у пацієнтів. Найчастіше в клінічній практиці, окрім водовидільної функції за діурезом, досліджують клубочкову, канальцеву та ендокринну функції нирок.
Порушення водовидільної функції нирок визначається на підставі зменшення виділення сечі та одночасній появі набряків і збільшенні маси тіла. Наявність пастозності або синюшності під очима вранці у дітей найчастіше є проявом гіпоксії тканин обличчя, зумовленої утрудненням дихання при наявності, наприклад, аденоїдів. Проте поява набряків на тілі, навпаки, частіше трактується як прояв алергії, але може свідчити про розвиток нефротичного синдрому і потребує проведення загального аналізу сечі.
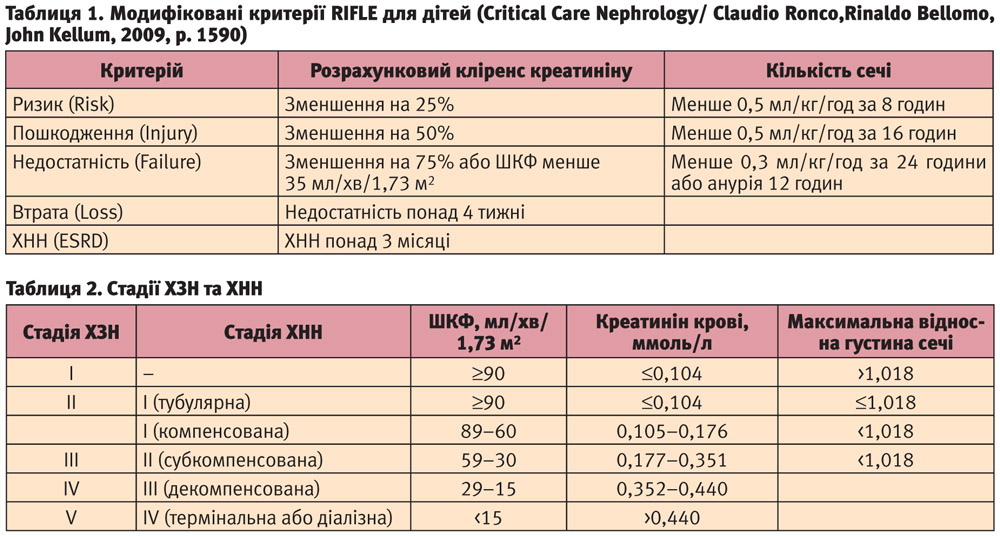
Таким чином, порушення водовидільної функції нирок є найпростішим у визначенні, але і дуже важливим компонентом, який разом із клубочковою функцією лежить в основі діагностики гострого ураження нирок (табл. 1).
Проте оцінка водовидільної функції частіше відображає гострі ниркові стани, для визначення доклінічного ураження нирок і прогнозу перебігу ХЗН визначають клубочкову функцію.
Клубочкова функція
Для оцінки клубочкової функції найчастіше визначають кліренс креатиніну або розрахункову швидкість клубочкової фільтрації. Останнім часом замість кліренсу ендогенного креатиніну досліджують кліренс цистатину С (пост-γ-глобуліну). Останньому властиве постійне співвідношення концентрації плазма/сироватка, він вільно фільтрується клубочками, повністю реабсорбується і катаболізується проксимальними канальцями, не змінює свого профілю при одночасному прийомі хворим цефалоспоринів, аспірину, циклоспорину. Цистатин С не взаємодіє з білірубіном, але показники його змінюються при кетонурії. Для визначення клубочкової фільтрації за цистатином С достатньо однієї проби крові. Аналіз виконується за лічені хвилини.
Клубочкова фільтрація за кліренсом ендогенного креатиніну може визначатися за допомогою двопорційної проби сечі із водним навантаженням або, більш коректно, із збором добового об’єму сечі за формулою Реберга-Тарєєва (для ШКФ понад 30 мл/хв):
ШКФ = Креатинін сечі (ммоль/л) х хвилинний діурез (мл/хв) / Креатинін крові (ммоль/л)
Хвилинний діурез вираховується на підставі величини діурезу за добу (мл), поділеного на 1440 хвилин.
У разі очікуваної ШКФ<30 мл/хв використовується наступна формула:
ШКФ = (Cc/Cк + Кс/Кк) х V / 2t
Де Сс — сечовина сечі, Ск — сечовина крові, Кс — креатинін сечі, Кк — креатинін крові, V — об’єм сечі в мл, t — час збору сечі (24 години).
Розрахована ШКФ ділиться на 1,73 поверхні тіла в м2.
Проте в амбулаторних умовах швидкість клубочкової фільтрації простіше визначати за формулами без дослідження сечі, з яких найбільш відома формула Шварца.
У пацієнтів дитячого віку для визначення ШКФ за кліренсом креатиніну найчастіше використовується формула Schwartz:
ШКФ = 0.413 х pict (в см) х113 / креатинін крові (ммоль/л)
Де 0,413 — значення коефіцієнту, введеного у 2009 році (http://en.wikipedia.org/wiki/Renal_function); для дітей віком до 5 років використовують коефіцієнт 0,313, для хлопчиків віком понад 13 років використовують коефіцієнт 0,616.
Згідно з наказом МОЗ України №365 від 20.07.05, нормальними значеннями ШКФ у дітей визначені наступні.
Рівень креатиніну сироватки крові збільшується лише при зниженні ШКФ понад половину від норми. Саме тому для оцінки функції нирок сьогодні рекомендовано визначати кліренс креатинину або розрахункову ШКФ. Слід відзначити, що рівень креатиніну крові залежить також від віку, статі, раси та поверхні тіла пацієнта. Критичним з точки зору прогресування ХЗН є зниження ШКФ нижче 60 мл/хв.
У дитячому віці рекомендуються показники співвідношення ШКФ та креатиніну крові, що визначають стадії ХЗН та відповідно хронічної ниркової недостатності (ХНН) відповідно до вищезгаданого наказу МОЗ України (табл. 2).
Вміст у крові сечовини, сечової кислоти, електролітів у крові і сечі (натрій, калій, фосфор, кальцій, алюміній) є додатковими маркерами порушення клубочкової функції нирок, але їх визначення не має прикладного значення.
У разі гіпертензії або цукрового діабету ШКФ збільшується за рахунок підвищення внутрішньоклубочкового тиску. Для її оцінки використовують визначення фільтраційної фракції та функціонального ниркового резерву, що проводиться у відділенні нефрології.
Ще одна функція, що рутинно визначається в амбулаторних умовах, — канальцева.
Канальцеві функції
Для визначення канальцевої функції досліджують питому вагу (відносну густину) сечі в аналізі за Зимницьким, осмолярність плазми або осмоляльність сечі. Про порушення канальцевої функції нирок свідчить неспроможність нирок підвищувати відносну густину сечі понад 1012 для молодших дітей та понад 1018 для старших за наявності фізіологічного діурезу або в ранковій порції сечі.
Показники аналізу сечі в нормі при дослідженні за Зимницьким:
- добовий діурез становить 0,8–2,0 л, або 65–80% від випитої рідини за добу;
- значне коливання протягом доби кількості сечі в окремих порціях (40–300 мл) і відносної густини (1,008–1,025);
- денний діурез переважає над нічним – 2:1;
- відносна густина хоча б однієї порції не нижча 1,012–1,018 у дітей.
Проба за Зимницьким дозволяє дослідити концентраційну функцію нирок. Хворий перебуває на звичайному режимі харчування з урахуванням кількості випитої рідини. Після спорожнення сечового міхура о 6 годині ранку кожні 3 години збирають сечу в окремі банки протягом доби (всього 8 порцій). При дослідженні сечі за Зимницьким основним є облік коливань відносної густини окремих порцій сечі. Якщо вона залишається на низькому рівні, це вказує на порушення концентраційної здатності нирок. Якщо відносна густина залишається на нормальному рівні або її коливання не перевищують 1,007 після прийому рідини, це свідчить про втрату нирками здатності до розведення. Вважається, що хоча б в одній порції питома вага (відносна густина) має бути 1018, а для дітей до 5 років — 1012. Для оцінки концентраційної функції можна також використовувати скорочену формулу: сума перших двох цифр діурезу та двох останніх цифр максимальної питомої ваги. В нормі сума має бути не менше 30 для дітей молодшого та старшого шкільного віку. Наприклад, аналіз за Зимницьким має діапазон 1005–1017, добова кількість сечі становить 1450 мл 17+14=31, що більше ніж 30 і що свідчить про нормальну концентраційну функцію нирок. Зниження концентраційної функції, перевищення нічного діурезу над денним свідчить про ниркову недостатність за канальцевим типом.
Збільшення діурезу в порівнянні з об’ємом випитої рідини спостерігається при сходженні набряків, прийомі діуретиків, початковій стадії ХНН, поліурічній стадії гострого ураження нирок (раніше використовували термін — гостра ниркова недостатність), тубулопатіях. Збільшення нічного діурезу (ніктурія) може виникати як пристосувальна реакція при обмеженні концентраційної функції нирок, а також при серцевій недостатності. Ізостенурія (відносна густина сечі у всіх порціях низька, коливання її в окремих порціях протягом доби менше 1,012–1,016) — важлива ознака ниркової недостатності і може спостерігатися у пацієнтів з ХГН, ХНН, нефросклерозом, при гідронефрозі та полікістозі. Вона є більш ранньою ознакою ниркової недостатності, ніж зростання вмісту креатиніну і сечовини крові. Зниження відносної густини (гіпостенурія) спостерігають при ХНН, у поліурічній стадії гострого ураження нирок, у період спадання набряків (зокрема після прийому сечогінних), а також при хворобах нирок з переважним ураженням канальців (пієлонефрит, інтерстиціальний нефрит, тубулопатія). Низька відносна густина сечі з малими коливаннями (1,000–1,001) з рідким підвищенням до 1,003–1,004 спостерігається при нецукровому діабеті. Гіперстенурія (підвищення відносної густини сечі) зустрічається при глюкозурії, значній протеїнурії, виділенні рентгеноконтрастних речовин, осмотичних діуретиків, при великих позаниркових втратах рідини (лихоманка, блювота, пронос), а також при обмеженні вживання рідини і в період збільшення набряків.
З метою оцінки концентраційної здатності канальців проба із сухоїдінням сьогодні не використовується.
Порушення канальцевих функцій визначається також за збільшенням екскреції низькомолекулярних глобулінів, ацидоамоніогенезу, ферментурії та дизритмії сечовипускань (переважання нічного діурезу над денним). Добова екскреція натрію, калію, фосфатів, кальцію, уратів, амінокислот є додатковими пробами для визначення канальцевої функції. Наприклад: фракційна екскреція натрію = (натрій сечі/ натрій сироватки крові) : (креатинін сечі/ креатинін сироватки крові) х 100%.
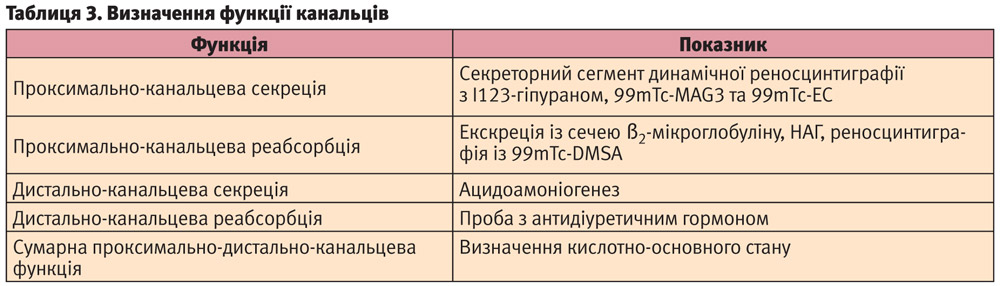
На відміну від оцінки сумарної канальцевої функції за Зимницьким існують більш коректні проби для визначення функції окремих структурних елементів канальця (табл. 3), що виконуються в спеціалізованих відділеннях. Так, секреторна функція звивистої частини проксимального канальця визначається за швидкістю виділення гіпурану на підставі динамічної реносцинтиграфії (норма 3–5 хвилин). Реабсорбційна функція проксимальних канальців визначається за екскрецією з сечею ß2-мікроглобуліну. В нормі цей низькомолекулярний протеїн має повністю реабсорбуватися в проксимальних канальцях.
Радіонуклідні дослідження функції нирок, що наведені в табл. 3, є окремою групою методів для інформативної оцінки функції нирок (рис. 1).
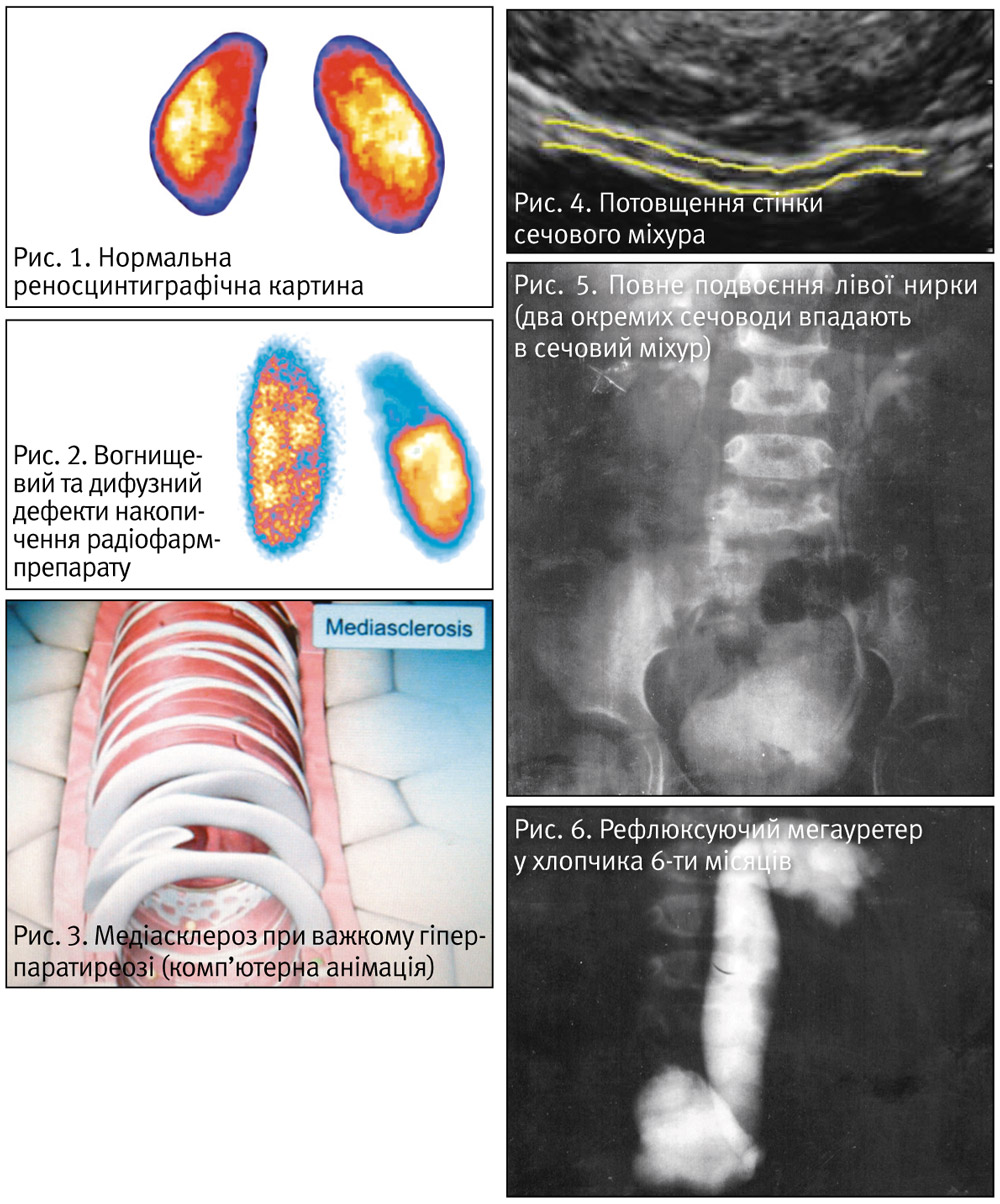 Окрім коректної оцінки ШКФ та канальцевих функцій, під час проведення реносцинтиграфії можна оцінити нирковий кровообіг, а також виявити дефекти накопичення радіофармпрепарату дифузного (нефросклероз) або вогнищевого (пухлина, кіста) характеру (рис. 2).
Окрім коректної оцінки ШКФ та канальцевих функцій, під час проведення реносцинтиграфії можна оцінити нирковий кровообіг, а також виявити дефекти накопичення радіофармпрепарату дифузного (нефросклероз) або вогнищевого (пухлина, кіста) характеру (рис. 2).
Біохімічні дослідження є важливою складовою діагностики захворювань нирок. Окрім сироваткового вмісту креатиніну, сечовини, що потрібні для розрахунку ШКФ, корисну інформацію мають дослідження сечової кислоти та гострофазові проби. Гіперурекемія корелює з гіпертензією, а корекція вмісту сечової кислоти алопуринолом може бути ефективною в нормалізації артеріального тиску у дітей. Визначення АСЛ-О та проведення тесту на стрептококовий піогенний екзотоксин В SPE є доцільними при гломерулонефриті для обґрунтування необхідності тривалої пеніцилінопрофілактики, СРП — для оцінки необхідності корекції ліпідограми та визначення активності пієлонефриту. Білкові фракції досліджуються при нефротичному синдромі (гіпер-α-2-глобулінемія), СЧВ (гіпер-γ-глобулінемія). Загальний холестерин визначають при НС, повну ліпідну панель (тригліцериди, ліпопротеїди низької густини, дуже низької густини, високої густини, апопротеїн) та коефіцієнт атерогенності — при діабетичному ураженні нирок і метаболічному синдромі. Дослідження кислотно-лужного стану проводиться в умовах стаціонару.
Для оцінки порушень фосфорно-кальцієвого обміну сучасні настанови вимагають визначення сироваткового вмісту паратгормону та вітаміну D. Як додаткові опції використовують двофотонну абсорбціометрію та МРТ судин (кальцифікація медії), рис. 3.
Імунологічні дослідження показані при тривалій імуносупресії, яка супроводжується виникненням рецидивуючих інфекцій. Дослідження при системних захворюваннях, насамперед визначення антинуклеарного фактора, антитіл до дволанцюгової ДНК, Sm-антитіл, необхідні при встановленні діагнозу СЧВ, ревматоїдного фактора — ревматоїдного ураження нирок, р-, сANCA (антитіла до мієлопероксидази та протеїнкінази) — васкулітів, антитіла до гломерулярної мембрани — при синдромі Гудпасчера, С-3 нефротичний фактор — нефротичного синдрому, генетичні дослідження — низки вроджених нефропатій.
Серцево-судинний моніторинг доцільно виконувати у дітей із наявною гіпертензією та порушеннями серцевого ритму. Зокрема, Холтеровський моніторинг дозволяє визначитись із необхідністю та підходами до медикаментозної корекції.
Ультразвукова діагностика є початковим та обов’язковим скринінговим дослідженням для всіх пацієнтів нефрологічного профілю. За допомогою УЗД оцінюють розмір, форму, об’єм, положення нирок, чашечок, мисок і сечового міхура (рис. 4), склеротичні рубці, камені.
Дослідження дозволяє визначити масу нирок, наявність обструкції, заочеревинних уражень. У поєднанні з водним навантаженням і стимуляцією сечогінними можна отримати орієнтовну інформацію про ступінь обструкції, наявність рефлюксу. Оцінка даних УЗД у вертикальному положенні характеризує рухомість нирок, а у комбінації з доплер-УЗД — особливості гемодинаміки.
Доплер-сонографія судин нирок дозволяє встановити стеноз артерій 1–3 калібру, показники кровотоку, при чому швидкість кровотоку та індекс резистентності є одними із найінформативніших. Останній розраховується за формулою:
IR= (V sys.-V dias.)/V sys.
(В нормі складає 0,6–0,7; при стенозі <0,5).
Різниця IR між нирками в нормі <0,02, за наявності стенозу >0,02 – 0,16. Триплекс-режим УЗД або енергетичний доплер демонструє інтегральне кровонаповнення органу.
Більш інформативним у визначенні стенозу ниркових артерій є магнітно-резонансна томографія з контрастом (магневістом), яка окрім представлення положення, форми і маси нирок в режимі 3D, надає вичерпну інформацію про стан судин.
Рентгенологічні обстеження нирок проводять при необхідності отримання додаткової інформації до даних УЗД, оцінки уродинаміки (екскреторна урографія) та в разі наявності ІСС (мікційна цистограма). Оглядовий знімок живота виконується за обмеженими показаннями, а саме: визначення непрозорих конкрементів або нефрокальцинозу. Внутрішньовенна урографія дає додаткову інформацію про форму, положення нирок, рубці, камені, аберантні артерії (рис. 5).
Для оцінки уродинаміки екскреторну урографію проводять починаючи з 12-ї хвилини після введення рентгеноконтрастної речовини з відстроченими знімками та стимуляцією сечогінним у разі необхідності виявлення функціональної обструкції. Дослідження доцільно проводити з ізо- або гіпоосмотичними контрастними сполуками, що мають подвійний шлях виведення через клубочки та секреції канальцями (везіпак, юніпак, ультравіст 300). Помірна гідратація та застосування ацетилцистеїну перед екскреторною урографією може дещо зменшити нефротоксичний вплив рентгеноконтрастів.
Мікційна цистограма є обов’язковим дослідженням для хлопчиків з ІСС та другим епізодом інфекції у дівчаток у віці до 5 років (рис. 6).
Пасивна цистограма не проводиться, наявність рефлюксів без мікції виявляють при реносцинтиграфічному дослідженні. Знімок виконують таким чином, щоб в полі зору були нирки. Мікційна цистограма дозволяє виявити рефлюкси, порушення в звільненні сечового міхура, розмір міхура тощо. Більш інформативною вважається радіонуклідна мікційна цистографія.
Ретроградна пієлографія для оцінки порушення уродинаміки сечовивідних шляхів вище сечового міхура проводиться за призначенням уролога. Ниркова артеріографія, що дозволяє виявити місце стенозу ниркової артерії та артеріовенозні вади, є доцільною в діагностиці вазоренальної гіпертензії. Мультиспіральна комп’ютерна томографія дає вичерпну інформацію про структуру нирки та є незамінною в диференціальній діагностиці новоутворень, кіст нирок, в тому числі інфікованих та ехінококових, мультикістозу та аномалій розвитку нирок. Її виконання показане також для верифікації заочеревинної маси включно з аортальними вузлами разом із визначенням сироваткової концентрації тумор-2-пируваткінази в діагностиці раку нирки та в разі ураження нирок метастазами.
Для ілюстрації наводимо наступне клінічне спостереження. Хлопчик 13 років наприкінці літа почав скаржитись на слабкість, втомлюваність, відсутність апетиту. До цього часу вважав себе здоровим. При обстеженні серед параклінічних показників звертало на себе увагу збільшення ШОЕ, СРП ++, підвищення концентрації креатиніну в крові до 112 мкмоль/л, сечовини — до 10 ммоль/л, наявність протеїнурії до 1 г/добу та збільшені за розміром нирки за даними УЗД. При проведенні реносцинтиграфії виявлені вогнища підвищеного накопичення радіофармпрепарату. При спіральній комп’ютерній томографії запідозрена належність цих елементів до екстрамедулярних осередків кровотворення. За наявності попередньо нормальної гемограми проведена стернальна пункція, яка верифікувала діагноз мієлобластного лейкозу.
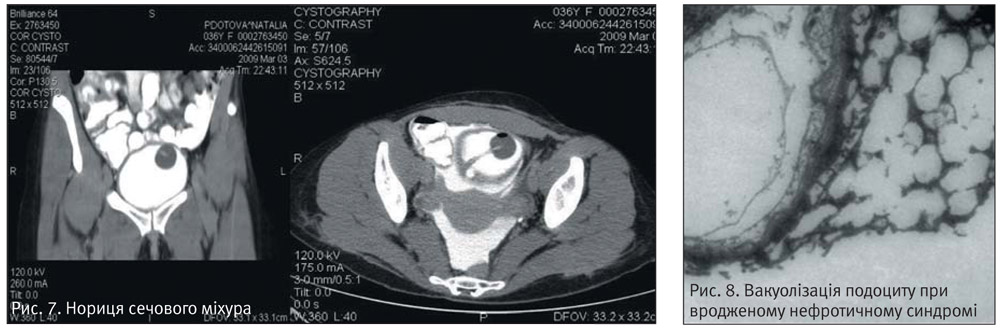
Цистоскопія показана для визначення діагнозу циститу при його рецидивуючому перебігу. Окрім визначення катарального, кістозного, бульозного, геморагічного, папіломатозного та інтерстиціального варіантів, що визначають необхідність та доцільність внутрішньоміхурової терапії, це дослідження може встановити рідкі захворювання: сторонні тіла, туберкульоз, пухлину, лейкоплакію. За необхідності після проведення цистоскопії для верифікації цілісності сечового міхура можна проводити комп’ютерну томографію (рис. 7).
Біопсія нирок є важливим «експертним» дослідженням у визначенні і нефрологічного діагнозу. Основним показанням для її проведення є визначення морфологічної характеристики ураження нирок (інтерстиціальний нефрит, амілоїдоз) та ступеня змін для обґрунтування терапії (люпус-нефрит, гломерулонефрит). Світлова та електронна мікроскопія є взаємодоповнюючими та несуть унікальну інформацію про структурну будову нефронів (рис. 8).
Абсолютними протипоказаннями для проведення нефробіопсії є єдина нирка та порушення гемостазу, наприклад при геморагічному васкуліті або хворобах крові.
Єдиним методом для остаточної верифікації діагнозу часто виступає генетичний аналіз, який є вагомим та інформативним у виявленні вроджених захворювань нирок. За його допомогою визначаються як рідкі синдроми, так і проводиться диференціація клінічних синдромів.
Для ілюстрації наводимо наступне клінічне спостереження. У віці 5 років при оформленні в дитячий садок у хлопчика при аналізі сечі вперше було виявлено наявність 15–20 еритроцитів в полі зору. Враховуючи транзиторну еритроцитурію та наявність гіперурикемії і епізодів ацетонемічного синдрому ці зміни трактували як сольовий діатез. У третьому класі вчителька помітила, що дитина недочуває. Після проведення аудіографічного дослідження діагностували нейросенсорну туговухість та встановили нефрологічний діагноз синдрому Альпорта, що супроводжувався персистуючою еритроцитурією та мікроальбумінурією. В генеалогічному анамнезі виявлена наявність безсимптомної еритроцитурії у матері дитини. Хлопчику проведено ендопротезування органу слуху. До 16 років функція нирок за швидкістю клубочкової фільтрації була збережена. При черговому дослідженні крові встановлено наявність мегакаріоцитарної тромбоцитопенії. В 17–18 років стали спостерігати появу мікроальбумінурії/макроальбумінурії та зниження ШКФ до 65–70 мл/хв. Проведено генетичне дослідження, встановлений діагноз спадкового нефриту з ураженням 6 α-ланцюгу Х 22q.
На сьогодні генетичні дослідження нерідко набувають першочергового значення в дитячий нефрології. Так, за аналізом букального епітелію в слині або сироватки крові можна встановити понад 15 різновидів вродженого нефротичного синдрому, аутосомно-домінантний і аутосомно-рецесивний полікістоз нирок, а також ниркові захворювання, які є складовою більш тяжких генетичних захворювань. Наприклад, ген полікістозу PKD 1 із клінічними проявами полікістозу нирок може бути проявом туберозного склерозу, який характеризується ураженням центральної нервової системи, шкіри та нирок.
Таким чином, дослідження функціонального стану нирок може бути досить тривалою і кропіткою справою, але рутинне визначення креатиніну крові для розрахунку швидкості клубочкової фільтрації та аналіз за Зимницьким і реносцинтиграфія дозволяє встановити більшу частину порушень функціонального стану нирок, визначити наявність хронічного захворювання нирок та можливий прогноз перебігу ниркової хвороби.
* Am J Kidney Dis 2002;39 (2 suppl 1):S18; ІІ З’їзд нефрологів України, 2005.


коментариев