Дизметаболічні нефропатії – це група захворювань, що характеризується інтерстиціальним процесом у нирках внаслідок порушення обміну речовин. В Україні у практиці педіатра, сімейного лікаря частіше зустрічається синонім цього терміну – сечосольовий діатез. Поява солей у сечовому осаді може бути транзиторною (при одноманітному харчуванні чи тимчасових порушеннях ферментних систем організму) або постійною (при хронічних захворюваннях, генетично детермінованому порушенні обміну речовин, низькій якості питної води).
До факторів, що сприяють утворенню кристалів, відносять високу концентрацію каменеутворюючих солей в сечі, недостатній водний режим, рідке сечовипускання, тривале використання медикаментів, наявність інфекції сечових шляхів, порушення травлення та ін. Тривала кристалурія, незалежно від її причини, призводить до відкладення кристалів у нирковій тканині з розвитком інтерстиціального процесу, або солей у порожнинній системі нирок з утворенням конкрементів, ускладненням у вигляді мікробнозапальних захворювань нирок і сечовивідних шляхів, порушення уродинаміки [7].
Епідеміологія
Кристалурії та сечокам'яна хвороба (СКХ) посідають одне з провідних місць у структурі урологічних і нефрологічних захворювань за розповсюдженістю, частотою звертання за медичною допомогою і госпіталізацією до стаціонару. Так, на уролітіаз страждає 8–15% населення Європи і Північної Америки. У країнах СНД на СКХ, за даними деяких авторів, страждає від 3 до 6% населення [5]. Найбільша розповсюдженість відмічається у мешканців Центральної Азії, Північного Кавказу, Білорусії, Казахстану, Алтаю. Захворюваність на СКХ у Росії складає 500–550 випадків на 100 тис. населення. В цілому у дітей і у дорослих СКХ частіше виявляється серед представників чоловічої статі. Розповсюдженість захворювання серед дитячого населення набагато нижча, ніж у дорослих, і складає 19–20 випадків на 100 тис. населення, тоді як у підлітків 80–82 випадки (в середньому 40,6 за даними 2006 року і 109,31 –за даними 2010 року), а у дорослих 450–460 випадків на 100 тис. населення [3]. За даними щорічних звітів відділення нефрології Київської міської дитячої клінічної лікарні №1, кількість дітей, госпіталізованих з приводу дизметаболічної нефропатії, зросла з 4,58% за 2006 р. до 9,65% за 2011 р. Крім того, у 34% дітей, госпіталізованих у відділення нефрології, супутній діагноз представлений дизметаболічною нефропатією або кристалурією. За даними російських колег, частота виявлення дизметаболічних нефропатій в останні роки коливається у межах 11–13%, що також значно перевищує показники 2000-х років, коли вони складали 9,6–7,9% у загальній структурі хвороб нирок.
Класифікація кристалурій
Міжнародна класифікація хвороб,10-й перегляд
Е 79. Порушення обміну пуринів та піримідинів.
Е 79.0 Гіперурикемія без ознак артриту та подагричних вузлів.
Е 79.1 Синдром ЛешаНіхена.
Е 79.8 Інші порушення обміну пуринів та піримідинів.
Е 79.9 Порушення обміну пуринів та піримідинів, неуточнене.
Е 83. Порушення мінерального обміну.
Е 83.4 Порушення обміну магнію.
Е 83.5 Порушення обміну кальцію.
Е 83.8 Інші порушення мінерального обміну.
Е 83.9 Порушення мінерального обміну, неуточнене.
Ураження нирок при порушенні обміну сечової кислоти: Гіперурикемія (первинна та вторинна ). Гіперурікозурія. Подагра. Ксантинурія. Хвороба Леша Ніхена.
Ураження нирок при порушенні обміну гліоксилової кислоти: Первинна гіпероксалурія ( І та ІІ типи). Оксалатна нефропатія. Вторинна гіпероксалурія.
Фосфатурії. Гіперкальціурії. Цистинурії.
Етіологічні фактори
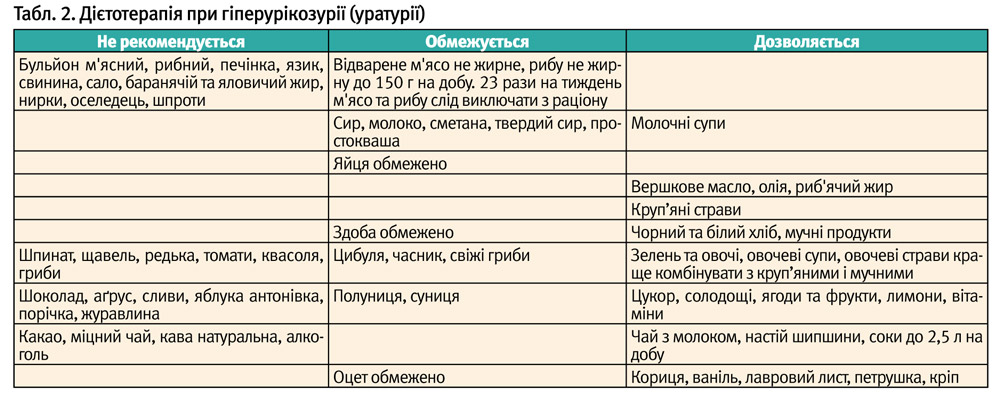
Причинами гіперурікозурії/гіперурикемії є: особливості харчування (переважання в раціоні продуктів, які містять пурини – м'яса, ковбаси, субпродуктів, консерв, ікри, шоколаду), нервовоартритична аномалія конституції з рецидивуючим ацетонемічним синдромом, подагра у близьких родичів; спадкові захворювання, в основі яких лежать порушення синтезу сечової кислоти – ксантинурія, хвороба Леша–Ніхена, тривале застосування медикаментів (сечогінні, цитостатики, антигіпертензивні препарати, нестероїдні протизапальні препарати), лімфопроліферативні захворювання.
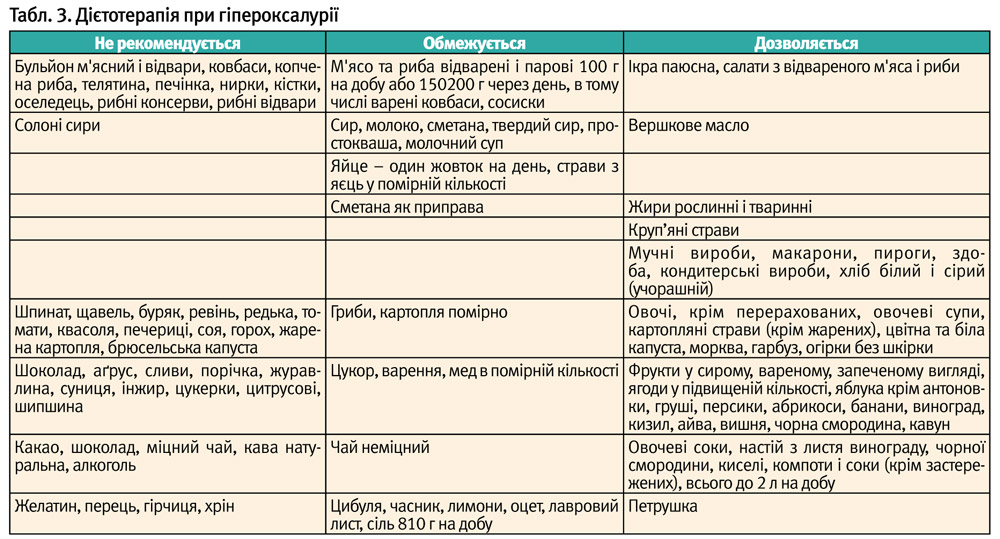
Гіпероксалурія розвивається: при генетично детермінованих захворюваннях – первинній гіпероксалурії, оксалатній нефропатії; вторинна – при вживанні великої кількості зелені, цитрусових, шипшини; у часто хворіючих дітей, дітей з хронічними захворюваннями шлунково-кишкового тракту, при інфекціях сечовивідних шляхів, при тривалому застосуванні глюкокортикоїдів, протисудомних препаратів, дефіциті вітаміну В6 [4].
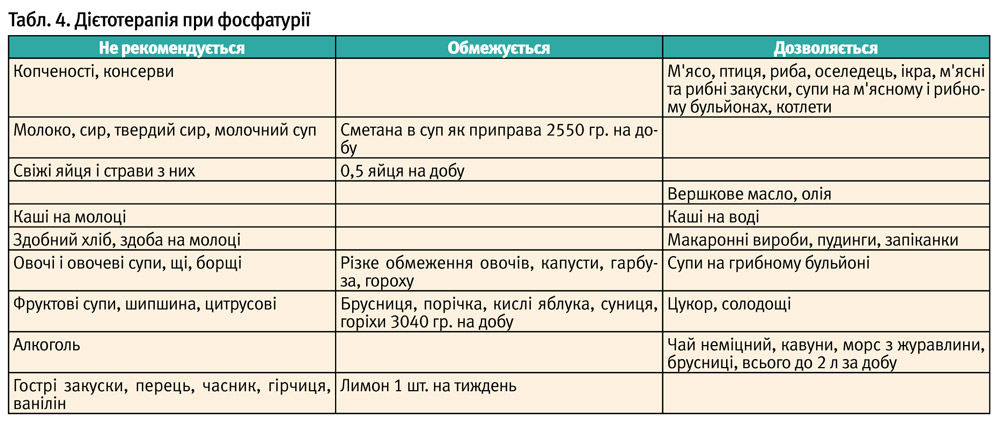
Підвищення екскреції фосфатів (трипельфосфатів або аморфних фосфатів) і кальцію виникає при вітамін D-дефіцитному рахіті, тубулопатіях (спадкових захворюваннях, які супроводжуються порушенням фосфорнокальцієвого обміну), ювенільному остеопорозі, переважанні молочних продуктів у раціоні дитини, у часто хворіючих дітей.
Діагностика
Критеріями постановки діагнозу є: документоване порушення обміну речовин з надлишком солей в сечі, виявлення ехопозитивних включень в мисках нирок за даними УЗД та наявність сечового синдрому [1].
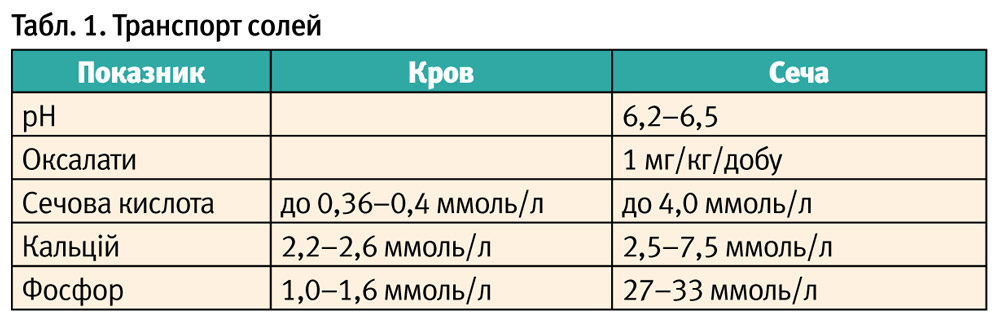
Обстеження пацієнта з дизметаболічною нефропатією включає: збір анамнезу (у тому числі родинного), проведення аналізів сечі (загального, аналізу за Нечипоренком, бактеріологічне дослідження сечі, аналіз за Зимницьким, добова протеїнурія), транспорту солей, загального аналізу крові, біохімічного дослідження крові, УЗД нирок та сечового міхура, за необхідності – проведення рентгенологічного обстеження (оглядової рентгенографії органів черевної порожнини, екскреторної урографії). «Строкатий» сечовий синдром у пацієнта з дизметаболічною нефропатією характеризується наявністю солей (урати, фосфати, оксалати), лейкоцитурією та еритроцитурією, протеїнурією; може супроводжуватися зміною кольору сечі, збільшуватися її відносна густина. Аналіз транспорт солей передбачає визначення рН сечі, екскреції сечової кислоти, оксалатів, кальцію і фосфору з сечею, вмісту сечової кислоти, фосфору і кальцію у сироватці крові. При УЗД солі виглядають як ехопозитивні утворення.
Клініка, можливі ускладнення
Клінічними проявами дизметаболічної нефропатії найчастіше є: дизуричні явища, больовий синдром, зміна кольору сечі – цегляно-червоний (при уратурії), молочно-сірий (при фосфатурії), біло-жовтий (при оксалурії); гематурія, диспептичні розлади.
Можливі ускладнення: приєднання запалення (цистит, пієлонефрит), кровотеча, підвищення артеріального тиску (особливо у підлітків та дорослих), СКХ, гостра ниркова недостатність, формування інтерстиціального процесу в нирках, хронічної ниркової недостатності.
Лікування
В основі лікування дизметаболічної нефропатії лежить регулярне дотримання дієти (табл. 2-4), яка включає раціональне змішане харчування, залежно від типу кристалурії, і виключає функціональне навантаження для активної частини нефрону – тубулярного апарату. Для збільшення діурезу призначається велика кількість рідини – 2 л на 1,73 кв. м поверхні тіла. У лікуванні дітей з дизметаболічними нефропатіями широко застосовуються фітопрепарати і збори лікарських рослин, які мають літолітичну дію, покращують обмінні процеси, сприяють виведенню продуктів обміну не тільки через сечовидільну систему, але і через шлунково-кишковий тракт [6,8].
Фітопрепарати виявляють комплексну дію: діуретичну, протизапальну, спазмолітичну, антиоксидантну, нефропротекторну та ін.
У терапії дизметаболічної нефропатії, крім дієтичних рекомендацій і застосування літолітичних препаратів, необхідно також застосовувати мембраностабілізатори і ферменти [2]. Для усунення больового синдрому застосовуються спазмолітики та нестероїдні протизапальні препарати. Курс лікування триває 1–2 місяці.
При гіперурікозурії/гіперурикемії призначають:
- Блемарен 1 табл. 3 р. на добу під контролем рН сечі;
- Канефрон (7–50 крап. 3 р. на добу, 1 табл. 3 р. на добу);
- Аллопуринол 5 мг/кг/добу (рівень сечової кислоти в сироватці крові >0,5 ммоль/л та відсутність ефекту від застосування дієтотерапії).
При гіпероксалурії призначають:
- Уролесан 1 кап. 3 р. на добу (5 мл 3 р. на добу, 8–10 крапель 3 р. на добу), 10 діб – ферменти 1 др. 3 р. на добу; 10 діб – канефрон 1 табл. 3 р. на добу.
- Часникові капсули 2 к. 3 р. на добу + уролесан 1 кап. 3 р. на добу (5 мл 3 р. на добу, 8–10 крапель 3 р. на добу) .
- Піридоксин (В6) 1–3 мг/кг/добу, ортофосфати (2% р-н ксідіфону 1 ч. л. 3 р. на добу або омега-3 – 12 к. на добу.
- Фітоліт 1–2 табл. тричі на добу.
При фосфатурії призначають:
- Уролесан 1 кап. 3 р. на добу (5 мл 3 р. на добу, 8–10 крапель 3 р. на добу), 10 діб – ферменти 1 др. 3 р. на добу; 10 діб – канефрон 1 табл. 3 р. на добу.
- ортофосфати (2% р-н ксідіфону 1 ч. л. 3 р. на добу або омега-3– 12 к. на добу + уролесан 1 кап. 3 р. на добу (5 мл 3 р. на добу, 8–10 крапель 3 р. на добу) .
- Вітамін Д3 (альфакальцидол, кальцитріол) – 0,25–0,5 мкг на добу.
Профілактика та санаторно–курортне лікування
Аналіз захворюваності хвороб сечової системи дозволив зробити висновок про необхідність зближення позицій урологів і нефрологів у вирішенні загальних проблем для подальшого удосконалення спеціалізованої допомоги дітям. Це стосується у першу чергу не тільки вроджених вад розвитку сечовивідної системи, але і обмінної патології нирок. Спільний аналіз ситуації дозволив відпрацювати позицію стосовно профілактики дизметаболічних нефропатій. Для профілактики кристалурії рекомендується диспансерне спостереження за дітьми з родин, у яких є спадкова схильність до СКХ, часто хворіючими дітьми, з хронічними захворюваннями шлунково-кишкового тракту, дітьми, які протягом тривалого часу (місяці, роки) отримують будь-які препарати (глюкокортикоїди, цитостатики, нестероїдні протизапальні препарати, сечогінні, протисудомні, антигіпертензивні та інші). Періодично контролювати загальний аналіз сечі, за необхідності проводити більш поглиблене обстеження – УЗД нирок, транспорту солей та ін. З метою профілактики дизметаболічної нефропатії необхідно вживати достатню кількість рідини: у холодний період року – 40 мл/кг маси тіла на добу, влітку – до 60 мл/кг на добу (за відсутності артеріальної гіпертензії). Діти з дизметаболічною нефропатією повинні знаходитися на диспансерному обліку у дитячого нефролога, контролювати загальний аналіз сечі 1 раз на місяць (за наявності інфекції сечовивідних шляхів – 1 раз на 2 тижні), аналіз транспорту солей та УЗД нирок – 1 раз на 6 місяців, поглиблене обстеження в умовах стаціонару – 1 раз на рік. Обов'язковими є контроль за нирковими функціями з визначенням швидкості клубочкової фільтрації. З урахуванням концепції хронічної хвороби нирок урологічного підходу до даних пацієнтів недостатньо. Нефрологічна складова вкрай необхідна для профілактики обмінних нефропатій з метою попередження розвитку ускладнень.
Санаторно-курортне лікування передбачає вживання наступних мінеральних вод. При гіперурікозурії: «Свалява», «Лужанська», «Поляна Квасова», «Бжні», «Есентукі-4» та «Есентукі -7», «Боржомі». При гіпероксалурії: «Єсентукі №20», «Смирновська», «Нафтуся», «Славяновська, «Саірме». При фосфатурії: «Доломітний нарзан».
При вживанні мінеральної води її кількість не повинна перевищувати 35 мл/кг маси тіла (на один прийом не більше 200 мл).
Висновки
Дизметаболічна нефропатія – група захворювань з різною етіологією і патогенезом, що характеризується інтерстиціальним процесом у нирках внаслідок порушення обміну речовин.
Поява солей в сечовому осаді може бути ознакою спадкової патології, а частіше – відображенням стану здоров'я і способу життя дітей. Своєчасна діагностика дизметаболічної нефропатії та її адекватна терапія дають можливість стабілізувати обмін речовин у дитини, призупинити та запобігти розвитку ускладнень.


коментариев