
ВОЗМОЖНОСТИ НЕГОРМОНАЛЬНОЙ КОРРЕКЦИИ УРОВНЕЙ ПРОЛАКТИНА НА ФОНЕ ГОРМОНАЛЬНОЙ КОНТРАЦЕПЦИИ У СЕКСУАЛЬНО АКТИВНЫХ МОЛОДЫХ ЖЕНЩИН (ЧАСТЬ 2)
(Начало – в №3 (60) 2015 г.)
В период лечения и после его окончания до момента обращения за подбором гормональной контрацепции менструальный цикл у девушек 1 группы был регулярным длительностью от 28 до 35 дней.
Длительность менструального цикла у пациенток 2 группы находилась в пределах от 28 до 33 дней, регулярные менструации имели продолжительность 3–7 дней.
Изучение экстрагенитальной патологии показало,что соматический статус осложнен хроническими заболеваниями у 48,6% пациенток 1 группы и у 34,7% девушек из 2 группы. Следует отметить, что, несмотря на значительную частоту сопутствующей патологии, хронические заболевания не носили тяжелого характера. Сопутствующая экстрагенитальная патология не требовала проведения специального лечения и не являлась противопоказанием к назначению КОК.
По результатам оценки гормонального профиля оказалось, что уровни всех изученных гормонов, в том числе ПРЛ, в обеих сравниваемых группах не выходили за рамки возрастных нормативов. Общий анализ крови и гемостазиограмма в момент обследования у всех пациенток также соответствовали нормативам.
 Минимальная продолжительность применения КОК составила 14 циклов, а максимальная – 30 циклов. Эстроген-гестагенные препараты все девушки переносили хорошо, но 32 из 144 пациенток (22,2%) отметили постепенное уменьшение интенсивности менструальноподобных реакций, вплоть до их прекращения. В 1 группе НМЦ в процессе приема КОК было в 7 раз больше, чем во 2 группе. Так, в основной группе скудные менструации на фоне применения гормональной контрацепции отметили 21 (29,2%) и прекращение менструаций – 7 (9,7%) из 72 девушек. Прием КОК вызвал скудные менструации лишь у 4 (5,6%), а аменорея не возникла ни у одной из 72 первоначально здоровых пациенток 2 группы.
Минимальная продолжительность применения КОК составила 14 циклов, а максимальная – 30 циклов. Эстроген-гестагенные препараты все девушки переносили хорошо, но 32 из 144 пациенток (22,2%) отметили постепенное уменьшение интенсивности менструальноподобных реакций, вплоть до их прекращения. В 1 группе НМЦ в процессе приема КОК было в 7 раз больше, чем во 2 группе. Так, в основной группе скудные менструации на фоне применения гормональной контрацепции отметили 21 (29,2%) и прекращение менструаций – 7 (9,7%) из 72 девушек. Прием КОК вызвал скудные менструации лишь у 4 (5,6%), а аменорея не возникла ни у одной из 72 первоначально здоровых пациенток 2 группы.
У девушек обеих групп с НМЦ, возникшими на фоне приема КОК, было решено отменить гормональный препарат и назначить растительный допаминомиметик в форме лекарственного препарата Мастодинон® («Бионорика СЕ», Германия).
Согласно многократно обоснованным фармакологическим и медицинским исследованиям, содержащиеся в фитопрепаратах компоненты экстрактов Vitex agnus castus обладают уникальной природной способностью связывать допаминовые рецепторы. Оригинальные препараты специального экстракта Vitex agnus castus BNO 1095, стандартизованного по содержанию циклических дитерпенов (Мастодинон, Циклодинон) высочайшего качества из отборного сырья с плантаций Бионорики c запатентованным допаминэргическим действием имеют химическую структуру дитерпенов. Допаминэргический эффект этих компонентов заключается в дозозависимом сдерживании образования цАМФ лактотрофами передней доли гипофиза и, тем самым, ингибировании синтеза пролактина. Благодаря Vitex agnus castus, препараты нормализуют гормональный дисбаланс путем влияния на гипоталамо-гипофизарную регуляцию, в том числе при феномене «латентной гиперпролактинемии». Существующие формы выпуска – капли или таблетки (Мастодинон) дают возможность индивидуального выбора схемы лечения. Важно отметить, что препарат может применяться без учета дней и фазы менструального цикла, хорошо переносится, пригоден для долговременной терапии.
Клиническими проявлениями лечебного воздействия препарата являются:
- Быстрое устранение болей в груди;
- Обратное развитие доброкачественных гиперпластических заболеваний;
- Улучшение психического статуса и устранение нейро-вегетативных расстройств;
- Восстановление ритма и нормализация интенсивности менструации.
Наряду с основным действующим компонентом – плодами Аврамова дерева, или Витекса священного (Vitex agnus castus), в состав препарата Мастодинон® включены в гомеопатических разведениях экстракты фиалки альпийской, касатика разноцветного, стеблелиста василистниковидного, лилии тигровой, а также чилибуха игнация.
Комплексное воздействие фитопрепарата способствует устранению головных болей и приступов мигрени, психических расстройств и психовегетативных кризов, восстановлению менструального цикла и ослаблению выраженности дисменореи и предменструального синдрома.
В практике детских и подростковых гинекологов препарат Мастодинон® достаточно успешно применяется в целях устранения супрафизиологического уровня пролактина у девушек с мастодинией, с доброкачественными заболеваниями молочных желез, с нарушением менструального цикла по типу олигоменореи и аменореи, с предменструальным синдромом. Вместе с тем, в доступной литературе не удалось встретить публикаций о применении Мастодинона® у подростков в целях устранения побочных эффектов приема гормональных препаратов и снижения выявленной на фоне гормонотерапии гиперпролактинемии.
В соответствии с чем целью исследования явилась оценка эффективности применения Мастодинона® в комплексе с КОК. Длительность применения препарата на фоне КОК составила 6 месяцев. Беременность и хронический эндомиометрит, как причина НМЦ, у всех пациенток была исключена.
Проведено клиническое проспективное (параллельные группы), нерандомизированное, моноцентровое, открытое исследование (IV фаза) с активным контролем.
Первичными целевыми критериями эффективности лечебного воздействия препаратами, содержащими Vitex agnus castus, явились количество жалоб, частота регулярных менструаций, уровень пролактина.
Вторичные целевые критерии характеризовались параметрами безопасности (число и выраженность побочных реакций).
При изучении особенностей преморбидного фона было обнаружено, что у 25 из 32 пациенток (78,6%) возникновению НМЦ предшествовал неблагоприятный фон (воздействие стрессовых ситуаций, умственные нагрузки, физическое и психическое перенапряжение незадолго до выявления ГП).
В момент обследования 19 (59,4%) девушек имели соответствующую возрастным нормативам массу тела, избыток массы тела сохранился у 35,6%, тогда как дефицит массы тела – у 5,0% больных.
При осмотре молочных желез выявлено их полноценное развитие до Ма 4–5. При пальпации у 13 пациенток (40,6%) обнаружена неоднородность или диффузные уплотнения без четких контуров в ткани железы и болезненность, что соответствует клинической картине фиброзно-кистозной болезни. При надавливании в области сосков у 14 (43,8%) больных обнаружено отделяемое, в их числе у 9 – серозный характер отделяемого и у 6 – молозиво в скудном и умеренном количестве. Геморрагического содержимого млечных выводных протоков не было отмечено ни у одной из обследованных пациенток.
Ультразвуковое исследование молочных желез позволило выявить признаки фиброзно-кистозной болезни у 13 больных (40,6%), о чем свидетельствовало расширение протоков молочных желез с образованием кист, разрастанием соединительной ткани и эпителия протоков. При ультразвуковом исследовании щитовидной железы патологии не выявлено у 100% пациенток.
При гинекологическом осмотре и УЗИ органов малого таза у 22 (68,7%) пациенток определялось уменьшение размеров матки и наличие кистозных однотипных включений в яичниках, характерных для пользователей монофазными КОК.
По результатам оценки эндокринного статуса в исходном цикле обследования выявлены следующие отклонения от нормативных величин. Уровень ПРЛ был выше нормативных значений у всех больных (710–1560 мМЕ/л), среднее геометрическое значение ПРЛ для всей когорты больных составило 770,2 мМЕ/л. В то же время уровень ФСГ и ЛГ был ниже средних нормативных показателей по всем возрастным группам. Одновременно выявлено закономерное снижение уровня эстрадиола. Показатели тестостерона были в пределах нормы. Средний уровень ДГА также не выходил за пределы нормативных значений. Уровень ТТГ и показатели тиреоидных гормонов у всех обследованных соответствовали нормативам, что свидетельствовало об эутиреоидном состоянии пациенток. Проведенная краниография свидетельствовала об отсутствии анатомических изменений турецкого седла у всех больных. Усиление пальцевых вдавлений на костях свода черепа выявлено у 5 пациенток с ГП более 1000 мМЕ/л, им была проведена магнитно-резонансная томография, которая позволила исключить наличие очаговой (в виде «пустого» турецкого седла) и опухолевой патологии гипофиза.
В целях контрацепции больным на выбор предложено использование барьерных методов и низкодозированного КОК (этинилэстрадиол + диеногест), блокирующего овуляцию преимущественно на уровне яичников.
Низкодозированные КОК, несмотря на ГП, согласились принимать совместно с препаратом Мастодинон® 30 из 32 пациенток. Мастодинон® девушки принимали в течение 6 месяцев по 30 капель 2 раза в сутки. Побочных реакций на фоне приема отмечено не было.
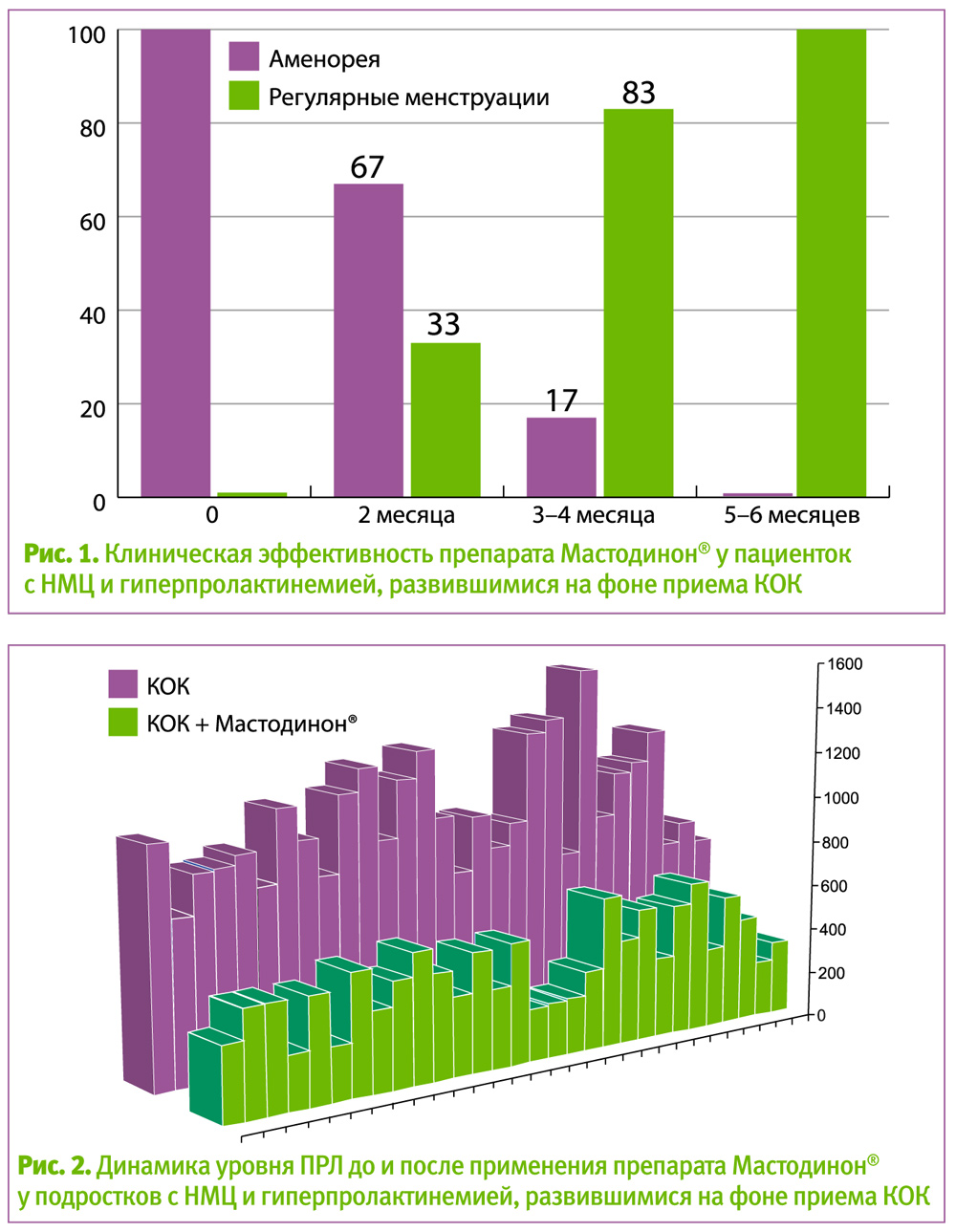
Субъективно все пациентки к концу приема препарата отметили уменьшение чувства тревоги и раздражительности, улучшение настроения и нормализацию сна. Восстановление психологического статуса объективно выразилось появлением менструаций. У 10 (33,3%) девушек менструации возобновились через 2 месяца, у 25 (83,3%) – через 3–4 месяца. К контрольному обследованию через 5–6 месяцев от начала лечения все девушки имели регулярные умеренные менструации (рис. 1).
При гормональном обследовании уровень ПРЛ, также как и остальные гормональные параметры, колебался в пределах нормативных значений (рис. 2).
Приведенные данные свидетельствуют о том, что Мастодинон® («Бионорика АГ», Германия) является удачным достижением современной фитоинженерии, и благодаря высокой эффективности, приемлемости и многостороннему действию его целесообразно рекомендовать для коррекции состояний, сопутствующих приему эстроген-гестагенных препаратов в подростковом и юношеском возрасте.
Перечень литературы находится в редакции. ![]()
ВОЗМОЖНОСТИ НЕГОРМОНАЛЬНОЙ КОРРЕКЦИИ УРОВНЕЙ ПРОЛАКТИНА НА ФОНЕ ГОРМОНАЛЬНОЙ КОНТРАЦЕПЦИИ У СЕКСУАЛЬНО АКТИВНЫХ МОЛОДЫХ ЖЕНЩИН
На сегодняшний день доказана значимость пролактина (ПРЛ) в репродуктивной эндокринологии взрослого человека, изучены механизмы возникновения гиперпролактинемии (ГП), разнообразие клинических проявлений. Но в то же время остается неясной роль гормона в формировании эндокринных заболеваний в детстве и подростковом возрасте, несмотря на высокую частоту встречаемости ГП среди этого контингента.
Пролактин – полипептидный гормон, основной его формой является молекула ПРЛ, состоящая из 199 аминокислот с молекулярной массой 23 кДа, обладающая высокой рецепторной связывающей и биологической активностью. Ген ПРЛ, состоящий из 5 экзонов и 4 интронов, расположен в 6–й хромосоме, имеет единое происхождение и сходную структуру с геном гормона роста (ГР) [5, 6, 27, 35, 38]. Ген ПРЛ подвержен посттранскрипционным и посттрансляционным модификациям, в результате которых появляются разнообразные формы ПРЛ [20, 25, 31, 32, 50, 53, 56, 57].
Выделяют следующие формы гормона:
А. Варианты пролактина, синтезирующиеся в результате альтернативного сплайсинга (при этом сохраняются дополнительные интроны); этот вариант, как правило, не сильно изменяет свойства гормона.
Б. Протеолитические варианты, так называемые «малые формы» (уменьшенное количество аминокислот в молекуле ПРЛ снижает молекулярную массу ПРЛ до 14–22 кДа). У пациенток с нормо– и гиперпролактинемией низкомолекулярный ПРЛ составляет 40–95% от общего количества иммунореактивного ПРЛ. По некоторым данным, уровень низкомолекулярного ПРЛ повышается более чем в 30 раз в III триместре беременности и к родам, в 10 раз при кормлении грудью.
В. Димеризованный и полимеризованный макропролактин с молекулярной массой, равной 45–150 кДа, составляет 10–30% от общего количества ПРЛ. Такие формы гормона обладают слабой биологической активностью по сравнению со стандартным ПРЛ, поэтому при преобладании его секреции в общем пуле ПРЛ клинические признаки ГП, как правило, отсутствуют. Макропролактин легко образовывает комплексы с иммуноглобулинами, что используется учеными для дифференциальной диагностики варианта ГП.
Г. Фосфорилированная форма ПРЛ имеет слабую биологическую активность, однако эта форма осуществляет аутокринную регуляцию секреции ПРЛ, подавляя секрецию нефосфорилированного ПРЛ из клеток гипофиза.
Д. Гликозилированные формы ПРЛ (25 кДа), влияющие на секрецию и клиренс ПРЛ.
Важно отметить, что преобладание той или иной фракции гормона при сходном уровне общего иммунореактивного ПРЛ объясняет нередкое несоответствие уровня ПРЛ клиническим проявлениям у больных с галактореей и нарушениями менструального цикла.
Клиника ГП, однако, зависит не только от строения гормона, но и от особенностей синтеза и секреции пролактина. В организме существует множество клеток, синтезирующих ПРЛ. В основном, ПРЛ синтезируется в ацидофильных клетках (пролактотрофы) передней доли гипофиза, которые составляют от 11 до 29% всего клеточного состава аденогипофиза и концентрируются главным образом в его заднелатеральной области [1, 18, 19]. В гипофизе существуют маммосоматотрофы, промежуточные клетки, которые в присутствии эстрогенов дифференцируются в лактотрофы. Эти предшественники еще до превращения в лактотрофы также могут вырабатывать ПРЛ [23]. Стоит отметить, что существуют разные группы лактотрофов: дофамин-зависимые лактотрофы и лактотрофы, более чувствительные к тиреотропин-рилизинг-фактору [34, 40].
Пролактин, кроме того, выделен из клеток гипоталамуса, коры головного мозга, гиппокампа, миндалины, прозрачной перегородки, ствола мозга, мозжечка, спинного мозга и сосудистого сплетения [3, 4, 22].
Секреция пролактина находится под контролем множества гормонов и различных физиологических стимулов. Многочисленные исследования показали, что лактотрофы обладают высокой спонтанной секреторной активностью, поэтому они постоянно находятся под влиянием гипоталамуса, который вырабатывает различные ингибирующие факторы, основной из которых –дофамин (ДА) [22, 29].
ДА оказывает прямое воздействие на гипофизарные лактотрофы [4, 25]. Вырабатываясь в области срединного возвышения, ДА по нейронам туберо-инфундибулярной системы (ТИДА) поступает через портальную систему к лактотрофам аденогипофиза, где связывается с D2-рецепторами, расположенными на мембранах лактотрофов и представленными двумя изоформами [26, 28, 30]. Взаимодействуя с каждой из изоформ рецепторов, ДА вызывает подавление активности аденилатциклазы с последующим снижением уровней внутриклеточной цАМФ, уменьшением транспорта кальция через кальциевые каналы, нарушением метаболизма фосфоинозитида и, следовательно, снижением секреции ПРЛ [68, 95]. При уменьшении количества D2-рецепторов на поверхности клеточной мембраны нарушается подавление синтеза ПРЛ и возникает гиперпролактиновое состояние.
ДА – не единственный ингибитор секреции пролактина. Некоторые исследователи считают, что ДА тормозит примерно 2/3 секретируемого ПРЛ, оставшуюся часть блокируют другие нейротрансмиттеры – соматостатин, лей-энкефалин, ионы кальция, g–аминомасляная кислота (ГАМК), гастрин, гастрин-релизинг-пептид, норадреналин, гонадотропин-рилизинг ассоциированный пептид (предшественник Гн–РГ) и ацетилхолин [33, 41]. В. Самсон полагает, что эндотелин-2 — потенциальный ингибитор секреции пролактина, однако эти данные требуют дополнительных исследований. Рядом исследователей выявлено, что глюкокортикоиды также подавляют секрецию ПРЛ, в том числе, негипофизарного. Однако влияние всех этих веществ на секрецию ПРЛ существенно меньше, чем у дофамина.
Так как секреция пролактина мультифакторна, то существуют также различные гормоны и нейротрансмиттеры, которые ее стимулируют. В стимуляции секреции ПРЛ участвуют тиреотропин-рилизинг-гормон (как in vivo, так и in vitro), ГнРГ, серотонин, эндогенные опиоиды, гистамин, окситоцин, ангиотензин, вазоактивный интестинальный пептид (ВИП), вазопрессин косинтезированный пептид, нейротензин, мет-энкефалин, субстанция Р, мелатонин и др. [59]. Данные о влиянии андрогенов на секрецию ПPЛ противоречивы. Так, некоторые ученые полагают, что тестостерон активизирует секрецию ПРЛ, метаболизируясь в эстрогены, а неароматизированные андрогены, в частности, дигидротестостерон, не влияют на секрецию ПРЛ. По данным литературы, у 30–40% женщин с синдромом гиперпролактинемии повышен уровень дегидроэпиандростерона (ДЭА) и дегидроэпиандростерон-сульфата (ДЭА–С); подтверждает эту гипотезу тот факт, что ученые выделили рецепторы к ПРЛ в сетчатой зоне надпочечников. Эстрогены также оказывают выраженное влияние на секрецию пролактина, они стимулируют рост и дифференцировку лактотрофов, усиливают экспрессию гена ПРЛ, синтез, хранение и секрецию ПРЛ как путем прямого воздействия на ген, ответственный за синтез ПРЛ, так и, вероятно, вследствие уменьшения количества рецепторов к дофамину на пролактотрофах [2, 7, 42, 43, 55].
К стимуляторам секреции ПРЛ, в том числе негипофизарных (децидуального) ПРЛ, относят также инсулин [17, 37]. Тиреоидные гормоны обладают как стимулирующим, так и тормозящим эффектом на секрецию ПРЛ [10, 46, 54].
Данные ряда авторов свидетельствуют о наличии ауторегуляторного механизма секреции ПРЛ посредством обратной связи. При высокой секреции ПРЛ стимулируется продукция в гипоталамусе ДА и секреция ПРЛ снижается. При снижении содержания ПРЛ в крови продукция ДА в гипоталамусе уменьшается, ингибирующее его влияние на аденогипофиз снижается, продукция ПРЛ увеличивается. Вероятно, нарушение этой системы ауторегуляции играет не последнюю роль в патогенезе спонтанной гиперпролактинемии [39, 44].
ПРЛ принадлежит более 80 различных биологических действий, более 300 биологических функций. ПРЛ обладает большим количеством действий, чем все гипофизарные гормоны в совокупности [7, 12]. Такое обилие функций побудило Х. А. Берна и С. А. Николль изменить название гормона на «омнипотин» или «версатилин» [20].
Отдельного упоминания заслуживает влияние ПРЛ на репродуктивную систему. Практически сразу после открытия было замечено, что высокие уровни пролактина подавляют стероидогенез и секрецию ЛГ, что приводит к ановуляции и аменорее, причем характер нарушения менструального цикла напрямую связан со степенью гиперпролактинемии: чем выше уровень ПРЛ, тем тяжелее нарушения менструального цикла – от регулярного цикла до аменореи [8, 9].
Пролактин также влияет на репродуктивное поведение человека. Это подтверждает тот факт, что в вентромедиальном ядре гипоталамуса, который отвечает за сексуальное поведение, обнаружены рецепторы пролактина [47, 48, 51]. Кроме того, пролактин способствует развитию материнского инстинкта, стимулирует родительские реакции.
Так как пролактин обладает огромным количеством биологических эффектов, то повышенное количество гормона – ГП – сопровождается самыми разнообразными клиническими проявлениями, в основном нарушениями нейроэндокринной системы, а также патологией менструальной и репродуктивной функции.
Различают физиологическую, патологическую и ГП, вызванную фармакологическими средствами [36]. Физиологическими причинами являются: физические упражнения, сон, медицинские манипуляции, гипогликемия, психологический стресс, период беременности, кормление грудью (акт сосания), раздражение соска молочной железы, половой акт (у женщин), прием белковой пищи. Особенно актуальной физиологическая ГП считается в настоящее время, т. к. в современном мире постоянно возрастает число стрессовых ситуаций, что негативно влияет на уровень ПРЛ у молодых женщин, и особенно у подростков. Изменение ритма секреции ПРЛ может явиться маркером ответной реакции организма к действию внешней среды, проявляя себя транзиторной или стойкой ГП [5].
Патологическая ГП развивается в результате анатомических или функциональных нарушений гипоталамо-гипофизарной системы. В соответствии с происхождением, патологическая ГП может быть условно разделена на ГП опухолевого генеза (пролактиномы) и неопухолевого генеза. Причины патологической ГП можно разделить на частые и редкие. К частым причинам относятся: дисфункция гипоталамо-гипофизарной системы и нарушение синтеза пролактин-ингибирующих факторов в результате инфекции, травмы или стресса; синдром «пустого» «турецкого седла»; микро- и макропролактиномы гипофиза, а также гормонально-неактивные опухоли гипофиза (краниофарингиомы, менингиомы); акромегалия — у 30–50% больных. В настоящее время у женщин наиболее часто встречаются микропролактиномы, частота микропролактином среди женщин и мужчин составляет 20:1, макропролактином – 1:1. К редким причинам патологической ГП относят гипотиреоз. У таких больных лактотрофы гиперплазируются, но не подвергаются опухолевой трансформации, что благоприятствует их обратному развитию на фоне заместительной гормональной терапии. Также развитию ГП способствуют некоторые формы предменструального синдрома, синдром поликистозных яичников, почечная недостаточность, эктопическая продукция ПРЛ (при бронхогенной карциноме, гипернефроме), эндометриоз, гиперандрогения, которая приводит к транзиторному повышению уровня ПРЛ.
Отдельно выделяют лекарственную ГП, возникающую в результате приема ингибиторов рецепторов ДА (нейролептики, противорвотные средства), ингибиторов синтеза ДА (метилдопа, леводопа, карбидопа, бенсеразид), препаратов, тормозящих метаболизм ДА и его секрецию в срединном возвышении (опиаты, морфин, героин, кокаин), антидепрессантов (амитриптилин), антагонистов гистаминовых Н2-рецепторов (циметидин, ранитидин), анестетиков, средств, истощающих запасы ДА (резерпин), стимуляторов серотонинергической системы (амфетамины, галлюциногены), антагонистов кальция (верапамил), эстрогенов (оральные контрацептивы) [52].
В последнее время в литературе появились сообщения о бессимптомной гиперпролактинемии, при которой повышен уровень биологически неактивного ПРЛ.По данным ряда авторов, одной из причин ГП могут быть циркулирующие аутоантитела к ПРЛ [24]. Однако ученые обнаружили антитела только у группы подростков, поэтому эта проблема требует дальнейшего исследования.
Уровень гормона в плазме девочек и мальчиков практически одинаков, однако в пубертатном периоде концентрация ПРЛ у девочек начинает повышаться, достигая максимума через 1–2 года после менархе. В возрасте 8–15 лет основная функция пролактина заключается в регуляции роста и развития молочных желез, а в 15–17 лет ПРЛ играет решающую роль в становлении овуляторного менструального цикла [14, 45, 56]. По некоторым данным, у девушек-подростков ГП встречается в 7,2% случаев, не уступая частоте ГП у взрослого населения. У пациенток, угрожаемых по ГП, манифестация заболевания отмечена в 59%, причем транзиторная ГП выявлена у 32% детей и подростков, а персистирующая ГП – у 27%.
В этой связи серьезного внимания заслуживает адекватный подбор контрацептивных средств у современных подростков и молодежи, в том числе имеющих латентную или манифестную формы ГП. Появление современных допаминомиметиков, способствующих быстрому подавлению активности лактотрофов гипофиза и восстановлению овуляторных менструальных циклов, обусловило возможность подбора наиболее приемлемых средств и методов контрацепции у женщин с гиперпролактиемией [11, 13, 16]. Использовать только барьерные методы контрацепции или ВМС у сексуально активных молодых женщин с восстановленной фертильностью на фоне приема допаминомиметиков довольно рискованно, что объясняется достаточно высокой вероятностью возникновения нежеланной беременности. Комбинированные гормональные контрацептивы (КОК) в сравнении с указанными методами профилактики незапланированной беременности являются наиболее приемлемыми и эффективным [15]. Однако их прием сопряжен с риском развития ГП и так называемой постпильной аменореи на фоне или после отмены гормонального препарата. Кроме того прием КОК в ряде случаев может сопровождаться появлением болезненности в молочных железах, что иногда может быть причиной отказа пациенток от приема препаратов. Проблема ГП и правильный подбор КОК при этой патологии до сих пор не имеет четкого решения, т. к. у внешне здоровой пациентки при назначении КОК может обостриться бессимптомная ГП, а может быть впервые спровоцирована лекарственная ГП. Кроме того, при назначении КОК молодым женщинам и подросткам с ГП, симптомы заболевания, а также аменорея могут усилиться, в связи с чем не будет достигнут ни контрацептивный, ни лечебный эффект.
В целях уточнения эффективности и выявления степени риска возникновения и рецидива гиперпролактинемии у молодых женщин, принимающих современные КОК, нами было обследовано 144 сексуально активных молодых женщин. Возраст обследованных колебался от 14 до 24 лет и в среднем составил 18,8±1,2 года. Пациентки были разделены на 2 клинические группы. В 1 группу вошли 72 пациентки, имевшие в прошлом гиперпролактинемию неопухолевого генеза, ликвидированную с помощью современных допаминомиметиков; 2 группу составили 72 пациентки, не имевшие в анамнезе указаний на гиперпролактинемию, считающие себя практически здоровыми и пришедшие на прием для подбора контрацепции.
При обследовании пациенток были применены современные и высокоинформативные методы диагностики: клинико-анамнестическое обследование, соматоскопия, оценка стадии полового созревания по Таннеру, гинекологическое исследование. Проведенное ультразвуковое исследование включило оценку состояния внутренних половых органов, щитовидной железы и молочных желез. Всем девочкам-подросткам определяли костный возраст. Краниографию проводили с целью исключения органической патологии гипоталамо-гипофизарной области. По показаниям проводилась магнитно-резонансная томография (МРТ) головного мозга. Определяли уровень гипофизарных (ЛГ, ФСГ, ТТГ), яичниковых (эстрадиол, прогестерон, тестостерон), тиреоидных (свободный тироксин, трииодтиронин) и надпочечниковых (кортизол, дегидроэпиандростерона сульфат) гормонов. Концентрации гормонов в динамике определяли через 6, 12 месяцев лечения и через 6 месяцев после его окончания. Определение уровня ПРЛ в динамике (до, на фоне и после окончания терапии) проводили ежемесячно. Во избежание диагностических ошибок только трехкратно выявленная ГП расценивалась как истинная, а не транзиторная.
Самостоятельно жалоб не предъявляла ни одна пациентка. Лишь при целенаправленном уточнении жалоб оказалось, что 96 из 144 пациенток (66,7%) в момент первого обращения жалоб на самом деле не имели. Как оказалось, 34 (23,6%) пациентки отметили периодические головные боли, быструю утомляемость, снижение памяти, нарушение сна, страхи, эмоциональную лабильность и склонность к депрессиям; 14 (9,7%) опрошенных девушек беспокоило наличие угревой сыпи и избыточная масса тела. Указанные жалобы обнаружены у 54,2% девушек с ГП в анамнезе и у 12,5% пациенток из 2 группы.
При исследовании выявлено, что ни одна пациентка в прошлом и настоящем не принимала препараты, стимулирующие секрецию пролактина. Физическое и половое развитие девушек соответствовало возрасту, однако ГП вызвала нарушения менструального цикла у 65 из 72 (90,3%) пациенток 1-й группы. Олигоменорея в анамнезе отмечена у 53 (73,6%), аменорея – у 10 (13,9%), маточные кровотечения – у 2 (2,8%). У 29 (40,3%) пациенток с ГП до лечения имелась галакторея. После установления диагноза девушки с ГП получили лечение допаминомиметиками, в их числе 40 пациенток принимали бромкриптин и 32 – каберголин. Во время лечения ГП и в течение 6 месяцев после его окончания пациентки использовали барьерный метод контрацепции.
Продолжение в следующем номере.
Детальніше
