 Дефіцит йоду є важливою проблемою для 130 країн світу. Як вважають фахівці ВООЗ, третина населення Землі належить до так званої групи ризику та є потенційним об'єктом для розвитку йододефіцитних захворювань (ЙДЗ).
Дефіцит йоду є важливою проблемою для 130 країн світу. Як вважають фахівці ВООЗ, третина населення Землі належить до так званої групи ризику та є потенційним об'єктом для розвитку йододефіцитних захворювань (ЙДЗ).
Майже мільярд мешканців планети мають клінічні прояви ЙДЗ: принаймні 750 млн страждають на зоб, щонайменше 6 млн мають крайній ступінь йодної недостатності — кретинізм, але це лише верхівка айсбергу. Збільшення кількості мертвонароджених немовлят, передчасне переривання вагітності, безпліддя, туговухість та косоокість новонароджених, затримка фізичного, статевого та інтелектуального розвитку дітей, зростання показників серцево-судинних захворювань — далеко не повний перелік негативного впливу «прихованого голоду» на людину.
В Україні до регіонів максимального ризику розвитку йододефіцитних захворювань традиційно належать Карпати та гірська місцевість Криму. Проте наукові дослідження останніх років та висновки міжнародних експертів дозволяють стверджувати: йодний дефіцит та патологічні стани, що з ним пов’язані, є актуальними для всієї території України.
Йод — мікроелемент, регулярне надходження якого в організм є необхідною умовою синтезу достатньої кількості гормонів щитоподібної залози (ЩЗ). Йод складає 59% молекулярної маси трийодтироніну (Т3) і 65% тироксину (Т4). У свою чергу тиреоїдні гормони регулюють процеси зростання, розвитку, диференціювання, обміну речовин в усіх органах і тканинах організму людини.
Йодний дефіцит — поширений природний феномен, пов'язаний з нестачею йоду в ґрунті певного регіону та, як наслідок, у продуктах харчування рослинного і тваринного походження, вироблених у даній місцевості.
Проблема йодного дефіциту має тривалу історію. Спочатку вона співвідносилася виключно з гірськими територіями планети, де йод інтенсивно вимивається дощовими і талими водами, спрямовується потоками гірських річок до океану. Проте нераціональна розробка родючих ґрунтів, внесення до них добрив, гербіцидів і пестицидів, забруднення важкими металами та іншими полютантами промислового походження призвели до того, що йодний дефіцит став проблемою для більшості континентальних країн світу.
Дослідження, проведені в останні десятиріччя, показали, що адекватну кількість йоду з продуктами харчування отримує лише населення країн, розташованих на побережжі морів та океанів, яке щодня споживає значну кількість свіжих морепродуктів. Останні є єдиним дійсно значущим джерелом йоду серед продуктів харчування людини.
Для забезпечення адекватного синтезу гормонів щитоподібної залози йод має надходити з продуктами харчування щодня у більш-менш стабільній кількості, яка залежить від віку та функціонального стану організму (табл. 1).
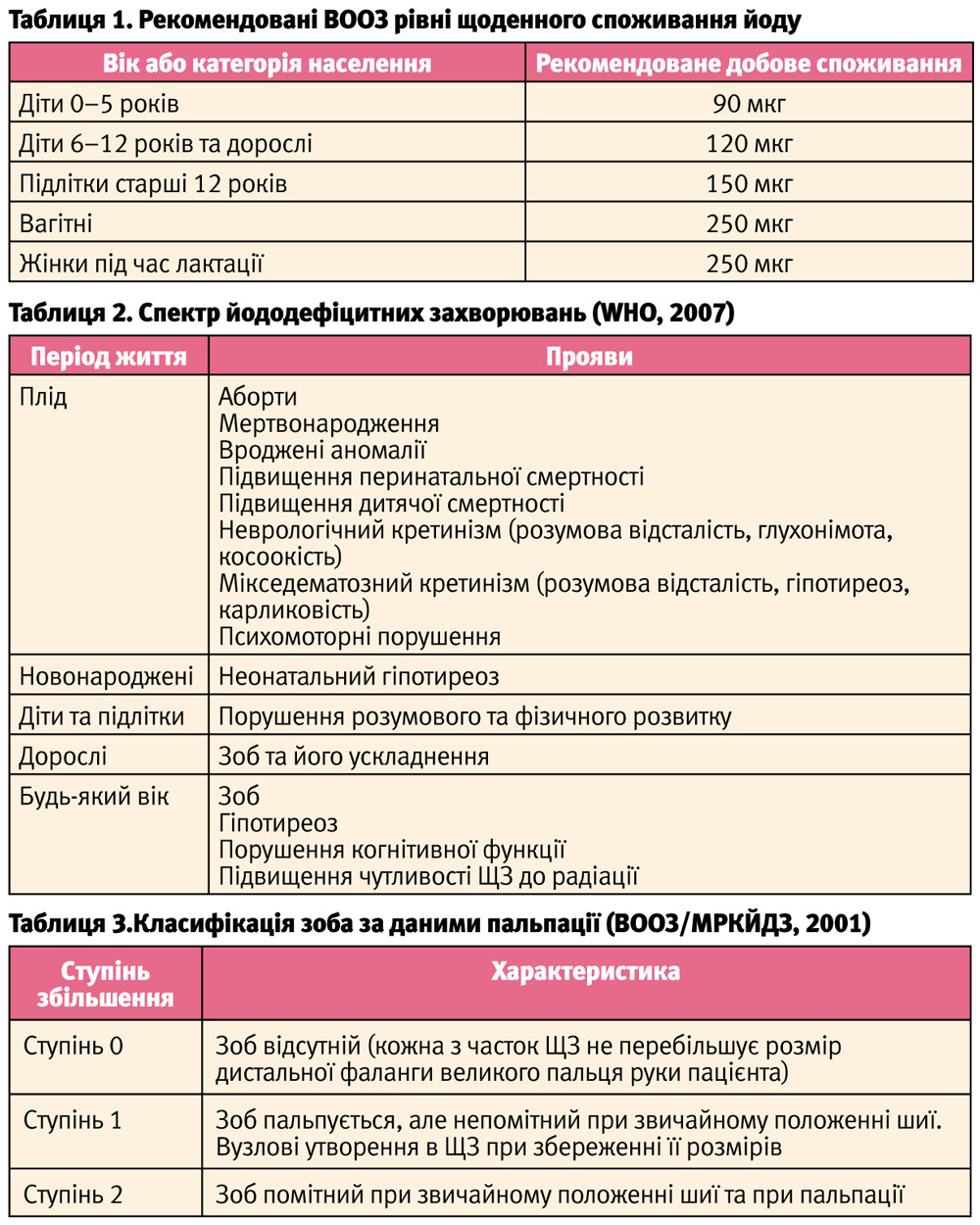
Недостатнє надходження йоду як основного будівельного матеріалу для тиреоїдного синтезу призводить до гіпотироксинемії, яка зумовлює розвиток цілого спектру патологічних станів.
Йододефіцитні захворювання — сукупність усіх негативних впливів йодного дефіциту на організм людини, яким можна запобігти достатнім надходженням даного мікроелементу з продуктами харчування.
Найбільш відомим наслідком йодного дефіциту традиційно вважається ендемічний зоб. Однак прояви дефіциту йоду залежать від віку людини та тяжкості йододефіциту. До теперішнього часу не втратила актуальності класифікація йододефіцитних захворювань, яка була запропонована у 1983 році B. S. Hetzel (табл. 2).
Йодний дефіцит вважається в усьому світі найчастішою причиною вродженого гіпотиреозу, який є найбільш важким проявом ЙДЗ. Розумова недостатність, яка є одним з провідних клінічних проявів цього патологічного стану, отримала назву «ендемічний кретинізм».
Ендемічний кретинізм є найбільш важким варіантом порушень фізичного й інтелектуального розвитку та тиреоїдної дисфункції. Ступінь тяжкості йодного дефіциту під час вагітності безпосередньо детермінує потенційний негативний вплив на плід. Наукові дослідження, проведені наприкінці минулого сторіччя, довели, що навіть легкий йодний дефіцит під час вагітності впливає на становлення когнітивної функції майбутньої дитини. Вважається, що більше ніж 2/3 дітей, що мешкають у регіонах з вираженим, помірним і навіть легким дефіцитом йоду у навколишньому середовищі, мають відхилення за тими або іншими показниками інтелектуального розвитку. У таких дітей коефіцієнт IQ на 10–15% нижче, ніж у їх однолітків, що мешкають у місцевостях з достатнім забезпеченням йодом. Крім того, на територіях, де не проводиться йодна профілактика, кожне наступне покоління має коефіцієнт IQ на 10–15 пунктів нижче, ніж попереднє. Це відбивається на рівні економічного та політичного розвитку країн, призводить до наукового і технологічного відставання цілих націй.
Вагітність узагалі пред’являє підвищені вимоги до тиреоїдного синтезу. Недостатнє надходження йоду за таких умов порушує процеси фізіологічної адаптації та негативно впливає на перебіг вагітності. В багатьох дослідженнях було продемонстровано підвищення частоти спонтанних абортів, передчасних пологів, мертвонароджень, акушерських ускладнень та порушень внутрішньоутробного розвитку плода в жінок із гіпотиреозом у порівнянні з еутиреоїдними вагітними. Хоча очевидно, що на вищевказані порушення під час вагітності здатна впливати значна кількість інших факторів, своєчасна корекція йодного дефіциту дозволяє достовірно знизити відповідні показники в популяції.
Основним проявом йодного дефіциту в дітей старшого віку та підлітків є зоб та гіпотиреоз із відповідними клінічними проявами. Крім того, йодний дефіцит суттєво впливає на ментальні функції у будь-якому віці. У дітей, які мешкають у регіонах з помірним дефіцитом йоду, ослаблена увага, знижене сприйняття інформації та темп розумової діяльності, страждають процеси тонкої моторики.
Тривалий йодний дефіцит призводить до високої частоти маніфестного гіпотиреозу, багатовузлового зоба, найбільш злоякісних форм раку щитоподібної залози у дорослого населення.
Дослідження останніх років дали підстави для перегляду традиційної класифікації йододефіцитних захворювань. Найбільш суттєвим внеском до неї є підвищена чутливість організму в умовах йодного дефіциту до радіації.
Методів індивідуальної діагностики йодного дефіциту не існує.
Як вже зазначалося вище, йодний дефіцит — це природний феномен, який є проблемою певної географічної території, пов'язаною з недостатнім вмістом йоду в продуктах харчування. Якщо у певному регіоні за результатами епідеміологічного дослідження встановлено наявність йодного дефіциту, в зоні ризику розвитку йододефіцитних захворювань перебуває все населення, а отже, кожен має потребу в проведенні профілактичних заходів.
Діагностувати у конкретної людини можна лише сформований йододефіцитний стан, наприклад зоб, гіпотиреоз, кретинізм тощо. Для кожного з них існує перелік методів обстеження, визначених відповідними протоколами надання медичної допомоги.
Первинна діагностика зоба доступна будь-якому лікарю первинної ланки. Так, останнім часом значно спрощена пальпаторна класифікація зоба (табл. 3). Вона враховує особливості росту дитини: об’єм однієї частки щитоподібної залози в нормі не перевищує розмір дистальної фаланги пальця руки обстежуваного.
Якщо в дитини за даними пальпації встановлено збільшення щитоподібної залози, їй необхідно призначити ультрасонографічне дослідження та визначення концентрацій тиреотропного гормону гіпофізу (ТТГ) та вільного тироксину (вільного Т4). Якщо структура ЩЗ не змінена та не зафіксовано ознак гіпертиреозу, то пацієнту встановлюється діагноз дифузного нетоксичного зоба (ДНТЗ), етіологія якого безпосередньо пов’язана із дефіцитом йоду. Терапія ДНТЗ полягає у забезпеченні надходження фізіологічної дози йоду щодня шляхом призначення препаратів калію йодиду та повністю співпадає із профілактичними заходами (див. нижче).
Доклінічні стадії розвитку цих захворювань зазвичай не верифікуються. Визначення йоду в сечі в окремих індивідів неінформативно, оскільки рівень йодурії практично повністю залежить від характеру харчування протягом доби, що передувала збору сечі.
Методи профілактики йододефіцитних захворювань
Існують три основних види йодної профілактики: масова, індивідуальна та групова. Всі вони базуються на додатковому введенні йоду в організм людини, яка мешкає в йододефіцитному регіоні. Супротивники такої тактики зазвичай вказують на необхідність збалансувати раціон, і тим самим вирішити проблему профілактики ЙДЗ.
Чи можна вирішити проблему йодного дефіциту виключно за рахунок раціонального харчування?
Йодний дефіцит є проблемою, безпосередньо пов'язаною з харчуванням. Вміст йоду в більшості повсякденно уживаних продуктів харчування та напоїв невеликий. Виняток становлять лише морепродукти, оскільки представники рослинного і тваринного світу морів і океанів мають здатність концентрувати йод з морської води. Особливо великий вміст даного елементу в деяких сортах водоростей. Відомо, що жителі прибережних районів Японії, що вживають щодня великі кількості таких водоростей, мають добове надходження йоду 50–80 мг у день, що в десятки разів перевищує добову потребу.
Неприпустимо використовувати для йодопрофілактики біологічно активні добавки, які не мають чітко визначеної і контрольованої кількості йоду у своєму складі
Однак рекомендувати таку дієту мешканцям України досить складно унаслідок цілого ряду причин. Насамперед, власних морепродуктів у країні дуже мало, а імпортовані економічно не завжди доступні населенню. Крім того, в більшості сімей немає дієтичних традицій постійного вживання морепродуктів, особливо в сирому вигляді. Кулінарна обробка призводить до значних втрат йоду з морської риби і водоростей.
Аналогічна ситуація складається в більшості країн світу, внаслідок чого людством протягом багатьох десятиріч здійснюються спроби збагачення продуктів харчування йодом. Його сполуки додають в молоко, воду, хліб, рослинну олію. Але найбільш широко у всьому світі використовується йодування кухонної солі.
Йодована сіль
У наш час в Україні для збагачення солі використовується йодат калію, який є більш стійкою сполукою, ніж йодид, що застосовувався раніше, і який дозволяє зберігати йодовану сіль протягом року і більше, не змінює смак і запах страв, може використовуватися при консервації продуктів. Безпека йодату калію підтверджена експертами ВООЗ ще у 1996 році. Крім того, в Україні постановою Кабінету міністрів № 143 від 11 лютого 2004 року йодат калію був внесений до переліку харчових добавок, які дозволені до використання в харчових продуктах, чим також визнана безпека даної речовини. Технології і рівень йодування солі в Україні відповідають міжнародним нормативам, завдяки чому більше 80% виробленої солі експортується в країни ближнього і далекого зарубіжжя. Вміст йоду в солі становить 40±15х10-4% або 0,04 г/кг, що при середньодобовому споживанні в їжу дорослим 10 г, а дитиною — 6–7 г солі, з урахуванням закладених втрат при зберіганні (20%) і приготуванні їжі (20%) дозволяє забезпечити щоденне фізіологічне надходження йоду в організм.
Масова йодна профілактика
Оскільки проблема йодного дефіциту має глобальний характер, найбільш ефективною в світі визнана масова «німа» профілактика. Вона полягає в тому, що все населення країни постійно використовує йодовану сіль як універсальний носій йоду. Головною перевагою такого підходу є надходження йоду в профілактичній дозі в організм кожного жителя країни незалежно від його інтелектуального, освітнього та матеріального рівня. Саме загальне обов'язкове йодування солі, яка використовується в харчуванні людей, є головним методом ліквідації йодного дефіциту, рекомендованих ВООЗ, МРКЙДЗ і ЮНІСЕФ.
Міжнародний досвід свідчить про те, що для введення масової профілактики необхідна загальна йодизація солі в країні, що вимагає прийняття відповідних законодавчих актів. Спорадичне використання солі в окремих домогосподарствах не дає значущого профілактичного ефекту в масштабах популяції. Причини обмеженої ефективності використання йодованої солі в окремих домогосподарствах з метою профілактики йододефіцитних захворювань полягають в сучасних тенденціях широкого використання промислово виготовлених продуктів харчування (ковбас, напівфабрикатів, кондитерських продуктів тощо). Якщо харчова промисловість і підприємства громадського харчування, у тому числі столові шкіл і дитячих дошкільних установ, користуються для приготування їжі практично виключно звичайною кухонною сіллю, дитина протягом доби отримує не більше 3–4 грамів йодованої солі. З урахуванням втрат при зберіганні, транспортуванні, приготуванні їжі, з такою дотацією в організм дитини надходить 45–65 мкг йоду на добу, що в умовах йодного дефіциту є недостатнім.
Групова та індивідуальна профілактика
У країнах, де не проводиться масова йодна профілактика, виникає необхідність у проведенні групової та індивідуальної дотації йоду найбільш чутливим до йодного дефіциту категоріям населення — дітям, підліткам, вагітним і жінкам-годувальницям. Крім того, з огляду на підвищену потребу в йоді у вагітних та жінок під час лактації, додаткова індивідуальна профілактика цим категоріям населення здійснюється навіть у країнах, де налагоджена масова система профілактики. Групова профілактика проводиться в організованих колективах (школах, дитячих садках тощо). Такі заходи вимагають законодавчої та фінансової підтримки держави.
Для групової та індивідуальної профілактики нині чинними в Україні протоколами надання допомоги дітям із захворюваннями щитоподібної залози рекомендовані винятково фармакологічні препарати йодиду калію. Більшість таких препаратів, незалежно від виробника, мають таблетовану форму випуску з дозою йодиду калію 100 і 200 мкг, що дозволяє їх точно дозувати для найбільш чутливих до йодного дефіциту категорій населення.
При застосуванні лікарських препаратів у вищеназваних групах ризику рекомендовано наступні дози:
- діти раннього та дошкільного віку — 50–100 мкг йоду на добу у вигляді таблеток йодиду;
- діти молодшого шкільного віку (6–12 років) — 100 мкг йоду на добу;
- діти старше 12 років і підлітки — 200 мкг йоду на добу;
- вагітні та жінки, що годують груддю, — 200 мкг йоду на добу.
Після народження дитини проведення профілактичних заходів залежить від характеру вигодовування. У разі грудного вигодовування, що є ідеальним на першому році життя, проводиться йодна профілактика матері-годувальниці шляхом постійного щоденного прийому препаратів калію йодиду.
При штучному вигодовуванні слід звертати увагу на кількість йоду в адаптованих сумішах. Оптимальним є вміст йоду для доношених дітей — до 10 мкг/дл (100 мкг/л), а для недоношених — до 20 мкг/дл (200 мкг/л) готової суміші.
Слід зазначити, що фізіологічним є вживання відповідної добової дози йоду щоденно. «Сезонних ритмів» в йодній профілактиці, на відміну від прийому багатьох вітамінних комплексів, не існує. Навпаки, соціологічні дослідження демонструють навіть зниження вживання морепродуктів влітку, а рослинна та тваринна їжа, як вже зазначалося раніше, не здатна забезпечити надходження в організм добової дози йоду.
Припинення йодної профілактики, чи то масової, чи то індивідуальної, призводить до швидкого відновлення йодного дефіциту та зростання кількості ЙДЗ у популяції.
Неприпустимо використовувати для йодної профілактики біологічно активні добавки, які не мають чітко визначеної, і головне — контрольованої, кількості йоду у своєму складі. У разі їх вживання людина, особливо дитина, може отримувати або недостатню, або надмірну дозу йоду, що в обох випадках є нефізіологічним і небезпечним. У 2002 році Науковий комітет з харчування Європейської комісії здоров’я та захисту споживача опублікував висновок, згідно з яким «вживання збагачених йодом препаратів морських водоростей, особливо висушених продуктів, може спричинити небезпечне надмірне надходження йоду», з ризиком виникнення порушення функції щитоподібної залози.
Йодна профілактика в регіонах із високим антропогенним забрудненням оточуючого середовища проводиться на загальних засадах.
Передозування йоду, як і його дефіцит, спричиняє виникнення цілого ряду патологічних станів, у тому числі порушення функції ЩЗ (табл. 4).
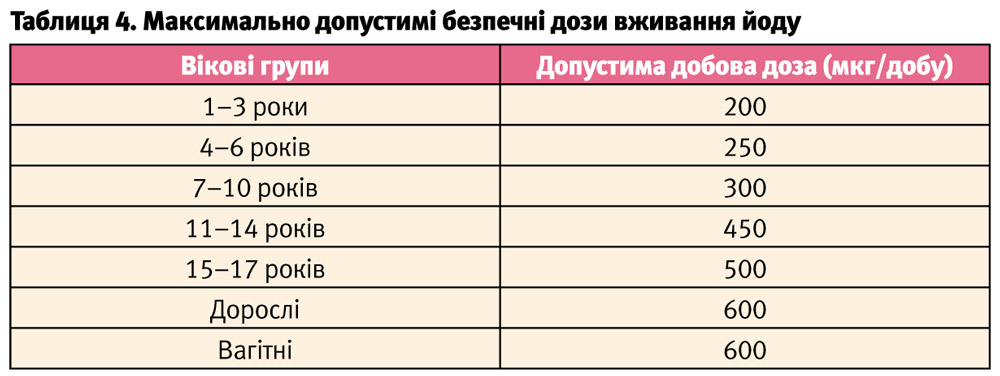
Ні в якому разі не можна використовувати для профілактики та лікування ЙДЗ спиртовий розчин йоду, який призначений для зовнішнього застосування та має надвисоку концентрацію йоду.
У разі прийому високих доз йоду може виникнути гостре отруєння — йодизм. Для нього характерні специфічний запах із рота, зміна кольору слизових оболонок, спрага, блювання жовтуватими або синіми масами, пронос, слабкість, запаморочення, може бути субфебрильна температура. Іноді виникає асептичне запалення слизових оболонок: рінорея, кон’юнктивіт, гнійничкові висипи, слинотеча тощо. Невідкладна допомога: дати випити водний розчин крохмалю або муки, промити шлунок тіосульфатом натрію.
Протипоказаннями до проведення індивідуальної та групової йодної профілактики є тиреотоксикоз різного ґенезу та індивідуальна непереносимість препаратів йоду, яка зустрічається дуже рідко.
Резюме
Йодний дефіцит — проблема актуальна для всієї території України. Відрізняється тільки ступінь його тяжкості: від легкого на сході, півдні та в центрі країни до середньотяжкого і тяжкого в гірських районах Криму і Карпат. В умовах відсутності масової йодної профілактики у населення має місце висока частота йододефіцитних захворювань, насамперед зоба і гіпотиреозу. Поширеність зоба у дітей в цілому по Україні навіть за даними офіційної статистики перевищує п’ятивідсотковий ендемічний бар'єр. В областях, де проводиться обов’язковий щорічний скринінг, його частота перевищує 20%, а в окремих районах заходу країни — 40%. Дослідження останніх років, проведені на сході і півдні України, показали, що фактична поширеність тиреоїдної патології значно вище даних у звітах медичних установ, а рівень медіани йодурії відповідає в цих регіонах йодному дефіциту легкого ступеня. У структурі захворювань щитоподібної залози повсюдно домінує дифузний нетоксичний зоб, в етіології якого провідну роль грає йодний дефіцит.
Вирішити проблему профілактики ЙДЗ у населення можна, прийнявши на законодавчому рівні рішення про обов'язкове йодування кухонної солі в країні, а також проведенням індивідуальної профілактики препаратами йодиду калію в групах особливого ризику (діти і підлітки, вагітні жінки та жінки-годувальниці). Профілактичні заходи мають бути постійними, оскільки йодний дефіцит як екологічну проблему ліквідувати неможливо. Світовий і вітчизняний досвід показує, що припинення профілактики призводить до швидкого зростання частоти ЙДЗ у популяції.
Список літератури знаходиться у редакції


коментарів