Питання, про те, чи існує хронічна форма вірусної інфекції Епштейна–Барр (ЕБВ), на сьогодні серед вітчизняних науковців є дискутабельним. Одні вчені вважають, що хронічна форма цієї інфекції існує, вони пропонують клінічні, лабораторні критерії, за якими можна її встановити; інші автори вважають, що хронічної форми ЕБВ-інфекції не існує або вона зустрічається лише у імуноскомпрометованих дітей і дорослих та хворих на синдром набутого імунодефіциту (СНІД).
Хронічна ЕБВ-інфекція, згідно власних та літературних даних, розвивається у 20–45% осіб після перенесеної первинної гострої ЕБВ-інфекції та відноситься до найбільш актуальних проблем сучасної педіатрії та інфектології, що пов'язано з широким поширенням епідемічних захворювань, тривалим перебігом інфекційного процесу із періодичною реактивацією, можливістю розвитку ускладнень і несприятливих наслідків (онкозахворювання, аутоімунна патологія, синдром хронічної втоми та ін.), труднощами у діагностиці, відсутністю уніфікованих схем лікування.
Дослідженнями вчених встановлено, що клініка хронічної інфекції, викликаної ЕБВ, у дітей та дорослих характеризується наявністю тривалих симптомів інтоксикації, лімфаденопатії, гепатоспленомегалії, тонзиліту, аденоїдиту, у частини хворих – інтерстиціальної пневмонії, увеїту, гепатиту, патології нервової системи та іншими проявами.
Стосовно дітей, є лише окремі роботи, присвячені опису нечисленних груп хворих із хронічною ЕБВ-інфекцією.
Хронічна ЕБВ-інфекція у дітей характеризується тривалим рецидивуючим перебігом і наявністю клінічних та лабораторних ознак вірусної активності. Хворих турбує слабкість, пітливість, біль у м'язах і суглобах, висипка на шкірі, кашель, утруднене носове дихання, дискомфорт у горлі, біль, тяжкість у ділянці правого підребер’я, нехарактерні раніше головні болі, запаморочення, емоційна лабільність, депресивні розлади, порушення сну, зниження пам'яті, уваги та інші прояви астенічного синдрому. Часто відзначаються субфебрильна та фебрильна лихоманка, тривала генералізована лімфаденопатія, аденоїдит, тонзиліт, гепатоспленомегалія різного ступеня вираженості. Нерідко ця симптоматика має хвилеподібний перебіг. Клінічна картина хронічної ЕБВ-інфекції настільки поліморфна, що на її підставі практично неможливо поставити діагноз. Практичний лікар, а саме педіатр, терапевт, сімейний лікар, імунолог, інфекціоніст, неодноразово впродовж дня зустрічається із вищеперерахованими симптомами у своїх пацієнтів. Так що, у всіх цих пацієнтів хронічна ЕБВ-інфекція? Ні, не у всіх, але серед хворих із подібними скаргами і даними об’єктивного дослідження достатня кількість дітей і дорослих із хронічною формою ЕБВ-інфекції. У практичному сенсі перспективи дослідження цього виду патології з'явилися тільки із впровадженням у клінічну практику методів діагностики за допомогою полімеразної ланцюгової реакції (ПЛР) та імуноферментного аналізу (ІФА). Вірус може бути виявлений практично у будь-якому біоматеріалі, але найчастіше виявляється в слині та крові.
Перебіг хронічної ЕБВ-інфекції – фазовий і тривалий. Необхідно враховувати, що поліморфна клініка хронічної ЕБВ-інфекції найчастіше представлена симптомами загального характеру, у зв'язку з чим непідготований лікар первинної ланки направляє хворого не до інфекціоніста, а до вузького фахівця (невропатолога, ендокринолога і т. д.), внаслідок цього специфічні методи дослідження не призначаються і діагноз не встановлюється, адекватна терапія не призначається, пацієнт продовжує хворіти й виділяти збудника та інфікувати оточуючих.
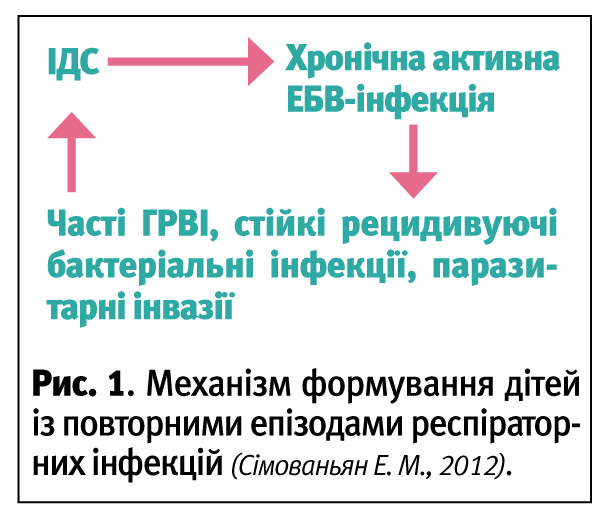 Тривала персистенція ЕБВ призводить до виникнення імунної дисфункції, вторинного імунодефіцитного стану (ІДС), які є тим патогенетичним фоном, який формує контингент дітей, схильних до повторних епізодів респіраторної інфекції, гострих респіраторних вірусних інфекцій (ГРВІ), повторних бактеріальних та паразитарних захворювань (рис. 1).
Тривала персистенція ЕБВ призводить до виникнення імунної дисфункції, вторинного імунодефіцитного стану (ІДС), які є тим патогенетичним фоном, який формує контингент дітей, схильних до повторних епізодів респіраторної інфекції, гострих респіраторних вірусних інфекцій (ГРВІ), повторних бактеріальних та паразитарних захворювань (рис. 1).
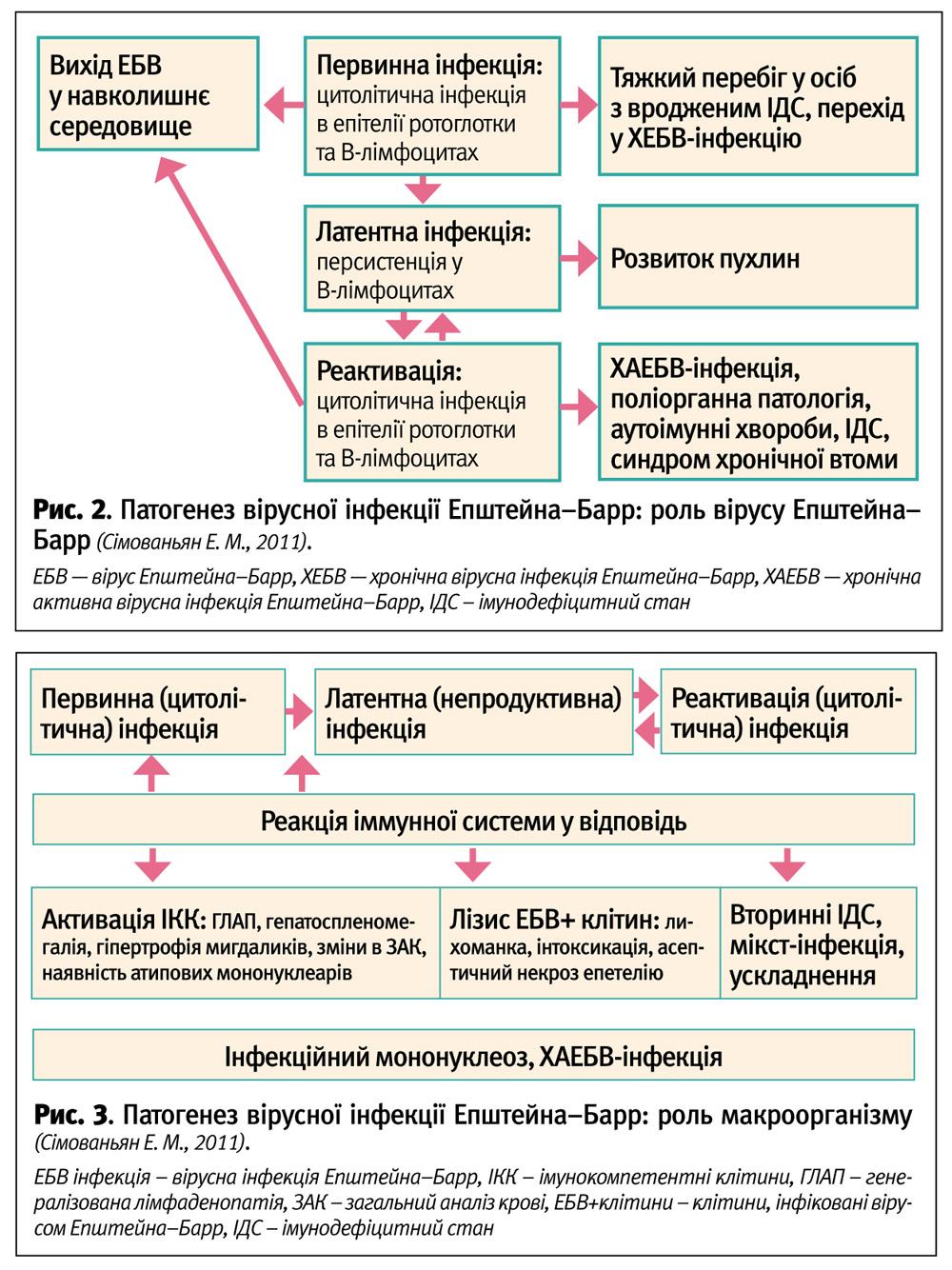
В основі патогенезу хронічної ЕБВ-інфекції, крім біологічних властивостей самого збудника, важливу роль відіграє стан макроорганізму (рис. 2, 3).
Обтяжений преморбідний фон у поєднанні з іммунотропною активністю вірусу сприяють формуванню вторинного ІДС, імунної дисфункції, які характеризуються порушенням процесів активації, диференціювання, зниженням імунорегуляторного індексу та готовності імунокомпетентних клітин (ІКК) до апоптозу, збільшенням кількості лімфоцитів із цитотоксичним потенціалом. Слід зазначити, що функціональний стан ІКК, їх здатність до формування повноцінної міжклітинної кооперації визначають можливість формування повноцінної імунної відповіді проти ЕБВ.
При хронічній ЕБВ-інфекції відзначається одночасне підвищення активності Т-хелперів 1 типу (Th1) та Т-хелперів 2 типу (Th2), що супроводжується вираженим цитокіновим дисбалансом. Це також порушує ефективний імунологічний контроль над вірусом. На думку багатьох авторів, головним чинником порушення елімінації ЕБВ із розвитком надалі хронічної ЕБВ-інфекції в дебюті хвороби є слабка активація синтезу прозапальних цитокінів: фактора некрозу пухлини альфа (TNF-a), інтерлейкіну 8 (IL-8), інтерферону гамма (IFN-g) при посиленій продукції IL-4. Якщо з якихось причин, – високе вірусне навантаження, експресія вірусом певних білків, індивідуальні особливості імунної системи дитини, фонові захворювання із підвищеною активністю Th 2 типу, цитокіновий дисбаланс із збільшенням рівню IL-4 і IL-10 на фоні нормального або зниженого вмісту TNF-a і IFN-g і т. д., – функціонування імунної системи піде по Th2 залежному шляху, ефективний противірусний імунітет не сформується. Фактично це означатиме розвиток вторинного ІДС, на фоні якого первинна гостра ЕБВ-інфекція може перейти в хронічну форму. Є підстави вважати, що в процесі хронічної персистенції в епітелії та клітинах імунної системи ЕБВ самостійно може реалізовувати механізми імуносупресії, які не дозволяють імунній системі взяти під контроль інфекційний процес, ним же індукований.
Механізми імуносупресії
- білок ЕБВ BCRF-1 (Bam HI C fragment rightward reading frame) має 70% гомології із IL-10 та істотно інгібує продукцію IFN-g.
- білок ЕБВ BARF-1 (цей ген включає Bam HI A фрагмент ЕБВ геному) є рецептором для колоніє-стимулюючого фактору (КСФ), внаслідок чого відбувається зменшення концентрації останнього, а оскільки КСФ стимулює синтез IFN-g, то знижується і його концентрація, у результаті кількісної недостатності КСФ пригнічується також мобілізація із депо стовбурових клітин.
- білок ЕБВ BHRF-1 (Apoptosis regulator BHRF-1 Early antigen protein R) є індуктором синтезу bcl-2, який блокує апоптоз.
- білок LMP-1 (вірусний латентний мембранний білок 1) індукує bcl-2 (Bcl2 family of proteins are important regulators of programmed cell death pathways with individual members that can suppress) і, як наслідок, білок А20, який також ефективно блокує апоптоз (рис. 4).
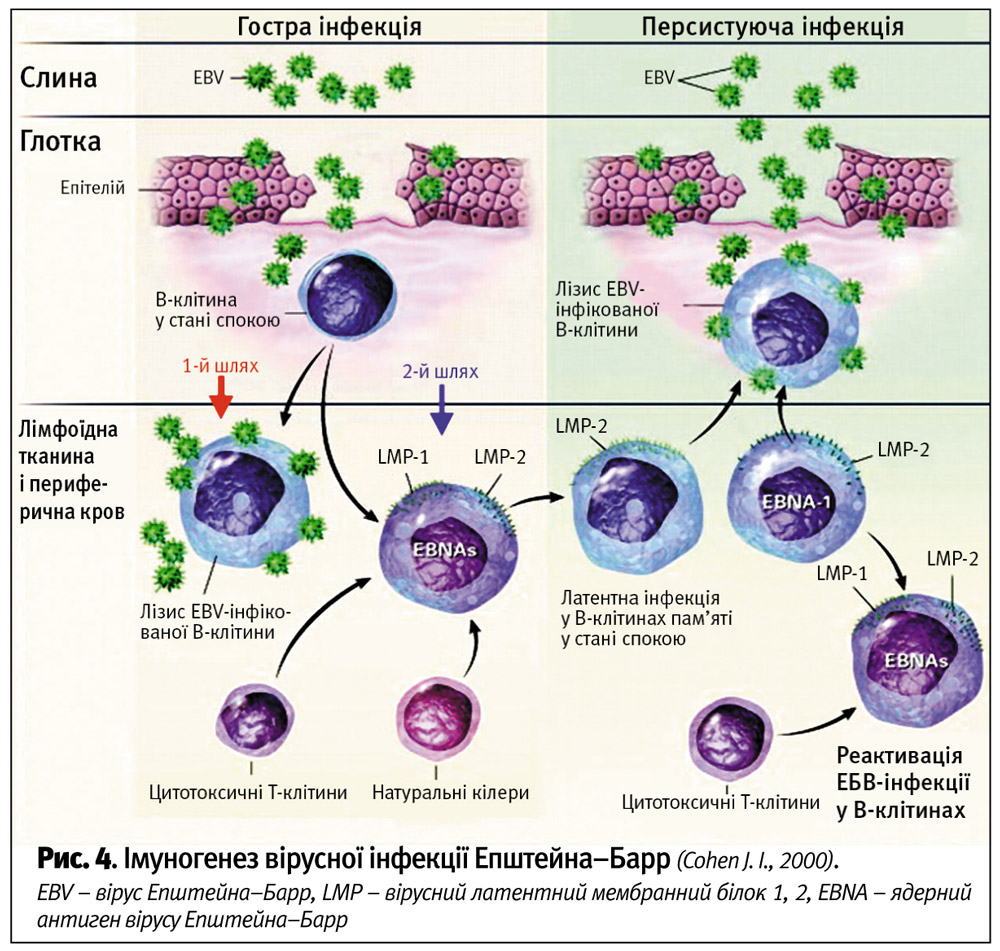
Особливістю хронічної ЕБВ інфекції є переважне ураження вірусом Т-лімфоцитів і природних кілерів (NK-клітин), тобто основних противірусних ефекторних типів клітин.
Ураження пулу Т-лімфоцитів супроводжується значним зниженням рівню ЕБВ специфічних цитотоксичних (ЦТЛ) CD8+ Т-лімфоцитів.
Крім того, Т-лімфоцити хворих із хронічною формою ЕБВ-інфекції, як виявилося, пригнічують здатність нормальних В-лімфоцитів до продукції антитіл, що посилює гуморальний імунодефіцит. Усе це супроводжується дисбалансом цитокінового профілю і робить свій внесок у патогенез цієї форми захворювання.
Для постановки діагнозу «хронічна ЕБВ-інфекція» використовують критерії, запропоновані S. E. Straus (1992):
- тяжке захворювання тривалістю 6 місяців і довше, яке починається як первинна ЕБВ-інфекція;
- присутність аномально високого титру антитіл до ЕБВ – IgG до вірусного капсидного антигену (VCA) 1:5120, до раннього антигену (ЕА) 1:640 або антитіл до ядерного антигену (EBNА) <1:2;
- наявність гістологічних доказів ураження внутрішніх органів у вигляді інтерстиціальної пневмонії, гіпоплазії одного або декількох ростків кровотворення, увеїту, асептичного лімфаденіту, персистуючого гепатиту, спленомегалії;
- виявлення підвищеного вмісту вірусу в пошкоджених тканинах за допомогою методу антикомплементарної іммунофлуоресценції із ядерним антигеном або за допомогою полімеразної ланцюгової реакції.
Зборовська А. А. (1999) запропонувала наступні критерії хронічної ЕБВ-інфекції:
- поєднання декількох ознак мононуклеозоподібного синдрому (збільшення лімфовузлів, тонзиліт, збільшення печінки та/або селезінки, періодична лихоманка, абсолютний лімфомоноцитоз, постійне або періодичне виявлення у крові атипових мононуклеарів, підвищення у крові рівня АлАТ та ін.) та їх персистування або рецидивування;
- серологічні ознаки активної ЕБВ-інфекції (збереження IgМ до VCA протягом 6 місяців і довше або їх періодичну появу та ін.);
- підвищення кількості клітин крові та кісткового мозку, які несуть латентний мембранний протеїн вірусу;
- гістологічне підтвердження залучення в патологічний процес органу або тканини (кісткового мозку, лімфовузлів, печінки і т. д.).
У роботах японських авторів Kimura H., Hoshino Y., Morishima T., Kanegane H. et al., 2005, які займаються дослідженням хронічної ЕБВ-інфекції, визначені наступні критерії хронічної форми ЕБВ-інфекції:
- тривалість захворювання 3 місяці і довше (клініка інфекційного мононуклеозу або симптоматика, що включає лихоманку, персистуючий гепатит, лімфоаденопатію, гепатоспленомегалію, панцитопенію, увеїт, інтерстиціальну пневмонію, підвищену чутливість до укусів комарів із розвитком плямисто-везикулярної екзантеми, що нагадує варіолоїд);
- підвищене вірусне навантаження (>102,5 копій/мкг ЕБВ ДНК у мононуклеарах периферичної крові або виявлення ДНК вірусу в різних органах і тканинах), виявлення в уражених тканинах або периферичній крові клітин, що містять ЕБВ-кодовану малу РНК-1 (Epstein-Barr – encoded RNA – EBER-1);
- аномально високий рівень анти-ЕБВ антитіл (IgG до VCA ³1:5120; IgG до EA ³1:640);
- відсутність даних про попередні імунні порушення або інші нещодавно перенесені інфекції, якими можна було б пояснити перераховані ураження.
Малашенкова І. К. із співавт. (2003) виділяють декілька можливих варіантів клінічних проявів хронічної ЕБВ-інфекції та її наслідків:
1) хронічна рецидивуюча інфекція у вигляді наступних форм:
- a) стерта форма хронічної ЕБВ-інфекції;
- b) атипова форма хронічної ЕБВ-інфекції;
- c) хронічна активна форма ЕБВ-інфекції;
- d) генералізована форма хронічної ЕБВ-інфекції;
- e) ЕБВ-асоційований гемофагоцитарний синдром (гемофагоцитоз);
2) розвиток ЕБВ-асоційованого лімфопроліферативного захворювання: лімфома, назофарінгеальна карцинома, лейкоплакія язика та слизової порожнини рота, рак шлунка та кишечнику та ін.;
3) розвиток аутоімунних захворювань, часто через тривалий проміжок часу після інфікування (ревматоїдний артрит, системний червоний вовчак, синдром Шегрена, розсіянний склероз та ін.);
4) один із варіантів синдрому хронічної втоми.
Синдром хронічної втоми (СХВ), асоційований із ЕБВ.
Деякі автори вважають, що можливі два різних типи СХВ, пов'язаних із перенесеною гострою ЕБВ інфекцією: ранній (розвивається через 2–6 місяців) та пізній (через кілька років). Діагноз встановлюється за наявності обох великих критеріїв і не менше 8 із 11 малих та 6 малих плюс 2 із 3 об'єктивних критеріїв. Як правило, симптоматика СХВ дебютує після якого-небудь перенесеного інфекційного захворювання (частіше протікає у вигляді ГРІ). Діагноз СХВ встановлюється у разі наявності у хворого тривало існуючої виснажливої втоми у поєднанні з різноманітними соматичними розладами при виключенні органічних захворювань, які можуть стати причиною втоми.
Великі критерії:
1) вперше розвивається втома, яка триває не менше 6 місяців і супроводжується стійким зниженням фізичної активності на 50% від початкового рівня;
2) відсутні причини, здатні викликати втому.
Малі критерії (перераховані нижче симптоми розвинулися одночасно або після появи втоми і тривають не менше 6 місяців):
1) невисока температура (37,5–38,5°С);
2) першіння в горлі (фарингіт);
3) болісні шийні або пахвові лімфатичні вузли;
4) генералізована м’язова слабкість;
5) біль в м’язах, фіброміалгія;
6) втома після фізичного навантаження, яка триває 24 години;
7) головний біль;
8) мігруючі артралгії;
9) психоневрологічна симптоматика (фотофобія, минуща скотома, забудькуватість, підвищена дратівливість, дезорієнтація, утруднене мислення, труднощі у концентрації уваги або непсихотична депресія);
10) порушення сну;
11) гострий розвиток симптомів впродовж декількох годин або днів.
Об’єктивні критерії (зафіксовані лікарями не менше 2 р./місяць):
1) температура 37,5–38,5°С;
2) неексудативний фарингіт;
3) збільшення шийних або/та пахвових лімфовузлів у діаметрі до 2 см.
Кудін А. П. (2006) описує клінічні прояви стертої форми хронічної ЕБВ-інфекції у вигляді тривалого або періодичного субфебрилІтету, який може бути як ізольованим, так і доповнюватися слабкістю, підвищеною втомлюваністю, артралгіями, міальгіями, розладом сну, явищами астенії. Нерідко при цьому відзначається поліаденопатія, яка іноді супроводжується помірною болючістю уражених лімфовузлів. Подібна симптоматика має хвилеподібний перебіг. Тому одним із напрямків обстеження дітей із тривалим або періодичним субфебрилитетом має бути обов'язкове обстеження для виключення ЕБВ інфекції. При цьому необхідно одночасно використовувати різні методи діагностики: серологічні, виявлення вірусу в слині, плазмі й клітинах крові, по можливості – оцінка вірусного навантаження.
Для атипової форми хронічної ЕБВ-інфекції, за даними Кудіна А. П. (2006), характерна та ж клінічна симптоматика, як і при стертій формі, яка доповнюється клінічними проявами вторинного імунодефіциту у вигляді раніше не характерних для даної дитини частих інфекцій дихальних шляхів, шлунково-кишкового тракту (ШКТ), шкіри, сечових шляхів і статевих органів. Особливістю цих інфекцій є схильність до затяжного перебігу, незвичайно низький і уповільнений ефект від адекватної терапії для імунокомпетентних осіб, часті рецидиви. Така симптоматика може тривати багато років, і тільки успішне та стійке пригнічення активної вірусної реплікації дозволяє досягнути тривалої ремісії.
Сімованьян Е. М. та співав. (2006), описали клінічну картину хронічної ЕБВ-інфекції, яка включала: хронічний мононуклеозоподібний синдром та поліорганну патологію. У всіх пацієнтів виявлено лімфопроліферативний синдром (генералізована лімфаденопатія, гіпертрофія піднебінних мигдаликів, носоглоткового мигдалика, збільшення печінки та селезінки) та ознаки хронічної інтоксикації (тривалий субфебрилІтет, слабкість, зниження апетиту та ін.). Сімованьян Е. М. (2006), вказує на наступні можливі наслідки після перенесеної гострої ЕБВ-інфекції – одужання, латентна інфекція, хронічна ЕБВ-інфекція, ІДС, онкологічні, аутоімунні захворювання, синдром хронічної втоми.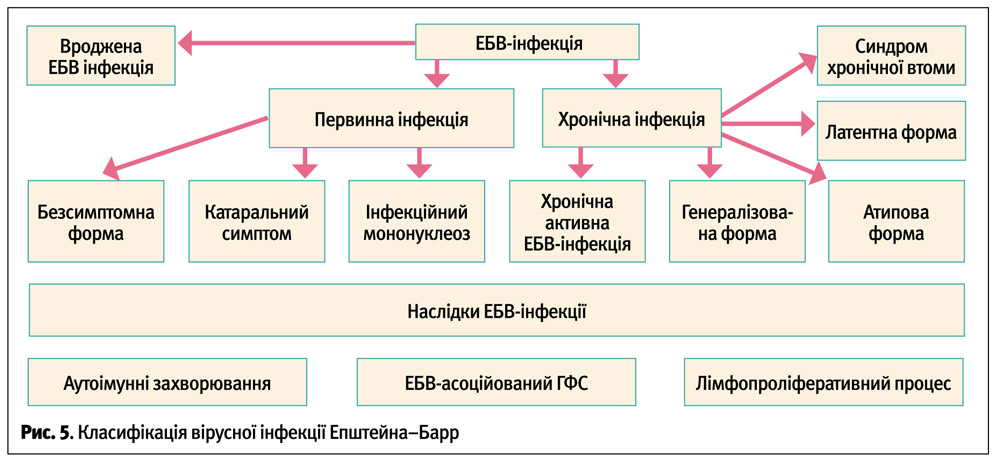
Враховуючи дані літератури та власний досвід, пропонуємо наступну класифікацію ЕБВ-інфекції у дітей (рис. 5):
Первинна (гостра) ЕБВ-інфекція:
- безсимптомна форма (клінічна симптоматика відсутня, має місце лабораторно підтверджена вірусна активність);
- респіраторний синдром (катаральний синдром, лабораторно підтверджена вірусна активність);
- інфекційний мононуклеоз (інтоксикаційний синдром, тривала лихоманка, системна лімфаденопатія, гепатомегалія, спленомегалія, аденоїдит, тонзиліт, синдром екзантеми, гепати, гематологічні зміни).
Наслідки гострого інфекційного процесу при ЕБВ-інфекції:
- одужання,
- латентна ЕБВ-інфекція,
- хронічна активна ЕБВ-інфекція,
- онкологічний лімфопроліферативний процес,
- аутоімунні захворювання,
- синдром хронічної втоми,
- розрив селезінки.
Вроджена ЕБВ-інфекція
Активна ЕБВ-інфекція під час вагітності призводить до ранньої загибелі ембріону, передчасних пологів або народження дитини з вадами розвитку. Описані такі вади розвитку як вроджена катаракта, крипторхізм, зміна кісток по типу «стебла сельдерея», вроджені кардити, енцефаліти, пневмонії, гепатити. При інтранатальному інфікуванні можливе захворювання дитини у вигляді первинної ЕБВ-інфекції через короткий проміжок часу після народження дитини, частіше у вигляді енцефаліту та ін.
Клінічні варіанти хронічної ЕБВ-інфекції:
- Хронічна активна ЕБВ-інфекція або хронічний інфекційний мононуклеоз – після перенесеного інфекційного мононуклеозу у хворого зберігаються симптоми захворювання у вигляді лихоманки, лімфаденопатії, гепатомегалії, спленомегалії (рис. 6). Характерний рецидивуючий або затяжний тонзиліт та аденоїдит, астеновегетативний синдром, у загальному аналізі крові – лейкоцитоз або лейкопенія, лімфоцитоз, моноцитоз, періодично з’являються атипові мононуклеари у кількості до 5%, можлива анемія, тромбоцитопенія або тромбоцитоз та наявні маркери активності ЕБВ-інфекції (впродовж цього терміну утримуються IgM до VCA ЕБВ, реєструються надзвичайно високі рівні антитіл до VСА та ЕА ЕБВ, рідше виявляється ДНК ЕБВ в крові, частіше слині). При наявності серологічних критеріїв вірусної активності хворі мають дуже низькі титри або у них відсутні антитіла до ЕВNА ЕБВ. Хворі скаржаться на слабкість, пітливість, болі у м’язах та суглобах, утруднене носове дихання, запаморочення, порушення сну, зниження пам’яті, уваги та інтелекту, емоціональну лабільність. Часто спостерігається субфебрильна температура, збільшення лімфатичних вузлів, гепатоспленомегалія. Хворі мають численні прояви захворювання: пневмонію, гепатит, увеїт, нейтропенію, еозинофілію, тромбоцитопенію, гіпер- або гіпогаммаглобулінемію, гіпоплазію кісткового мозку. Виділяють 2 групи хворих, залежно від переважного залучення Т-клітин або NK-клітин. Для Т-клітинного типу більш характерна лихоманка, а при NK-клітинному типі спостерігається гіперчутливість до укусів комарів.
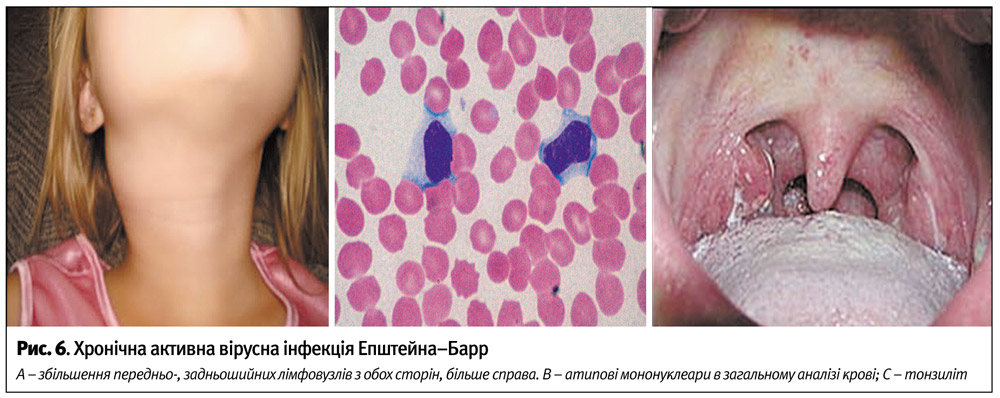
Генералізована форма хронічної активної ЕБВ-інфекції із ураженням внутрішніх органів і систем: ЦНС (серозний менінгіт, енцефаліт, полірадикулонейропатія та ін.), міокарду, печінки, нирок, очей, дихальної системи, кісткового мозку та ін.
- Атипова форма ЕБВ-інфекції у вигляді тривалого субфебрилітету, астенічного синдрому (слабкість, пітливість, головний біль, запаморочення), емоційної лабільності, порушення сну, когнітивних порушень (зниження пам’яті, уваги, інтелекту), депресивних станів, міальгії, артралгії, лімфаденопатії, гепатоспленомегалії, утрудненого носового дихання, дискомфорту в горлі, тривалого кашлю, висипки на шкірі, приєднання інших герпес-вірусних інфекцій шкіри, слизових оболонок, інфекцій, викликаних HSV 1/2 типу, CMV, HV 6 типу, не характерних раніше частих ГРВІ, інфекції дихальних шляхів, ШКТ, шкіри, грибкових інфекцій (молочниця, стоматит), які на фоні лікування повністю не проходять та швидко рецидивують; захворювання має хвилеподібний перебіг; характерна тривала і стійка симптоматика – від 6 місяців і до багатьох років.
- Латентна форма – у хворого відсутня будь-яка клінічна симптоматика, але має місце лабораторно підтверджена персистенція ЕБВ.
- Синдром хронічної втоми. ЕБВ-асоційований ГФС: інтермитуюча лихоманка, гепатоспленомегалія, лімфаденопатія, васкуліт, панцитопенія, коагулопатія, порушення з боку ЦНС, патогномонічний для даного синдрому еритрофагоцитоз у кістковому мозку та лімфоїдних органах; панцитопенія, анемія, тромбоцитопенія або тромбоцитоз, лейкоцитоз або лейкопенія, коагулопатія, гепатит, нерідко летальний кінець.
Лімфоцитарна інтерстиціальна пневмонія може бути одним із проявів системних лімфопроліферативних порушень або обмежуватися тільки ураженням легенів. Вона є унікальною патологією у дітей, хворих на СНІД. Гістологічно захворювання характеризується наявністю перибронхіальних та інтерстиціальних інфільтратів, які складаються з лімфоцитів. Клінічний спектр проявів широкий: від безсимптомних форм до тяжкого перебігу з вираженою дихальною недостатністю, при якій нерідко спостерігають генералізовану лімфаденопатію, «барабанні палички». Враховуючи значну кількість лімфоїдної тканини у привушній слинній залозі, захворювання часто поєднується з паротитом.
У дітей із вираженою імунною недостатністю можливий розвиток генералізованих форм ЕБВ-інфекції із ураженням центральної та периферичної нервової системи у вигляді менінгіту, енцефаліту, полірадікулоневриту та ін.
Лімфопроліферативний процес, асоційований із ЕБВ
- пухлини лімфоїдного походження (лімфома Беркитта, неходжкінська лімфома, В-клітинна лімфома, первинна лімфома ЦНС, лімфогранулематоз та інші);
- пухлини епітеліального походження (назофарінгеальна карцинома, волосяна лейкоплакія язика та слизових ротової порожнини, пухлини слинних залоз, рак шлунку і кишківника);
- лейкоміосаркома;
- лімфобластний лейкоз;
- мієлобластний лейкоз;
- Х-зчеплений лімфопроліферативний синдром (Х-ЛПС або синдром Дункана);
- посттрансплантаційні лімфопроліферативні захворювання (ПТЛЗ);
- ЕБВ-асоційовані пухлини у пацієнтів зі СНІДом та ін.
Х-ЛПС (синдром Дункана) належить до групи спадкових захворювань, які проявляються у чоловіків після інфікування ЕБВ. Прогноз захворювання дуже несприятливий, більше 70% хворих вмирають, не доживши до 10-річного віку. У дітей, які вижили, часто розвивається тяжка гіпогамаглобулінемія, лімфобластна лімфома, рідше – апластична анемія та некротичний васкуліт з розвитком артеріїту магістральних судин.
Аутоімунні захворювання, асоційовані із ЕБВ
- системний червоний вовчак;
- васкуліт;
- ревматоідний артрит;
- синдром Шегрена;
- виразково некротичний ентероколіт;
- розсіяний склероз;
- синдром Альцгеймера;
- гломерулонефрит та ін.
Шляхи реалізації персистенції ЕБВ-інфекції залежать від стану імунної системи організму .
Клінічні «маски» ЕБВ інфекції
- Інфекційний мононуклеоз – первинна інфекція або реактивація латентної ЕБВ-інфекції (С. А. Хмілевська, 2010).
- ГРЗ у 40% хворих – маніфестація хронічної ЕБВ-інфекції (ZY Li et al., 2004).
- Рецидивуюча патологія респіраторного тракту – маніфестація хронічної ЕБВ-інфекції (В. П. Боковий, 2010).
- Поліорганна «соматична» патологія (хронічний гепатит, увеїт, тиреоїдит, артрит та ін.) – маніфестація хронічної ЕБВ-інфекції (І. К. Малашенкова і співавт., 2003).
- Загострення, несприятливий перебіг соматичної патології – результат активної хронічної ЕБВ-інфекції (N. Raab-Traub, 2007).
- Пухлини, аутоімунні захворювання, синдром хронічної втоми – особливі форми ЕБВ-інфекції.
«Клиническая картина хронической вирусной инфекции Эпштейна–Барр настолько полиморфна, что на ее основании поставить диагноз практически невозможно» – Профессор И. С. Никольский, 2006.
Перелік літератури знаходиться у редакції.


коментарів