27 марта в Днепропетровске, 28 марта в Донецке и 30 марта в Киеве проходили научно-практические конференции, посвященные профилактике репродуктивных потерь на ранних и поздних сроках беременности.
 Немалый интерес слушателей вызвал доклад директора Института медицинских исследований и образования (г. Эссен, Германия), президента Европейской ассоциации акушеров-гинекологов, президента Европейского клуба прогестерона, вице-президента Европейской лиги эндометрия, профессора Адольфа Е. Шиндлера, который рассказал о роли прогестерона в сохранении беременности.
Немалый интерес слушателей вызвал доклад директора Института медицинских исследований и образования (г. Эссен, Германия), президента Европейской ассоциации акушеров-гинекологов, президента Европейского клуба прогестерона, вице-президента Европейской лиги эндометрия, профессора Адольфа Е. Шиндлера, который рассказал о роли прогестерона в сохранении беременности.
В самом начале своего доклада профессор представил слайд с классификацией прогестинов, которые подразделяются на две большие группы: прогестерон (идентичный по структуре прогестерону желтого тела) и синтетические аналоги (гормоны, которые были синтезированы химическим путем). Доктор Шиндлер сделал акцент на том, что синтетические гестагены не должны использоваться во время беременности: «Прогестерон — это основной гормон беременности у млекопитающих и человека. Данный гормон воздействует через ядерные и мембранные рецепторы, активирует синтез прогестерониндуцированного блокирующего фактора (PIBF), который, в свою очередь, стимулирует Th2-цитокиновый профиль. Это препятствует отторжению плода, который для матери является наполовину чужеродным из-за генетического вклада отца. Данный иммуномодулирующий эффект является неотъемлемым свойством прогестерона. Недавно выяснилось, что этим свойством могут обладать и синтетические гестагены, которые в соответствии с формулировкой иммунологов «подобно прогестерону могут индуцировать PIBF». Прогестерон сохраняет беременность не только благодаря иммунологическому действию, связанному с повышением выработки PIBF, но и за счет восстановления маточно-плацентарного кровотока и подготовки эндометрия к процессу имплантации. При нарушении процессов на этих стадиях повышается риск развития преэклампсии.
В проспективных рандомизированных исследованиях было показано достоверное увеличение частоты сохранения беременности при применении прогестерона».
Подводя итог первой части доклада, профессор сделал акцент на эффективности и безопасности вагинального введения прогестерона при угрозе прерывания 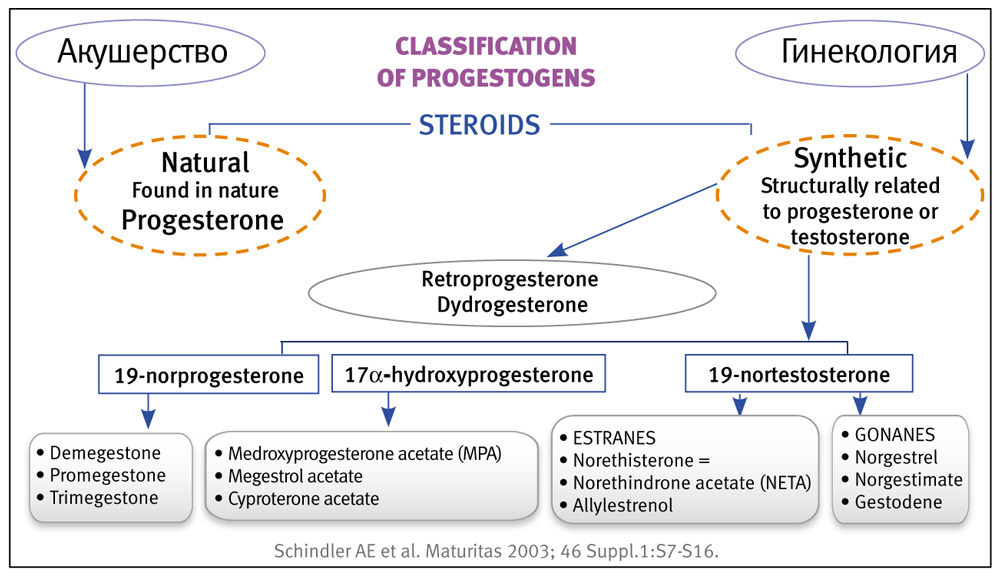 беременности на ранних стадиях, сформулировав принцип данной терапии: «лучше больше прогестерона, чем недостаточное его количество».
беременности на ранних стадиях, сформулировав принцип данной терапии: «лучше больше прогестерона, чем недостаточное его количество».
Действие прогестерона в предотвращении преждевременных родов (ПР) реализуется в двух направлениях: влияние на миометрий и воздействие на структуру шейки матки, обеспечивающее ее состоятельность.
ПР являются главной причиной перинатальной смертности и заболеваемости и повышенных расходов в сфере здравоохранения. При этом практически всегда ПР ассоциируются с дефицитом прогестерона в организме женщины. С другой стороны, терапия, направленная на повышение уровня прогестерона, снижает повышенную сократимость миометрия и улучшает структуру шейки матки, обеспечивая ее состоятельность и таким образом позволяя значительно снизить риск ПР.
Дефицит прогестерона не только приводит к ПР, но и имеет негативные последствия для ребенка. В частности, согласно последним научным данным, доказано наличие у гормона различных нейропротекторных эффектов, которые обеспечивают функционирование синапсов клеток головного мозга и ремиелинизацию поврежденных нейронов, а также защитное действие прогестерона при различных повреждениях головного мозга, в том числе на фоне травм головы, инсульта и других заболеваний.
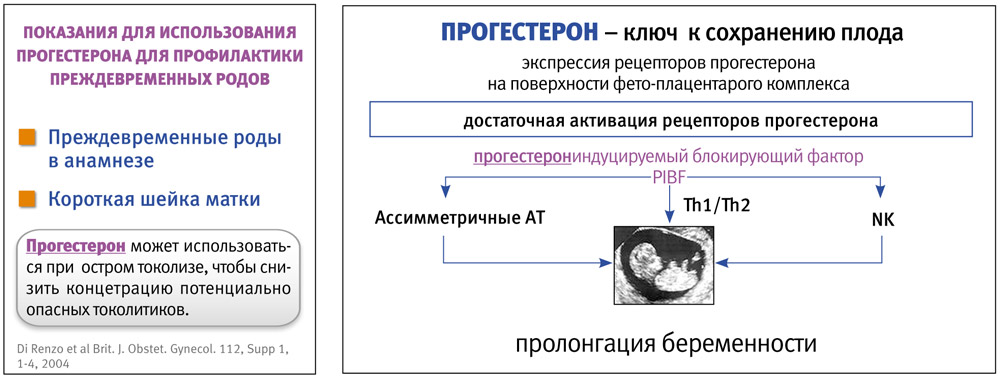
 Применение прогестерона с целью профилактики и лечения ПР считается самым безопасным вариантом терапии, поскольку он является основным гормоном беременности и повышение его уровня во время беременности — это естественный процесс. Синтетические гестагены не могут быть потенциально более безопасными для улучшения репродуктивных функций [O'Brien, 2011]. Существуют две основные группы пациенток, которым безусловно показано применение прогестерона с целью профилактики ПР, — это женщины с ПР в анамнезе и женщины с короткой шейкой матки (КШМ), наличие которой подтверждено ультразвуковым исследованием.
Применение прогестерона с целью профилактики и лечения ПР считается самым безопасным вариантом терапии, поскольку он является основным гормоном беременности и повышение его уровня во время беременности — это естественный процесс. Синтетические гестагены не могут быть потенциально более безопасными для улучшения репродуктивных функций [O'Brien, 2011]. Существуют две основные группы пациенток, которым безусловно показано применение прогестерона с целью профилактики ПР, — это женщины с ПР в анамнезе и женщины с короткой шейкой матки (КШМ), наличие которой подтверждено ультразвуковым исследованием.
По результатам наблюдения, уровень прогестерона в крови женщин, которые впоследствии имели ПР, был значительно ниже, чем в группе контроля [Lachetin et al., 2009]. Объяснить такую закономерность можно тем, что низкая концентрация прогестерона связана со снижением противовоспалительного потенциала, то есть низкой защитой от воспаления, что приводит к повышению сократимости матки.
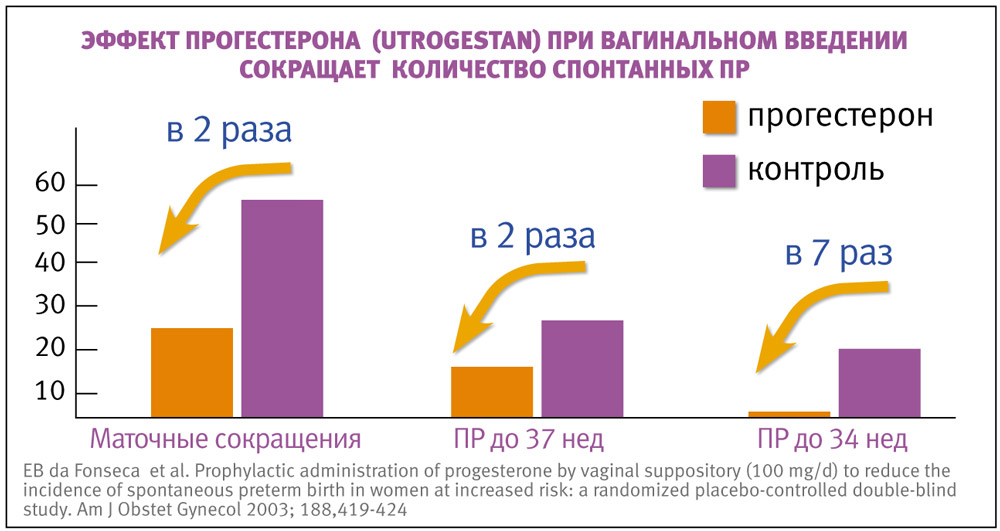
В 2003 году были получены результаты достоверного снижения наступления ПР в группе женщин, у которых они были в анамнезе: в группе плацебо роды в сроке до 34 недель были практически в 7 раз чаще — 18,6%, чем в группе Утрожестана — 2,7% (интравагинально 100 мг/сут в качестве метода профилактики ПР). При наступлении ПР в сроке гестации до 34 недель наблюдается самая высокая детская инвалидность и смертность. Кроме того, было отмечено различие в сократительной активности матки (23,6% в группе прогестерона и 54,3% в группе плацебо) [da Fonseca et al., 2003], что свидетельствует о выраженном токолитическом эффекте.
В другом проспективном плацебо-контролируемом исследовании было показано, что частота ПР среди женщин с КШМ, которые использовали Утрожестан в дозе 200 мг/сут с 24-й по 34-ю недели гестации, составила 19,2 против 34,3%, что в 2 раза ниже, чем в группе плацебо [Fonseca et al., 2007]. Доказано, что у пациенток с укорочением шейки матки применение прогестерона имеет преимущество перед установлением пессария и проведением цервикального серкляжа.
Терапию прогестероном с целью профилактики ПР следует начинать с 16-й недели и можно продолжать до 37-й недели беременности. Также прогестерон может быть использован для острого токолиза с целью снижения концентрации в крови потенциально токсических токолитических препаратов [Di Renzo et al., 2004].
Была определена экономическая выгодность терапии прогестероном у пациенток высокого риска [Armstrong et al., 2011], и подсчитано, что благодаря применению препаратов прогестерона в США в течение года можно предотвратить 10 тысяч ПР, для чего терапию необходимо назначить 139 тысячам женщин. Такая ежегодная профилактика 10 тысяч ПР может сохранить около 519 млн долларов общих медицинских затрат.
Подытожив вышесказанное, профессор сделал следующие выводы:
- ПР — растущая проблема здравоохранения развитых и развивающихся стран.
- ПР — основная причина неонатальной смертности, заболеваемости и отдаленных последствий для новорожденного.
- Риск ПР целесообразно определять в начале II триместра беременности.
- Существует много факторов риска ПР, таких как ПР в анамнезе, КШМ, вагинальные инфекции, низкий уровень прогестерона, прием оральных контрацептивов за 30 дней до зачатия, стресс, депрессия в ранних сроках беременности и другие психопатологические факторы.
- Профилактика ПР — это оптимальный и гораздо более эффективный подход, чем лечение.
- Применение Утрожестана — обоснованный и научно доказанный метод профилактики ПР, который оказывает долговременный позитивный эффект на течение беременности.
- Утрожестан – единственный прогестерон в Украине, в инструкции которого имеется показание «преждевременные роды».
По материалам газеты
«Здоров'я України»

коментарів