21 сентября в Одессе в рамках ХІІІ Съезда акушеров-гинекологов Украины прошел организованный компанией «Безен» симпозиум, посвященный проблеме невынашивания беременности и преждевременных родов (ПР). В форуме приняли участие ведущие специалисты Украины, России и стран Европы. Особое внимание во всех докладах было уделено главному гормону беременности прогестерону.
 Директор Института медицинских исследований, президент Европейской ассоциации акушеров-гинекологов, президент Европейского клуба прогестерона, вице-президент Европейской лиги эндометриоза Адольф Шиндлер (Германия) в своем выступлении остановился на роли прогестерона в профилактике ПР:
Директор Института медицинских исследований, президент Европейской ассоциации акушеров-гинекологов, президент Европейского клуба прогестерона, вице-президент Европейской лиги эндометриоза Адольф Шиндлер (Германия) в своем выступлении остановился на роли прогестерона в профилактике ПР:
— По статистическим данным, частота ПР колеблется в диапазоне 6–12%. Какими бы ни были причины ПР, в большинстве случаев они приводят к дефициту прогестерона в организме женщины, что существенно влияет на нормальное течение беременности.
Одной из важных способностей прогестерона является подавление продукции интерлейкина-8 и простагландинов, стимулируемых бактериями при воспалительном процессе в нижних отделах половых путей и запускающих механизм маточных сокращений.
Проведенные рандомизированные исследования продемонстрировали, что введение экзогенного прогестерона во время беременности предотвращает преждевременное созревание шейки матки посредством модуляции простагландинов.
Кроме того, иммуносупрессивное действие прогестерона связано с индукцией собственных рецепторов в лимфоцитах, что способствует выработке прогестерониндуцированного блокирующего фактора, уровень которого зависит от уровня прогестерона в организме беременной.
 О функции желтого тела вне и во время беременности рассказала старший научный сотрудник отделения гинекологической эндокринологии Научного центра акушерства и гинекологии им. В. И. Кулакова (Москва), доктор медицинских наук, профессор Лариса Андреевна Марченко:
О функции желтого тела вне и во время беременности рассказала старший научный сотрудник отделения гинекологической эндокринологии Научного центра акушерства и гинекологии им. В. И. Кулакова (Москва), доктор медицинских наук, профессор Лариса Андреевна Марченко:
— Желтое тело следует рассматривать как последнюю стадию дифференцировки примордиального фолликула и как один из главных эндокринных компонентов яичника. Желтое тело — преходящая структура, периодически формирующаяся и подвергающаяся инволюции. Кроме синтеза прогестерона, эстрогенов и андрогенов, желтое тело продуцирует пептиды (окситоцин, релаксин, ингибин), цитокины, факторы роста (ИФР-1) и эндогенные опиоидные пептиды — b-эндорфины.
Главным гормоном желтого тела является прогестерон. Функции этого гормона многогранны. Прогестерон оказывает местное и центральное влияние, направленное на блокаду роста новых фолликулов; обеспечивает секреторную трансформацию эндометрия; формирует «окно имплантации» для оплодотворенной яйцеклетки; уменьшает порог возбудимости мышечных волокон; поддерживает тонус гладкомышечных волокон шейки матки; снижает уровень простагландинов; является предшественником стероидных гормонов плода во время беременности.
Динамика изучения роли прогестерона учеными мира может быть представлена в следующем порядке:
- Из Кокрановского обзора, основанного на 30 оригинальных исследованиях, в 2003 году Oates-Whitehead и коллеги отобрали 14 статей с доказательными данными, в результате чего было показано, что лечение прогестероном в целом снижает риск преждевременных потерь беременности.
- J. Szekeres, Bartho и J. Balasch осуществили поиск в базах данных PubMed и Cochrane за период 1968–2007 гг., при этом ключевыми словами служили: «прогестерон», «привычное невынашивание беременности», «цитокины», «натуральные киллеры». Авторы пришли к заключению об иммуносупрессивном действии прогестерона, который индуцирует синтез собственных рецепторов в лимфоцитах, способствуя выработке прогестерониндуцированного блокирующего фактора, уровень которого зависит от уровня прогестерона в организме беременной.
Дефицит прогестерона может наблюдаться уже на прегравидарном этапе, что проявляется снижением функциональной активности желтого тела, приводящим к недостаточности лютеиновой фазы (НЛФ) цикла. Согласно определению, предложенному Кастельбаумом в 2002 году, НЛФ — это состояние, проявляющееся дефицитом прогестерона, укорочением лютеиновой фазы (менее 11 дней) и отставанием созревания эндометрия от фазы цикла более чем на 2 дня.
Таким образом, НЛФ можно рассматривать как отсроченное во времени секреторное превращение эндометрия вследствие недостаточной продукции прогестерона желтым телом, что является частой причиной невынашивания.
При этом необходимо учитывать, что нормальная концентрация прогестерона в плазме может сочетаться с дефицитом этого гормона в эндометрии. Это происходит за счет снижения экспрессии прогестероновых рецепторов в эндометрии и полиморфизма гена, кодирующего прогестероновые рецепторы (Li et al., 2002; Schweikert et al., 2004).
Этиопатогенетически более 60% самопроизвольных абортов обусловлены снижением уровня прогестерона, частой причиной которого является НЛФ, приводящая к качественному ухудшению секреторной трансформации стромы эндометрия в высокоспециализированную децидуальную ткань, продуцирующую экстрацеллюлярный матрикс, что нарушает процесс инвазии трофобласта в эндометрий. Кроме того, недостаточность прогестерона приводит к нарушению формирования иммунологической толерантности организма матери к антигенам плода посредством нарушения перехода воспалительных цитокинов в противовоспалительные.
Таким образом, необходимость применения прогестерона для коррекции привычного и в большинстве случаев спорадического невынашивания беременности не вызывает сомнений. Оптимальным препаратом для поддержки функции желтого тела может считаться микронизированный препарат Утрожестан, который обладает свойствами, аналогичными эндогенному гормону желтого тела.
В рандомизированном двойном слепом исследовании в параллельных группах (Czajkowski et al., 2007) сравнивали эффект влияния вагинального микронизированного прогестерона в дозе 300 мг с таковым дидрогестерона, принимаемого перорально в дозе 30 мг, на маточно-плацентарное кровообращение у 53 женщин с угрозой выкидыша (6-недельное наблюдение). Показано, что вагинальный прогестерон достоверно эффективнее, чем дидрогестерон, снижал пульсационный индекс и индекс сосудистого сопротивления спиральных артерий, являющихся маркерами адекватного маточно-плацентарного кровообращения, что приводило к улучшению маточно-плацентарного кровообращения и оксигенации плода.
К преимуществам Утрожестана следует отнести лекарственную форму (капсулы), которая дает возможность вводить его двумя путями. Вагинальный путь введения обеспечивает высокую концентрацию прогестерона в матке, быстрый эффект (в течение первых часов), стабильный гормональный фон. Пероральный прием обеспечивает быстрое поступление прогестерона в плазму, более выраженный нейропротекторный и анксиолитический эффект. Возможно комбинированное применение препарата: 100–200 мг перорально вечером и 100–200 мг утром вагинально. Необходимо заметить, что кровянистые выделения не влияют на биодоступность Утрожестана.
Основные преимущества препарата точно отмечены в протоколе по применению Утрожестана, принятом рабочей группой Российской ассоциации гинекологов-эндокринологов и Ассоциации по менопаузе в июле текущего года:
- Утрожестан обеспечивает максимальный уровень адекватной синхронной секреторной трансформации эндометрия, что значительно повышает вероятность наступления и вынашивания беременности.
- Утрожестан обладает:
- выраженным иммуномодулирующим эффектом, что обеспечивает физиологическое течение и сохранение беременности в I и II триместрах (достигается образованием прогестерониндуцированного блокирующего фактора, преобладанием цитопротекторного Тh2-иммунного ответа, оптимальным соотношением противо- и провоспалительных цитокинов);
- токолитическим эффектом, реализующимся через механизм снижения активности миометрия, что крайне необходимо для сохранения беременности в I и II триместрах;
- антиальдостероновым эффектом, способствуя регуляции водно-электролитного баланса (прием 200 мг Утрожестана аналогичен приему 25–30 мг спиронолактона, что способствует профилактике возникновения отеков у беременных);
- анксиолитическим эффектом, уменьшая чувство тревожности и нервного напряжения (обеспечивается взаимодействием метаболита препарата с ГАМК-эргическими структурами мозга).
Для лечения невынашивания препарат применяют в дозе 400 мг/сут, а в программах ВРТ — 600 мг/сут.
 Главный научный сотрудник акушерского отделения экстрагенитальной патологии беременных ГУ «Институт педиатрии, акушерства и гинекологии НАМН Украины», доктор медицинских наук Юлия Владимировна Давыдова осветила проблему реализации репродуктивной функции у молодых женщин, лечившихся противораковыми препаратами:
Главный научный сотрудник акушерского отделения экстрагенитальной патологии беременных ГУ «Институт педиатрии, акушерства и гинекологии НАМН Украины», доктор медицинских наук Юлия Владимировна Давыдова осветила проблему реализации репродуктивной функции у молодых женщин, лечившихся противораковыми препаратами:
— У женщин, болеющих онкологическими заболеваниями в детском и репродуктивном возрасте, главной проблемой является сохранение репродуктивной функции в принципе. Рак молочной железы, шейки матки, щитовидной железы, яичников, а также лейкемия, меланома, лимфома, — это онкопатологии, которые, к сожалению, встречаются у молодых женщин.
Пятилетняя выживаемость при детском раке в развитых странах, составляющая 70–75%, позволяет рассматривать лечение онкопатологии в детском возрасте как историю сорокалетнего успеха. Благодаря позитивным результатам лечения рака в молодом возрасте сформировалась специфическая когорта пациентов, желающих реализовать свою репродуктивную функцию. К сожалению, комбинированная терапия онкологических заболеваний часто приводит к повреждению эндокринных органов и негативно влияет на гепатобилиарную систему. Негативное воздействие противораковой терапии на яичники и щитовидную железу является основной причиной снижения репродуктивных возможностей или бесплодия. Наиболее негативное влияние на эндокринные органы оказывают препараты, применяемые для лечения онкологических заболеваний, именно в молодом возрасте.
С целью сохранения функции яичников при применении противоопухолевых препаратов современная медицина предлагает следующие методы: супрессию аналогами гонадотропин-рилизинг-гормона, криоконсервацию тканей яичников с последующей ретрансплантацией, криоконсервацию ооцитов и эмбрионов.
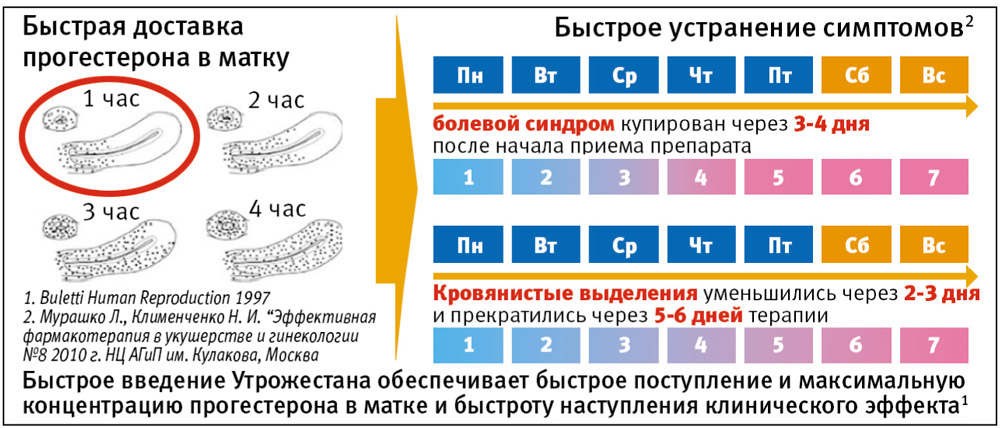
Тем не менее, несмотря на проводимые мероприятия, необходимость гормональной поддержки у молодых женщин, перенесших противораковую терапию и желающих реализовать репродуктивную функцию, возникает в 100% случаев. Речь, прежде всего, идет о прогестероне. Препаратом выбора для данной группы пациенток может считаться Утрожестан, в инструкции которого указано, что «за период использования препарата не наблюдалось ни одного случая неблагоприятного воздействия на плод». Вагинальный путь введения,  минимизирующий печеночный метаболизм, – безопасный способ проведения гормональной коррекции нарушений менструального цикла, поддержки функции желтого тела на этапе прегравидарной подготовки либо на ранних сроках беременности у таких женщин. При этом вагинальный путь введения Утрожестана обеспечивает высокую эффективность за счет быстрого поступления и максимальную концентрацию прогестерона в матке, что позволяет достичь клинического эффекта за малый промежуток времени.
минимизирующий печеночный метаболизм, – безопасный способ проведения гормональной коррекции нарушений менструального цикла, поддержки функции желтого тела на этапе прегравидарной подготовки либо на ранних сроках беременности у таких женщин. При этом вагинальный путь введения Утрожестана обеспечивает высокую эффективность за счет быстрого поступления и максимальную концентрацию прогестерона в матке, что позволяет достичь клинического эффекта за малый промежуток времени.
По материалам газеты «Здоров'я України»

коментарів