Гемангіома – це доброякісна пухлина судинного ендотелію. Відноситься до групи вродженої патології судин, внаслідок дефекту їх ембріонального розвитку.
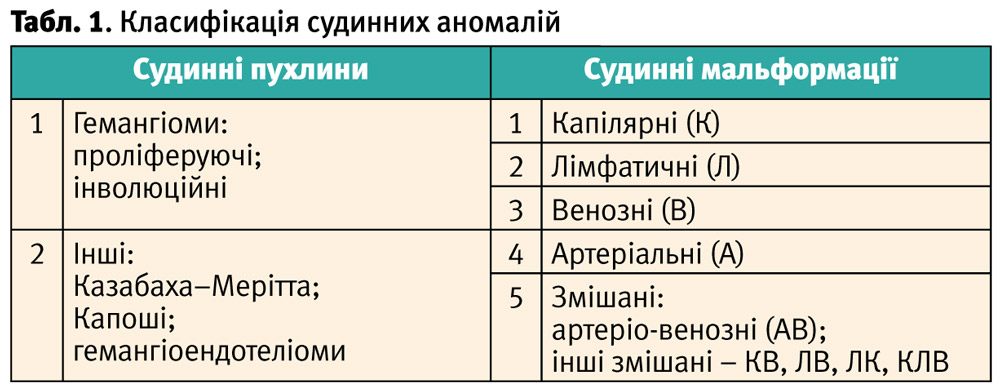
Згідно з класифікацією, запропонованою Міжнародним товариством досліджень судинних аномалій (ISSVA), усі судинні аномалії поділяються на дві основні групи:
- Судинні пухлини.
- Судинні мальформації (таблиця 1).
Основною різницею між цими групами судинних аномалій є те, що вони мають різну етіологію виникнення, різний перебіг свого розвитку, відмінну гістологічну будову та клітинні маркери.
Причини виникнення гемангіом чітко не встановлені. Ці судинні пухлини є наслідком гіперплазії ендотелію судин. Зустрічаються гемангіоми, за даними різних авторів, приблизно у 10% всіх новонароджених, частіше у дівчаток, ніж у хлопчиків, у співвідношенні 6:1. При цьому, частіше у недоношених дітей та дітей з низькою масою тіла. Лише у 30% випадків гемангіома є помітною відразу після народження, у решти дітей проявляється у перші тижні життя. Найчастіша локалізація – голова, шия, верхня половина тіла (60%) та кінцівки (15%).
Гемангіоми характеризуються стадійним перебігом. Виділяють фазу проліферації та фазу інволюції. Проліферативна фаза характеризується прогресивним ростом пухлини, яка добре васкуляризується харчуючими артеріями, триває переважно до 7–8-місячного віку і має два періоди інтенсивного росту: 3–4 місяці та 6–8 місяців. Фаза інволюції триває до 3–7 років.
До 7-річного віку 70–80% гемангіом регресує. Регрес гемангіоми може завершитись:
- повним її зникненням;
- депігментацією шкіри на місці гемангіоми;
- сплощенням, атрофією тканин;
- надлишком поморщеної шкіри з помаранчевим відтінком;
- рубцюванням.
Класифікація гемангіом
Найбільш поширеною класифікацією гемангіом є така:
- Прості або капілярні.
- Кавернозні.
- Змішані.
- Комбіновані.
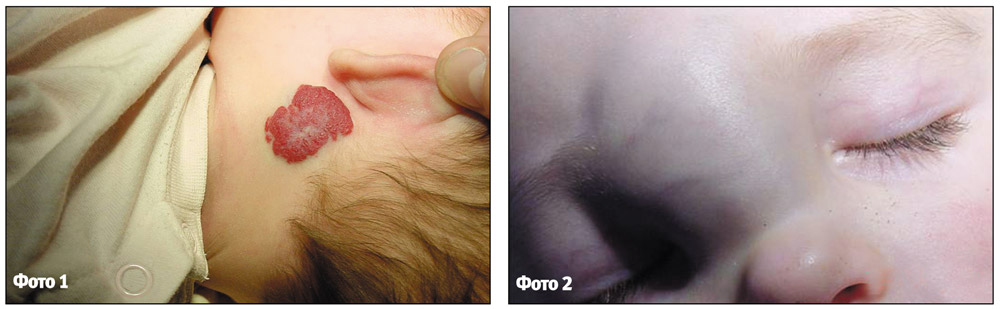
Капілярна гемангіома клінічно проявляється утворенням яскраво-червоного кольору з характерною будовою, спочатку у вигляді плями, яка з ростом гемангіоми підноситься над поверхнею шкіри та нагадує за будовою малину. При натисканні на пухлину вона блідне, але швидко відновлює колір при припиненні компресії (фото 1).
Кавернозна гемангіома розташована в основному в підшкірній клітковині, має вузлувату будову і на шкірі проявляється у вигляді синюшного забарвлення у місці її локалізації. При пальпації відчувається її вузлуватість. При компресії спостерігається виражений «симптом губки» (фото 2).
Комбінована гемангіома представляє собою поєднання поверхневої та підшкірної гемангіом, капілярної та кавернозної (фото 3).
Змішана гемангіома складається з пухлинних клітин, що виходять з ендотелію судин та клітин інших тканин. Зовнішній вигляд, колір та консистенція пухлини визначаються складом її тканини (фото 4).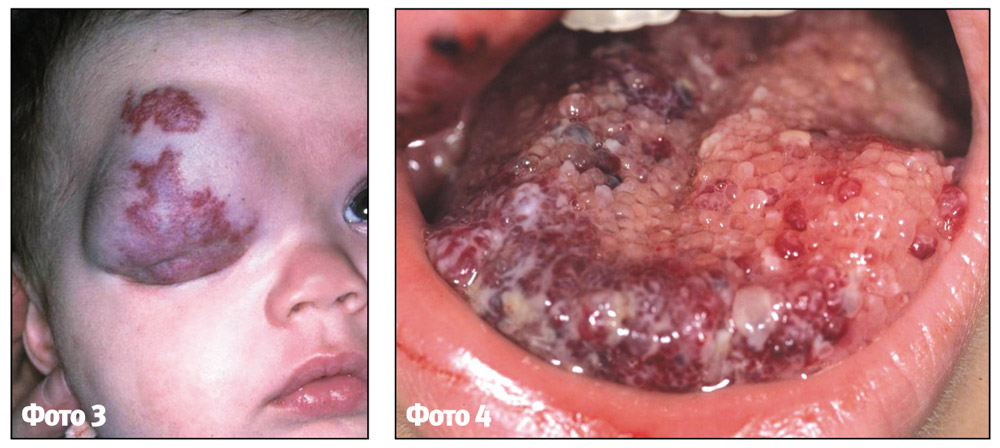
Гемангіому відносять до доброякісних пухлин. Вона переважно має капсулу, але може рости дифузно та проростати у підшкірно-жирову клітковину й глибше розташовані тканини та органи. У літературі описані випадки локалізації гемангіом у тканині головного та спинного мозку, на слизових ротоглотки, дихальних шляхів та шлунково-кишкового тракту, у паренхіматозних органах, з яких найчастіше уражається печінка.
Відповідно до медичних протоколів, дитині з множинними гемангіомами шкіри обов’язково слід виконати нейросонографію та ультразвукове обстеження внутрішніх органів. Множинні гемангіоми та гемангіоми, розмір яких перевищує 5 см у діаметрі, можуть бути причиною злоякісної тромбоцитопенії (синдром Казабаха–Мерітта) та гіпотиреоїдизму.
У фазі проліферації гемангіома прогресивно збільшується у розмірах та змінює колір на яскраво-червоний. Інтенсивний ендотеліальний ріст в проліферативних гемангіомах стимулюється ангіогенним факторами. Вони безпосередньо діють на ендотелій судин, стимулюючи мітоз, або через хелперні клітини (тучні клітини, макрофаги). Тучні клітини вивільняють гепарин, який стимулює ангіогенез, міграцію ендотеліальних клітин та ріст капілярів. Ангіогенна дія гепарину може блокуватися протаміном. Крім протаміну ангіогенез гальмується речовинами, які входять до складу глюкокортикостероїдів, що підтверджується їх позитивною дією на інволюцію гемангіом.
Діагностика
 Діагностика гемангіом у переважній більшості випадків не є важкою. У 90% випадків діагноз лікар ставить на основі анамнезу та огляду дитини. Якщо після первинного огляду діагноз залишається не з’ясованим, тоді застосовуються додаткові методи обстеження:
Діагностика гемангіом у переважній більшості випадків не є важкою. У 90% випадків діагноз лікар ставить на основі анамнезу та огляду дитини. Якщо після первинного огляду діагноз залишається не з’ясованим, тоді застосовуються додаткові методи обстеження:
- Клінічний – повторні огляди та спостереження за динамікою процесу.
- Ультразвукове обстеження.
- Магнітно-ядерна томографія.
- Ангіографія.
- Тепловізорне обстеження.
- Комп’ютерна томографія (при підозрі на ураження кісток).
- Визначення кількісних та якісних показників ангіогенних факторів.
Ускладнення
Найпоширенішими ускладеннями, які можуть виникати в процесі розвитку гемангіоми є:
- кровотечі зовнішні та внутрішні);
- виразкування;
- інфікування (навіть сепсис);
- некроз пухлини;
- тромбоцитопенія споживання (синдром Казабаха–Мерітта), ДВЗ-синдром;
- гостра серцева недостатність (при гемангіоматозі печінки);
- косметичні та функціональні ускладнення (втрата зору, слуху, деформації з порушенням функції органів).
Диференціальна діагностика
Диференціальну діагностику гемангіом найважче проводити з судинними мальформаціями, які візуально часто нагадують гемангіому. Найбільш характерними відмінностями судинних мальформацій є наступні:
а) судинні мальформації не мають стадійності розвитку, вони повільно прогресивно розвиваються та збільшуються пропорційно до росту дитини;
б) частіше уражають кінцівки та тулуб;
в) в переважній більшості є змішаними пухлинами у вигляді артеріо-венозних, лімфо-венозних та артеріо-лімфовенозних утворів;
г) часто є проявами синдромів (Мафуччі, Кліппеля–Треноне, Вебера).
Лікування
Лікування гемангіом інколи є складним і вимагає, в деяких випадках, спільних дій цілої команди спеціалістів:
- хірургів;
- дерматологів;
- сонографістів;
- радіологів;
- косметологів;
- генетиків.
У лікуванні гемангіом застосовують різні методи. Вибір того чи іншого методу лікування залежить від багатьох факторів:
1) типу гемангіоми;
2) розмірів;
3) локалізації;
4) інтенсивності росту;
5) досвіду лікаря;
6) можливостей лікувальної установи.
Методи лікування гемангіом:
- Хірургічний. Найчастіше використовується при відсутності повної інволюції пухлини та, коли не досягнуто бажаного ефекту іншими методами лікування. Широко застосовується при кавернозних гемангіомах. Досягнення косметичної хірургії розширили можливості хірургічного лікування гемангіом з хорошим косметичним ефектом.
- Лазеротерапія. Цей метод широко застосовується при капілярних гемангіомах у вигляді «винних плям». Вимагає відповідного оснащення.
- Стероїдотерапія. Широко застосовується з хорошими результатами, але необхідно пам’ятати про побічну дію стероїдів на організм дитини, що обмежує можливості цього методу.
- Емболізація судин. Використовується в окремих випадках за строго визначеними показами з метою збіднення артеріального кровопостачання пухлини, що сприяє її інволюції.
- Електрокоагуляція. Можна використовувати при павучкових ангіомах або, якщо розміри гемангіоми не досягають 1 мм.
- Кріотерапія та радіотерапія практично не застосовуються.
- Лікування пропранололом. Пропранолол – неселективний бета-адрено-блокатор. Лікувальна дія пропранололу при гемангіомах вивчена не так давно. Але за останні роки цей метод лікування вважається найперспективнішим і дає найкращі результати. В Україні широко використовується аналог пропранололу – анаприлін. Дія пропранололу на гемангіому проявляється гальмуванням ангіогенезу, сповільненням тубулогенезу ендотеліальних клітин та збідненням кровопостачання пухлини за рахунок спазму судин. Дія пропранололу на гемангіому проявляється найкраще у фазу проліферації пухлини, тому згідно рекомендацій препарат застосовують у дітей віком до одного року.
Результати лікування гемангіом залежать від своєчасного їх виявлення та своєчасного скерування дитини до спеціаліста медичного центру, у якому доступні сучасні методи діагностики та лікування цієї патології.


коментарів